تست ها
27-01. گردش خون ریوی به طور معمول در کدام حفره قلب شروع می شود؟
الف) در بطن راست
ب) در دهلیز چپ
ب) در بطن چپ
د) در دهلیز راست
پاسخ
27-02. کدام عبارت به درستی حرکت خون را از طریق گردش خون ریوی توصیف می کند؟
الف) از بطن راست شروع و به دهلیز راست ختم می شود
ب) از بطن چپ شروع و به دهلیز راست ختم می شود
ب) از بطن راست شروع و به دهلیز چپ ختم می شود
د) از بطن چپ شروع می شود و به دهلیز چپ ختم می شود
پاسخ
27-03. کدام حفره قلب از وریدهای گردش خون سیستمیک خون دریافت می کند؟
الف) دهلیز چپ
ب) بطن چپ
ب) دهلیز راست
د) بطن راست
پاسخ
27-04. کدام حرف در شکل حفره ای از قلب را نشان می دهد که گردش خون ریوی در آن به پایان می رسد؟
پاسخ
27-05. تصویر قلب انسان و رگ های خونی بزرگ را نشان می دهد. چه حرفی نشان دهنده ورید اجوف تحتانی است؟ 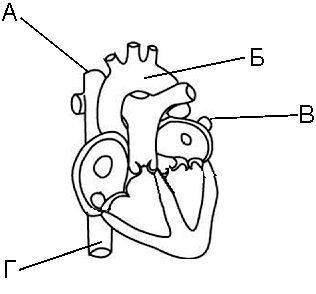
پاسخ
27-06. چه اعدادی نشان دهنده عروقی است که خون وریدی از آنها جریان دارد؟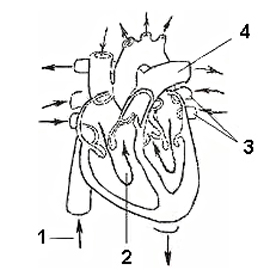
الف) 2.3
ب) 3.4
ب) 1.2
د) 1.4
پاسخ
27-07. کدام عبارت به درستی حرکت خون را از طریق گردش خون سیستمیک توصیف می کند؟
الف) از بطن چپ شروع و به دهلیز راست ختم می شود
ب) از بطن راست شروع و به دهلیز چپ ختم می شود
ب) از بطن چپ شروع و به دهلیز چپ ختم می شود
د) از بطن راست شروع و به دهلیز راست ختم می شود
پاسخ
27-08. خون در بدن انسان پس از خروج از وریدی به شریانی تبدیل می شود
الف) مویرگ های ریه ها
ب) دهلیز چپ
ب) مویرگ های کبدی
د) بطن راست
پاسخ
27-09. کدام رگ حامل خون وریدی است؟
الف) قوس آئورت
ب) شریان بازویی
ب) ورید ریوی
د) شریان ریوی
از نظر عملکردی، سیستم گردش خون به دو بخش تقسیم می شود: بزرگ(سیستم) و کم اهمیت(ریوی) دایره های گردش.
خون وریدی فاقد اکسیژن از قسمت های تحتانی و فوقانی بدن از طریق تنه وریدی بزرگ ابتدا به دهلیز راست هدایت می شود، سپس از طریق بطن راست و شریان ریوی وارد ریه ها می شود (دایره ریوی). از طریق وریدهای ریوی، خون شریانی غنی از اکسیژن از ریه ها به دهلیز چپ برمی گردد. از آنجا به بطن چپ می رود، که خون را از طریق آئورت به گردش خون سیستمیک پمپ می کند.
شریان های بزرگ و کوچک خون را در سراسر بدن پخش می کنند. در نهایت، خون به مویرگ ها می رسد. پس از تبادل بینابینی مواد و گازها، خون از طریق شبکه وریدی دایره سیستمیک به قلب باز می گردد.
نقش ویژه ای در سیستم گردش خون سیستمیک دارد سیستم پورتال کبد. این سیستم دو بستر مویرگی را به صورت سری به هم متصل می کند. اولین کانال خون را جمع آوری می کند و دستگاه گوارش و طحال را تامین می کند. حاوی مواد مغذی است که توسط مخاط روده کوچک جذب می شود. این خون از طریق سیاهرگ باب وارد بستر مویرگی کبد می شود. در کبد متابولیسم و تجزیه چربی ها، انباشته شدن ذخایر کربوهیدرات به شکل گلیکوژن و فرآیندهای سم زدایی (مثلاً داروها) اتفاق می افتد.
پس از این، خون مسیر خود را از طریق وریدهای کبدی به داخل ورید اجوف تحتانی ادامه می دهد. مواد مغذی همراه با خون از ریه ها عبور می کنند، جایی که خون با اکسیژن غنی می شود و سپس به مویرگ ها (محل تبادل) می رسد. از مویرگ ها، مواد مغذی همراه با اکسیژن وارد سلول ها می شوند و در فرآیندهای متابولیکی مورد استفاده قرار می گیرند.
شریان ها
تمام شریان های سیستمیک که اندام ها و بافت ها را با خون تامین می کنند از آئورت شروع می شوند. پس از انشعاب دو عروق کرونر، آئورت به سمت راست (آئورت صعودی) منحنی می شود، سپس به سمت چپ (قوس آئورت) منحنی می شود و به سمت چپ پایین می رود، جلوی ستون فقرات (آئورت نزولی = آئورت سینه ای). پس از عبور دیافراگم از دهانه آئورت، آئورت شکمی به سطح مهره چهارم کمری می رسد و در آنجا به دو شریان ایلیاک مشترک منشعب می شود.
دو شاخه بزرگ از قوس آئورت خارج شده و خون را به سر و اندام فوقانی می رساند. شاخه اول از سمت راست می آید و تنه مشترک (تنه براکیوسفالیک، شریان بی نام) برای شریان های ساب کلاوین راست و کاروتید مشترک راست است. شاخه های دوم و سوم که از قوس آئورت به وجود می آیند نشان دهنده شریان های کاروتید مشترک چپ و شریان ساب کلاوین چپ هستند. دو شریان کاروتید مشترک به سمت مغز می روند و در سطح مهره چهارم گردنی به شریان های کاروتید خارجی و داخلی منشعب می شوند. در حالی که شریان کاروتید خارجی خون را به قسمت های بیرونی سر و صورت می رساند، شریان کاروتید داخلی از قاعده جمجمه به مغز می گذرد.
شریان ساب کلاوین در ناحیه زیر بغل به شریان زیر بغل و در شانه به شریان بازویی تبدیل می شود. در سطح آرنج به شریان های رادیال و اولنار تقسیم می شوند که خون را به ساعد و دست می رسانند. در قسمت کف دست، هر دو شریان و شاخههای آن، قوسهای کف شریانی عمیق و سطحی را تشکیل میدهند که از آنها شریانها به انگشتان میرسند.
شریان های بین دنده ای جفت شده از ناحیه قفسه سینه آئورت خارج می شوند و ماهیچه های بین دنده ای را با خون تامین می کنند. شاخه های باقی مانده، مری، پریکارد و اندام های مدیاستن را تامین می کنند.
اندامهای حفره فوقانی شکم از طریق شریان کبدی، شریانهای معده چپ و طحال، که همگی از یک تنه میآیند، خون تامین میشوند. مستقیماً پایین تر از این تنه شریان مزانتریک فوقانی شروع می شود که عمدتاً روده کوچک را تأمین می کند. شریان مزانتریک تحتانی جفت نشده کولون را تامین می کند.
شریان های ایلیاک مشترک چپ و راست شاخه هایی از آئورت هستند. به نوبه خود، هر یک از آنها به شریان های ایلیاک داخلی و خارجی منشعب می شوند. در حالی که شریان داخلی اندام های داخلی ناحیه لگن (مثانه، اندام تناسلی، راست روده) را تامین می کند، شریان خارجی به اندام تحتانی می رود و به شریان فمورال می رود. شریان فمورال عمیق را ایجاد می کند و با عبور از سطح خلفی مفصل زانو به شریان پوپلیتئال تبدیل می شود.
در پشت ساق پا، شریان پوپلیتئال به شریان پرونئال و شریان های عود کننده تیبیال خلفی و قدامی منشعب می شود. شریان قدامی غشای بین استخوانی ساق پا را سوراخ می کند و به سمت پا می رود و در آنجا به شریان پشتی پا و در نهایت به شریان کمانی تبدیل می شود. شاخه عمیق کف پا و شریانهای متاتارس پشتی از دومی جدا میشوند و خون را به متاتارس و انگشتان پا میرسانند. شریان تیبیال خلفی در پشت ساق پا و همچنین به سمت پا می رود.
وین
به استثنای چند رگ بزرگ بزرگ، شریان ها و وریدها به طور مشابه نامگذاری می شوند (به عنوان مثال، شریان فمورال و ورید فمورال).
وریدها به دو دسته سطحی، بین غشای عضلانی و پوست و عمیق تقسیم می شوند. وریدهای سطحی و عمیق با استفاده از وریدهای سوراخ کننده (ارتباط دهنده) به یکدیگر متصل می شوند. شریان های بزرگ با یک ورید اصلی، کوچکتر، به عنوان یک قاعده، دو رگ مطابقت دارند.
سیستم وریدی در سطح وریدهای اصلی بر اساس اصولی متفاوت از سیستم شریانی سازماندهی شده است. خون خروجی از سر، گردن و اندام فوقانی در ورید اجوف فوقانی جمع می شود. از ادغام دو بخش کوتاه از وریدهای براکیوسفالیک تشکیل می شود. به نوبه خود، هر یک از این بخش ها از اتصال وریدهای ساب ترقوه چپ و راست و ژوگولار داخلی تشکیل می شود. ورید براکیوسفالیک چپ خون را از سیاهرگ تیروئید تحتانی جمع آوری می کند. سیاهرگ آزیگوس نیز به داخل ورید اجوف فوقانی جریان می یابد که همراه با سایر سیاهرگ های بین دنده ای خون را از عضلات بین دنده ای دریافت می کند.
وریدهای ساب کلاوین خون را از وریدهای سطحی و عمیق ساعد جمع می کنند. ورید اجوف تحتانی در سمت راست قرار دارد و از تلاقی وریدهای ایلیاک مشترک راست و چپ، در سطح بین مهره های 4 و 5 کمری تشکیل شده است. این بزرگترین ورید دارای قطری در حدود 3 سانتیمتر است که با حرکت به سمت سر، ورید اجوف تحتانی دو ورید کلیوی و قبل از عبور از دیافراگم (از دهانه ورید اجوف تحتانی) سه ورید کبدی دریافت میکند. بلافاصله در پشت دیافراگم وارد دهلیز راست می شود.
خون از اندام های داخلی جفت نشده (معده، روده کوچک، کولون، طحال و پانکراس) در سیاهرگ باب کبد جمع می شود. خون از ناحیه لگن (ورید ایلیاک داخلی) و از اندام تحتانی (ورید ایلیاک خارجی) از طریق سیاهرگهای ایلیاک مشترک وارد ورید اجوف تحتانی می شود. در سطح رباط اینگوینال، ورید ایلیاک خارجی وارد ورید فمورال می شود که همراه با سایرین، ورید صافن بزرگ ساق پا در آن جریان دارد.
سیستم گردش خون جنین
سیستم گردش خون جنینتفاوت قابل توجهی با نوزادان تازه متولد شده دارد. این به این دلیل است که ریه های جنین هوادهی نمی کنند و تبادل گاز در آنها انجام نمی شود. بیشتر خون مستقیماً از دهلیز راست به دهلیز چپ از طریق فورامن اوال در سپتوم بین دهلیزی جریان می یابد و بنابراین مدار ریوی را دور می زند. مقداری از خونی که وارد شریان ریوی می شود از طریق دهلیز راست از طریق مجرای شریانی (مجرای شریانی) به آئورت می گذرد و بنابراین مجرای ریوی را نیز دور می زند.
تبادل گاز لازم در جنین در جفت (محل نوزاد) اتفاق می افتد. خون فقیر از اکسیژن از طریق دو شریان نافی وارد جفت می شود و خون شریانی از طریق ورید نافی به جنین باز می گردد.
پس از تولد، ریه ها منبسط می شوند و گردش خون ریوی شروع به کار می کند. همزمان در اثر تغییرات فشار خون سوراخ های بیضی و مجرای شریانی بسته می شوند. این فرآیند تغییرات لازم برای عملکرد طبیعی دو گردش خون را تکمیل می کند.
قلباندام مرکزی گردش خون است. این یک اندام عضلانی توخالی است که از دو نیمه تشکیل شده است: سمت چپ - شریانی و سمت راست - وریدی. هر نیمه از یک دهلیز و بطن قلب به هم پیوسته تشکیل شده است.
خون وریدی از طریق وریدها به دهلیز راست و سپس به بطن راست قلب، از دومی به تنه ریوی جریان مییابد، و از آنجا به دنبال شریانهای ریوی به سمت ریههای راست و چپ میرود. در اینجا شاخه های شریان های ریوی به کوچکترین عروق - مویرگ ها منشعب می شوند.
در ریه ها، خون وریدی با اکسیژن اشباع شده، شریانی می شود و از طریق چهار سیاهرگ ریوی به دهلیز چپ هدایت می شود، سپس وارد بطن چپ قلب می شود. از بطن چپ قلب، خون وارد بزرگترین خط شریانی - آئورت می شود و از طریق شاخه های آن، که در بافت های بدن به مویرگ ها متلاشی می شوند، در سراسر بدن توزیع می شود. خون با دادن اکسیژن به بافت ها و گرفتن دی اکسید کربن از آنها، وریدی می شود. مویرگ ها، دوباره به یکدیگر متصل می شوند، رگه ها را تشکیل می دهند.
تمام وریدهای بدن به دو تنه بزرگ متصل هستند - ورید اجوف فوقانی و ورید اجوف تحتانی. که در ورید اجوف فوقانیخون از نواحی و اندام های سر و گردن، اندام های فوقانی و برخی از نواحی دیواره های بدن جمع آوری می شود. ورید اجوف تحتانی با خون از اندام های تحتانی، دیواره ها و اندام های لگن و حفره های شکمی پر شده است.
هر دو ورید اجوف خون را به سمت راست می آورند دهلیزکه خون وریدی را نیز از خود قلب دریافت می کند. این امر دایره گردش خون را می بندد. این مسیر خونی به گردش خون ریوی و سیستمیک تقسیم می شود.
گردش خون ریوی(ریوی) از بطن راست قلب با تنه ریوی شروع می شود، شامل شاخه های تنه ریوی تا شبکه مویرگی ریه ها و وریدهای ریوی است که به دهلیز چپ می ریزند.
گردش خون سیستمیک(بدنی) از بطن چپ قلب با آئورت شروع می شود، شامل تمام شاخه های آن، شبکه مویرگی و سیاهرگ های اندام ها و بافت های کل بدن می شود و به دهلیز راست ختم می شود. در نتیجه، گردش خون از طریق دو دایره گردش خون به هم پیوسته انجام می شود.
2. ساختار قلب. دوربین ها دیوارها. کارکردهای قلب
قلب(cor) یک اندام عضلانی توخالی چهار حفره ای است که خون اکسیژن دار را به داخل شریان ها پمپ می کند و خون وریدی را دریافت می کند.
قلب از دو دهلیز تشکیل شده است که خون را از وریدها دریافت می کند و آن را به داخل بطن ها (راست و چپ) می فشارد. بطن راست از طریق تنه ریوی به شریان های ریوی خون می رساند و بطن چپ خون آئورت را تامین می کند.
در قلب سه سطح وجود دارد - ریوی (facies pulmonalis)، sternocostal (facies sternocostalis) و دیافراگم (facies diaphragmatica). آپکس (آپکس کوردیس) و پایه (پایه کوردیس).
مرز بین دهلیزها و بطن ها شیار کرونر (sulcus coronarius) است.
دهلیز راست (دهلیز دکستروم) توسط تیغه بین دهلیزی (septum interatriale) از سمت چپ جدا شده و دارای گوش راست (auricula dextra) است. فرورفتگی در سپتوم وجود دارد - حفره بیضی شکل که پس از همجوشی فورامن اوال ایجاد می شود.
دهلیز راست دارای منافذ ورید اجوف فوقانی و تحتانی (ostium venae cavae superioris et inferioris) است که توسط توبرکل وریدی (tuberculum intervenosum) و دهانه سینوس کرونری (ostium sinus coronarii) محدود می شود. در دیواره داخلی گوش راست ماهیچه های پکتینی (mm pectinati) وجود دارد که با یک برآمدگی مرزی ختم می شود که سینوس وریدی را از حفره دهلیز راست جدا می کند.
دهلیز راست از طریق روزنه دهلیزی راست (ostium atrioventriculare dextrum) با بطن ارتباط برقرار می کند.
بطن راست (ventriculus dexter) توسط سپتوم بین بطنی (septum interventriculare) از سمت چپ جدا می شود که در آن قسمت های عضلانی و غشایی از هم متمایز می شوند. در جلوی دهانه تنه ریوی (ostium trunci pulmonalis) و در پشت - دهانه دهلیزی راست (ostium atrioventriculare dextrum) دارد. دومی توسط یک دریچه سه لتی (valva tricuspidalis) پوشیده شده است که دارای دریچه های قدامی، خلفی و سپتوم است. دریچهها توسط chordae tendinae در جای خود قرار میگیرند، که از تبدیل دریچهها به دهلیز جلوگیری میکند.
در سطح داخلی بطن ترابکول های گوشتی (trabeculae carneae) و ماهیچه های پاپیلاری (mm. papillares) وجود دارد که تارهای تاندونی از آن شروع می شوند. دهانه تنه ریوی توسط دریچه ای به همین نام که از سه دریچه نیمه قمری تشکیل شده است: قدامی، راست و چپ (valvulae semilunares anterior، dextra et sinistra) پوشانده شده است.
دهلیز چپ (atrium sinistrum) دارای یک امتداد مخروطی شکل به سمت جلو - گوش چپ (auricular sinistra) - و پنج دهانه است: چهار دهانه وریدهای ریوی (ostia venarum pulmonalium) و دهانه دهلیزی چپ (ostium atrioventriculare sinistrum).
بطن چپ (ventriculus sinister) در پشت دارای دهانه دهلیزی چپ است که توسط دریچه میترال (valva mitralis) متشکل از برگچه های قدامی و خلفی پوشانده شده است و دهانه آئورت که توسط دریچه ای به همین نام پوشیده شده است شامل سه دریچه نیمه قمری است. : خلفی، راست و چپ (valvulae semilunares posterior , dextra et sinistra). در سطح داخلی بطن ترابکولهای گوشتی (trabeculae carneae)، عضلات پاپیلاری قدامی و خلفی (mm. papillares anterior et posterior) وجود دارد.
قلبکور، اندامی توخالی تقریبا مخروطی شکل با دیواره های عضلانی به خوبی توسعه یافته است. در قسمت تحتانی مدیاستن قدامی در مرکز تاندون دیافراگم، بین کیسههای پلور راست و چپ، محصور در پریکارد قرار دارد و توسط رگهای خونی بزرگ ثابت میشود.
قلب شکلی کوتاه تر، گرد، گاهی درازتر و تیز دارد. وقتی پر شود، تقریباً از نظر اندازه با مشت شخص مورد معاینه مطابقت دارد. اندازه قلب بزرگسالان از فردی به فرد دیگر متفاوت است. بنابراین طول آن به 12-15 سانتی متر، عرض آن (بعد عرضی) 8-11 سانتی متر و بعد قدامی خلفی (ضخامت) 6-8 سانتی متر می رسد.
توده قلبیدر مردان اندازه و وزن قلب بزرگتر از زنان است و دیواره های آن تا حدودی ضخیم تر است. قسمت منبسط شده فوقانی خلفی قلب را قاعده قلب، پایه کوردیس می نامند؛ وریدهای بزرگی به داخل آن باز می شوند و شریان های بزرگی از آن خارج می شوند. قسمت آزاد قدامی و تحتانی قلب نامیده می شود راس قلب، میمون کوردیس.
از دو سطح قلب، پایین، صاف، سطح دیافراگمی، رخساره diaphragmatica (پایین)، مجاور دیافراگم. قدامی، محدب تر سطح استرنوکوستال، رخساره sternocostalis (قدامی)، رو به جناغ سینه و غضروف های دنده ای. سطوح با لبه های گرد به یکدیگر ادغام می شوند، با لبه راست (سطح)، مارگو دکستر، بلندتر و تیزتر، سمت چپ ریوی(جانبی) سطح, Facies pulmonalis , - کوتاهتر و گردتر.
در سطح قلب وجود دارد سه شیار. ونچنایاشیار، sulcus coronarius، در مرز بین دهلیز و بطن قرار دارد. جلوو بازگشتشیارهای بین بطنی، sulci interventriculares anterior et posterior، یک بطن را از دیگری جدا می کند. در سطح استرنوکوستال، شیار کرونری به لبه های تنه ریوی می رسد. محل انتقال شیار بین بطنی قدامی به خلفی مربوط به یک فرورفتگی کوچک است - بریدن نوک قلب، اینسیسورا آپیسیس کوردیس. آنها در شیارها دراز می کشند عروق قلب.
عملکرد قلب- پمپاژ ریتمیک خون از وریدها به داخل شریان ها، یعنی ایجاد یک گرادیان فشار، که در نتیجه حرکت مداوم آن رخ می دهد. این بدان معناست که وظیفه اصلی قلب تامین گردش خون از طریق انتقال انرژی جنبشی به خون است. بنابراین قلب اغلب با یک پمپ همراه است. با بهره وری فوق العاده بالا، سرعت و نرمی فرآیندهای انتقال، حاشیه ایمنی و تجدید مداوم پارچه ها متمایز می شود.
. ساختار دیواره قلب. سیستم هدایت قلب. ساختار پریکارد
دیوار قلباز یک لایه داخلی - اندوکارد (اندوکارد)، یک لایه میانی - میوکارد (میوکارد) و یک لایه بیرونی - اپی کاردیوم (اپی کاردیوم) تشکیل شده است.
اندوکارد تمام سطح داخلی قلب را با تمام تشکیلاتش می پوشاند.
میوکارد توسط بافت ماهیچه ای مخطط قلب تشکیل شده و از قلب و عروق تشکیل شده است که انقباض کامل و ریتمیک تمام حفره های قلب را تضمین می کند.
رشته های عضلانی دهلیزها و بطن ها از حلقه های فیبری راست و چپ (anuli fibrosi dexter et sinister) شروع می شوند. حلقه های فیبری منافذ دهلیزی بطنی مربوطه را احاطه کرده و از دریچه های آنها پشتیبانی می کنند.
میوکارد از 3 لایه تشکیل شده است. لایه مایل بیرونی در راس قلب به حلقه قلب (vortex cordis) می رود و تا لایه عمیق ادامه می یابد. لایه میانی توسط الیاف دایره ای شکل می گیرد.
اپی کاردیوم بر اساس اصل غشاهای سروزی ساخته شده است و یک لایه احشایی از پریکارد سروزی است.
عملکرد انقباضی قلب توسط آن تضمین می شود سیستم هدایت، که شامل:
1) گره سینوسی دهلیزی (nodus sinuatrialis)، یا گره Keys-Fleck.
2) گره دهلیزی بطنی ATV (nodus atrioventricularis)، که به بسته دهلیزی بطنی (fasciculus atrioventricularis)، یا بستهای از His که به پای راست و چپ تقسیم میشود (cruris dextrum et sinistrum) میرود.
پیراشامه (پریکارد) یک کیسه فیبری-سروز است که قلب در آن قرار دارد. پریکارد از دو لایه تشکیل شده است: بیرونی (پریکارد فیبری) و داخلی (پریکارد سروزی). پریکارد فیبری به داخل مجرای عروق بزرگ قلب می رود و سروز دارای دو صفحه است - جداری و احشایی که به یکدیگر عبور می کنند. بین صفحات یک حفره پریکارد (cavitas pericardialis) وجود دارد که در آن مایع سروزی وجود دارد.
عصب دهی: شاخه های تنه سمپاتیک راست و چپ، شاخه های اعصاب فرنیک و واگ.
اندام مرکزی دستگاه گردش خون قلب است. عملکرد اصلی آن فشار دادن خون به رگ ها و تضمین گردش خون مداوم در سراسر بدن است. قلب یک اندام عضلانی توخالی است که تقریباً به اندازه یک مشت است (شکل 2). افراد ناآشنا با آناتومی معمولاً معتقدند که قلب در سمت چپ قفسه سینه قرار دارد، در حالی که در واقع تقریباً در مرکز قفسه سینه در پشت جناغ قرار دارد و فقط کمی به سمت چپ منحرف شده است.
قلب انسان به 4 حفره تقسیم می شود. هر اتاق دارای یک لایه عضلانی است که می تواند منقبض شود و یک حفره داخلی که خون در آن جریان دارد.
2 حفره فوقانی دهلیز (دهلیز راست و دهلیز چپ) نامیده می شوند. در آنها، خون از عروق، به طور دقیق تر از سیاهرگ ها می آید.
خون از 2 ورید وارد دهلیز راست می شود - ورید اجوف فوقانی و ورید اجوف تحتانی که این خون را از کل بدن جمع می کنند. خون غنی شده با اکسیژن در ریه ها از طریق سیاهرگ های ریوی وارد دهلیز چپ می شود.
2 حفره پایینی قلب را بطن می نامند: بطن راست و بطن چپ. خون از دهلیز وارد بطن ها می شود: به بطن راست - از دهلیز راست و به بطن چپ - از دهلیز چپ.
از بطن ها، خون وارد شریان (و؛ بطن چپ - به آئورت؛ از بطن راست - به شریان ریوی) می شود (شکل 3).
شکل 3 ساختار قلب را نشان می دهد.
چرا در نقاشی ما نیمه چپ قلب روشن و نیمه سمت راست تاریک است؟ واقعیت این است که دهلیز چپ خون غنی شده با اکسیژن را در ریه ها دریافت می کند. خون غنی از اکسیژن نامیده می شود شریانیاز دهلیز چپ، خون شریانی به بطن چپ، و از آنجا به آئورت، بزرگترین شریان، جریان می یابد. خوب، پس این خون شریانی، غنی از اکسیژن، در تمام اندام های بدن ما توزیع می شود و تمام سلول های بدن را تغذیه می کند.
دهلیز راست جریان خون را از تمام اندام ها و بافت های بدن دریافت می کند. این خون قبلاً به بافت ها اکسیژن داده است، بنابراین میزان اکسیژن آن کم است. خونی که از نظر اکسیژن فقیر باشد نامیده می شود وریدیاز دهلیز راست، خون وریدی به بطن راست و از بطن راست به شریان ریوی جریان می یابد. شریان ریوی خون را به ریه ها می فرستد، جایی که خون دوباره با اکسیژن غنی می شود. خوب، خون غنی از اکسیژن به دهلیز چپ می رود ... به عبارت دیگر، همه چیز به حالت عادی باز می گردد - یک دایره جدید گردش خون آغاز می شود. کمی بعد در مورد گردش خون با جزئیات بیشتر صحبت خواهیم کرد.
بنابراین، در دهلیز چپ و بطن چپ خون شریانی غنی از اکسیژن وجود دارد و در دهلیز راست و در بطن راست خون وریدی و از نظر اکسیژن فقیر وجود دارد.
دیواره های قلب حاوی بافت عضلانی خاصی به نام عضله قلبی یا میوکارد است. مانند هر عضله، میوکارد توانایی انقباض دارد.
هنگامی که این ماهیچه منقبض می شود، حجم حفره های قلب (دهلیزها و بطن ها) کاهش می یابد و خون مجبور به خروج از حفره ها می شود. با این حال، خون نه تنها در جهت درست حرکت می کند (از دهلیزها به بطن ها، از بطن ها به شریان ها)، بلکه سعی می کند به عقب برگردد: از بطن ها به دهلیزها و از شریان ها به بطن ها. و در اینجا، برای جلوگیری از جریان خون در جایی که نباید جریان یابد، دریچه ها به کمک می آیند. دریچه ها ساختارهای خاصی هستند که از جریان خون در جهت مخالف جلوگیری می کنند. هنگامی که نیروی جریان برگشتی خون اعمال می شود، بسته می شوند و اجازه نمی دهند خون به عقب برگردد. ما بیش از یک بار به بحث در مورد دریچه ها باز خواهیم گشت.زمانی که از واریس صحبت می کنیم در مورد آنها صحبت خواهیم کرد. در رگ های پا است که دریچه ها پیچیده ترین عملکرد را دارند
وظیفه. اما در ادامه بیشتر در مورد آن. حالا بیایید به عضله قلب - میوکارد بازگردیم.
یکی از ویژگی های مهم عضله قلب توانایی آن در انقباض بدون تأثیر یک تکانه عصبی خارجی (تکانه از سیستم عصبی) است. خود تکانه های عصبی تولید می کند و تحت تأثیر آنها منقبض می شود. تکانه های سیستم عصبی باعث انقباضات عضله قلب نمی شوند، اما می توانند فرکانس این انقباضات را تغییر دهند. به عبارت دیگر، سیستم عصبی ما که از ترس، شادی یا احساس خطر برانگیخته می شود، باعث می شود عضله قلب سریعتر منقبض شود و بر این اساس قلب ما سریعتر و قوی تر شروع به تپیدن می کند.
در طول فعالیت بدنی، عضلات در حال کار نیاز بیشتری به مواد مغذی و اکسیژن دارند، بنابراین قلب باید قویتر و بیشتر از زمان استراحت منقبض شود.
قلب انسان به یکباره منقبض نمی شود. زمان
قطعات آن پس از آن به روش معینی منقبض می شود
اعتبار.
ابتدا دهلیزها منقبض می شوند و خون را به داخل بطن ها فشار می دهند. در حین انقباض دهلیزها، بطن ها شل می شوند که نفوذ خون به داخل آنها را تسهیل می کند. پس از انقباض دهلیزها، بطن ها شروع به انقباض می کنند. آنها خون را به داخل رگ ها فشار می دهند. در هنگام انقباض بطن ها دهلیزها در حالت ریلکس هستند و در این زمان خون از سیاهرگ ها وارد آنها می شود. پس از انقباض بطن ها، مرحله ای از آرامش عمومی قلب شروع می شود، زمانی که دهلیز و بطن هر دو در حالت آرام هستند. مرحله آرامش عمومی قلب با انقباض جدید دهلیزها دنبال می شود. مرحله آرامش نه تنها برای استراحت قلب ضروری است، در این مرحله حفره های قلب با قسمت جدیدی از خون پر می شود.
در شرایط عادی، فاز انقباض بطنها تقریباً 2 برابر کوتاهتر از فاز آرامش آنها و فاز انقباض دهلیزی 7 برابر کوتاهتر از فاز آرامش آنها است. اگر بخواهیم محاسبه کنیم که قلب ما چقدر کار می کند، معلوم می شود که از 24 ساعت شبانه روز، بطن ها حدود 12 ساعت و دهلیزها فقط 3.5 ساعت کار می کنند. یعنی بیشتر اوقات قلب در حالت آرامش است. این به عضله قلب اجازه می دهد تا در طول زندگی بدون خستگی کار کند.
در حین کار عضلانی، مدت مراحل انقباض و آرامش کوتاه می شود، اما ضربان قلب افزایش می یابد.
قلب خود شبکه عروقی بسیار غنی دارد. رگ های قلب را عروق کرونر (از کلمه لاتین cor - قلب) یا عروق کرونر نیز می نامند. دانشمندان محاسبه کرده اند که سطح کل مویرگ های قلب به 20 متر مربع می رسد!
برخلاف سایر شریان های بدن، خون نه در هنگام انقباض قلب، بلکه در هنگام شل شدن آن وارد عروق کرونر می شود. هنگامی که عضله قلب منقبض می شود، رگ های خونی قلب فشرده می شوند و جریان خون در آنها را دشوار می کند. هنگامی که شل می شود، مقاومت رگ های خونی کاهش می یابد، که اجازه می دهد خون آزادانه در آنها جریان یابد.
پس از انقباض قلب و بر این اساس، فشار خون به داخل رگ ها، عضله قلب شل می شود و خون تمایل به بازگشت به قلب دارد. با این حال، دریچهها سد راه آن هستند. نیروی جریان معکوس خون، دریچه های سرخرگ ها را می بندد و خون چاره ای جز رفتن به داخل عروق کرونر ندارد.
گردش خون حرکت مداوم خون از طریق یک سیستم قلبی عروقی بسته است که عملکردهای حیاتی بدن را فراهم می کند. سیستم قلبی عروقی شامل اندام هایی مانند قلب و عروق خونی است.
قلب
قلب اندام مرکزی گردش خون است که حرکت خون را از طریق عروق تضمین می کند.
قلب یک اندام عضلانی توخالی چهار حفره ای به شکل مخروط است که در حفره قفسه سینه و در مدیاستن قرار دارد. توسط یک پارتیشن پیوسته به دو نیمه راست و چپ تقسیم می شود. هر نیمه از دو بخش تشکیل شده است: دهلیز و بطن که توسط دهانه ای به یکدیگر متصل می شوند که توسط یک دریچه لت بسته می شود. در نیمه سمت چپ، شیر از دو دریچه تشکیل شده است، در سمت راست - از سه. دریچه ها به سمت بطن ها باز می شوند. این امر توسط رشته های تاندون که در یک انتها به لت های دریچه و از طرف دیگر به عضلات پاپیلاری واقع در دیواره بطن ها متصل می شوند، تسهیل می شود. در طول انقباض بطن، رشتههای تاندون از انحراف دریچهها به سمت دهلیز جلوگیری میکنند. خون از ورید اجوف فوقانی و تحتانی و وریدهای کرونر خود قلب وارد دهلیز راست می شود؛ چهار ورید ریوی به دهلیز چپ می ریزد.
بطن ها باعث ایجاد عروق می شوند: سمت راست - تنه ریوی که به دو شاخه تقسیم می شود و خون وریدی را به ریه های راست و چپ می رساند، یعنی به گردش خون ریوی. بطن چپ قوس آئورت چپ را ایجاد می کند، اما از طریق آن خون شریانی وارد گردش خون سیستمیک می شود. در مرز بطن چپ و آئورت، بطن راست و تنه ریوی، دریچههای نیمه قمری (سه کاسپ در هر کدام) وجود دارد. آنها مجرای آئورت و تنه ریوی را می بندند و اجازه می دهند خون از بطن ها به داخل رگ ها عبور کند، اما از جریان معکوس خون از رگ ها به بطن ها جلوگیری می کند.
دیواره قلب از سه لایه تشکیل شده است: درونی - اندوکارد که توسط سلول های اپیتلیال تشکیل شده است، وسط - میوکارد، عضله و بیرونی - اپی کاردیوم، متشکل از بافت همبند.
قلب آزادانه در کیسه پریکارد بافت همبند قرار دارد، جایی که مایع به طور مداوم وجود دارد، سطح قلب را مرطوب می کند و انقباض آزاد آن را تضمین می کند. قسمت اصلی دیواره قلب عضلانی است. هرچه نیروی انقباض عضلانی بیشتر باشد، لایه عضلانی قلب قوی تر است، به عنوان مثال، بیشترین ضخامت دیواره ها در بطن چپ است (10-15 میلی متر)، دیواره های بطن راست نازک تر هستند. 5-8 میلی متر)، و دیواره دهلیزها حتی نازک تر است (23 میلی متر).
ساختار عضله قلب شبیه به ماهیچه های مخطط است، اما با آنها در توانایی انقباض خودکار ریتمیک به دلیل تکانه های ناشی از خود قلب، بدون در نظر گرفتن شرایط خارجی - اتوماسیون قلبی، متفاوت است. این به دلیل سلول های عصبی خاصی است که در عضله قلب قرار دارند، که در آنها تحریکات ریتمیک رخ می دهد. انقباض خودکار قلب حتی زمانی که از بدن جدا باشد ادامه می یابد.
متابولیسم طبیعی در بدن با حرکت مداوم خون تضمین می شود. خون در سیستم قلبی عروقی تنها در یک جهت جریان دارد: از بطن چپ از طریق گردش خون سیستمیک وارد دهلیز راست، سپس به بطن راست و سپس از طریق گردش خون ریوی به دهلیز چپ و از آنجا به بطن چپ باز می گردد. . این حرکت خون توسط کار قلب به دلیل تناوب متوالی انقباضات و شل شدن عضلات قلب تعیین می شود.
در کار قلب سه مرحله وجود دارد: مرحله اول انقباض دهلیزها، مرحله دوم انقباض بطن ها (سیستول)، مرحله سوم شل شدن همزمان دهلیزها و بطن ها، دیاستول یا مکث است. زمانی که بدن در حال استراحت است، قلب حدود 70 تا 75 بار در دقیقه یا هر 0.8 ثانیه یک بار به صورت ریتمیک میزند. از این زمان، انقباض دهلیزها 0.1 ثانیه، انقباض بطن ها 0.3 ثانیه و مکث کلی قلب 0.4 ثانیه طول می کشد.
دوره از یک انقباض دهلیزی به دیگری چرخه قلبی نامیده می شود. فعالیت مداوم قلب شامل چرخه هایی است که هر یک از چرخه ها شامل انقباض (سیستول) و آرامش (دیاستول) است. عضله قلب به اندازه یک مشت و وزنی در حدود 300 گرم، برای چندین دهه به طور مداوم کار می کند، حدود 100 هزار بار در روز منقبض می شود و بیش از 10 هزار لیتر خون پمپاژ می کند. چنین عملکرد بالایی از قلب به دلیل افزایش خون رسانی آن و سطح بالای فرآیندهای متابولیکی است که در آن اتفاق می افتد.
تنظیم عصبی و هومورال فعالیت قلب، بدون توجه به اراده ما، کار آن را با نیازهای بدن در هر لحظه هماهنگ می کند.
قلب به عنوان یک اندام فعال توسط سیستم عصبی مطابق با تأثیرات محیط بیرونی و داخلی تنظیم می شود. عصب دهی با مشارکت سیستم عصبی خودمختار اتفاق می افتد. با این حال، یک جفت اعصاب (فیبرهای سمپاتیک)، هنگامی که تحریک می شوند، انقباضات قلب را تقویت و تسریع می کنند. هنگامی که یک جفت عصب دیگر (پاراسمپاتیک یا واگ) تحریک می شود، تکانه هایی که وارد قلب می شوند فعالیت آن را ضعیف می کنند.
فعالیت قلب نیز تحت تأثیر تنظیم هومورال است. بنابراین، آدرنالین تولید شده توسط غدد فوق کلیوی همان اثر اعصاب سمپاتیک را بر قلب دارد و افزایش پتاسیم در خون، درست مانند اعصاب پاراسمپاتیک (واگ) قلب را مهار می کند.
جریان
حرکت خون در رگ ها را گردش خون می گویند. خون تنها با حرکت مداوم، وظایف اصلی خود را انجام می دهد: رساندن مواد مغذی و گازها و حذف محصولات پوسیدگی نهایی از بافت ها و اندام ها.
خون از طریق رگ های خونی حرکت می کند - لوله های توخالی با قطرهای مختلف که بدون وقفه به دیگران منتقل می شوند و یک سیستم گردش خون بسته را تشکیل می دهند.
سه نوع عروق سیستم گردش خون
سه نوع عروق وجود دارد: شریان، سیاهرگ و مویرگ. شریان هابه عروقی که از طریق آنها خون از قلب به اندام ها جریان می یابد. بزرگترین آنها آئورت است. در اندام ها، شریان ها به رگ هایی با قطر کمتر - شریان ها منشعب می شوند که به نوبه خود به آنها تجزیه می شوند مویرگ ها. با حرکت در مویرگ ها، خون شریانی به تدریج به خون وریدی تبدیل می شود که از طریق آن جریان می یابد رگها.
دو دایره گردش خون
تمام شریان ها، سیاهرگ ها و مویرگ ها در بدن انسان در دو دایره گردش خون ترکیب می شوند: بزرگ و کوچک. گردش خون سیستمیکاز بطن چپ شروع می شود و به دهلیز راست ختم می شود. گردش خون ریویاز بطن راست شروع می شود و به دهلیز چپ ختم می شود.
خون به دلیل کار ریتمیک قلب و همچنین اختلاف فشار در عروق هنگام خروج خون از قلب و در وریدها هنگام بازگشت به قلب در رگ ها حرکت می کند. نوسانات ریتمیک در قطر عروق شریانی ناشی از کار قلب نامیده می شود نبض.
با استفاده از نبض خود به راحتی می توانید تعداد ضربان قلب در دقیقه را تعیین کنید. سرعت انتشار موج پالس حدود 10 متر بر ثانیه است.
سرعت جریان خون در رگها در آئورت 0.5 متر بر ثانیه و در مویرگها تنها 0.5 میلیمتر بر ثانیه است. به دلیل سرعت کم جریان خون در مویرگ ها، خون زمان دارد تا به بافت ها اکسیژن و مواد مغذی بدهد و مواد زائد آنها را بپذیرد. کاهش سرعت جریان خون در مویرگ ها با این واقعیت توضیح داده می شود که تعداد آنها بسیار زیاد است (حدود 40 میلیارد) و با وجود اندازه میکروسکوپی آنها، مجموع مجرای آنها 800 برابر بزرگتر از لومن آئورت است. در وریدها، با بزرگ شدن آنها با نزدیک شدن به قلب، مجرای کل جریان خون کاهش می یابد و سرعت جریان خون افزایش می یابد.

فشار خون
هنگامی که قسمت بعدی خون از قلب به داخل آئورت و به شریان ریوی خارج می شود، فشار خون بالا در آنها ایجاد می شود. فشار خون زمانی افزایش مییابد که قلب سریعتر و سختتر پمپاژ میکند و خون بیشتری را به آئورت پمپ میکند و زمانی که شریانها باریک میشوند.
اگر رگ ها گشاد شوند، فشار خون کاهش می یابد. فشار خون نیز تحت تأثیر میزان گردش خون و ویسکوزیته آن است. با دور شدن از قلب، فشار خون کاهش مییابد و در رگها به پایینترین حد میرسد. تفاوت فشار خون بالا در آئورت و شریان ریوی و فشار کم و حتی منفی در ورید اجوف و وریدهای ریوی جریان مداوم خون را در کل گردش خون تضمین می کند.
در افراد سالم، حداکثر فشار خون در شریان بازویی در حالت استراحت به طور معمول حدود 120 میلی متر جیوه است. هنر، و حداقل 70-80 میلی متر جیوه است. هنر
افزایش مداوم فشار خون در حالت استراحت فشار خون بالا و کاهش فشار خون افت فشار خون نامیده می شود. در هر دو مورد، خون رسانی به اندام ها مختل شده و شرایط کاری آنها بدتر می شود.
کمک های اولیه برای از دست دادن خون
کمک های اولیه برای از دست دادن خون با توجه به ماهیت خونریزی تعیین می شود که می تواند شریانی، وریدی یا مویرگی باشد.
خطرناک ترین خونریزی شریانی زمانی اتفاق می افتد که رگ ها آسیب ببینند و خون به رنگ مایل به قرمز روشن است و در جریانی قوی (چشمه) جاری می شود. موقعیت خم شده و شریان آسیب دیده را با انگشت بالای محل زخم (نزدیک به قلب) فشار دهید. سپس باید یک بانداژ محکم از بانداژ، حوله یا تکه پارچه در بالای محل زخم (همچنین نزدیکتر به قلب) بمالید. بانداژ محکم نباید بیش از یک ساعت و نیم در جای خود باقی بماند، بنابراین قربانی باید در اسرع وقت به یک مرکز پزشکی منتقل شود.
با خونریزی وریدی، خون جاری تیره تر است. برای متوقف کردن آن، ورید آسیب دیده با انگشت در محل زخم فشار داده می شود، بازو یا پا در زیر آن (بیشتر از قلب) بانداژ می شود.
با یک زخم کوچک، خونریزی مویرگی ظاهر می شود، برای متوقف کردن آن کافی است یک باند استریل محکم اعمال کنید. به دلیل تشکیل لخته خون، خونریزی متوقف می شود.
گردش خون لنفاوی
به آن گردش لنفاوی می گویند که لنف را در رگ ها حرکت می دهد. سیستم لنفاوی باعث تخلیه اضافی مایع از اندام ها می شود. حرکت لنف بسیار آهسته است (03 میلی متر در دقیقه). در یک جهت حرکت می کند - از اندام ها به قلب. مویرگهای لنفاوی به عروق بزرگتری تبدیل میشوند که در مجرای سینهای راست و چپ جمع میشوند و به وریدهای بزرگ میریزند. گره های لنفاوی در امتداد رگ های لنفاوی قرار دارند: در کشاله ران، در حفره های پوپلیتئال و زیر بغل، زیر فک پایین.
غدد لنفاوی حاوی سلولهایی (لنفوسیتها) هستند که عملکرد فاگوسیتی دارند. آنها میکروب ها را خنثی می کنند و از مواد خارجی وارد شده به لنف استفاده می کنند که باعث تورم غدد لنفاوی و دردناک شدن آنها می شود. لوزه ها تجمعات لنفاوی در ناحیه حلق هستند. گاهی اوقات آنها میکروارگانیسم های بیماری زا را حفظ می کنند که محصولات متابولیکی آنها بر عملکرد اندام های داخلی تأثیر منفی می گذارد. اغلب به برداشتن لوزه ها با جراحی متوسل می شوند.
