
«انسان فانی است، اما مشکل اصلی او این است که ناگهان فانی می شود. احتمالاً کسی نیست که از مرگ نترسد. اما در کنار مرگ بزرگ، یک مرگ کوچک وجود دارد - بالینی. چیست، چرا افرادی که مرگ بالینی را تجربه کرده اند اغلب نور الهی را می بینند و آیا این یک مسیر تاخیری به بهشت نیست - در مطالب M24.ru.
مرگ بالینی از دیدگاه پزشکی
مشکلات مطالعه مرگ بالینی به عنوان یک حالت مرزی بین زندگی و مرگ یکی از مهمترین مسائل در پزشکی مدرن است. کشف بسیاری از اسرار آن نیز دشوار است زیرا بسیاری از افرادی که مرگ بالینی را تجربه کرده اند به طور کامل بهبود نمی یابند و بیش از نیمی از بیماران با شرایط مشابه را نمی توان احیا کرد و آنها به طور واقعی - از نظر بیولوژیکی می میرند.
بنابراین، مرگ بالینی وضعیتی است همراه با ایست قلبی یا آسیستول (شرایطی که در آن قسمتهای مختلف قلب ابتدا منقبض میشوند و سپس ایست قلبی رخ میدهد)، ایست تنفسی و کمای مغزی عمیق یا ماورایی. با دو نکته اول همه چیز مشخص است، اما در مورد چه کسانی ارزش توضیح بیشتر دارد. به طور معمول، پزشکان در روسیه از مقیاس به اصطلاح گلاسکو استفاده می کنند. واکنش باز شدن چشم و همچنین واکنش های حرکتی و گفتاری با استفاده از یک سیستم 15 نقطه ای ارزیابی می شود. 15 امتیاز در این مقیاس مربوط به هوشیاری شفاف است و حداقل امتیاز 3 است، زمانی که مغز به هیچ نوع تأثیر خارجی پاسخ نمی دهد، مربوط به کما شدید است.
پس از قطع تنفس و فعالیت قلبی، فرد بلافاصله نمی میرد. هوشیاری تقریباً فوراً خاموش می شود، زیرا مغز اکسیژن دریافت نمی کند و گرسنگی اکسیژن رخ می دهد. اما با این وجود، در مدت زمان کوتاهی، از سه تا شش دقیقه، هنوز می توان او را نجات داد. تقریباً سه دقیقه پس از توقف تنفس، مرگ سلولی در قشر مغز آغاز میشود که اصطلاحاً به آن دکورتیکاسیون میگویند. قشر مغز مسئول فعالیت عصبی بالاتر است و پس از دکورتیکاسیون، اقدامات احیا ممکن است موفقیت آمیز باشد، اما ممکن است فرد محکوم به وجود رویشی باشد.
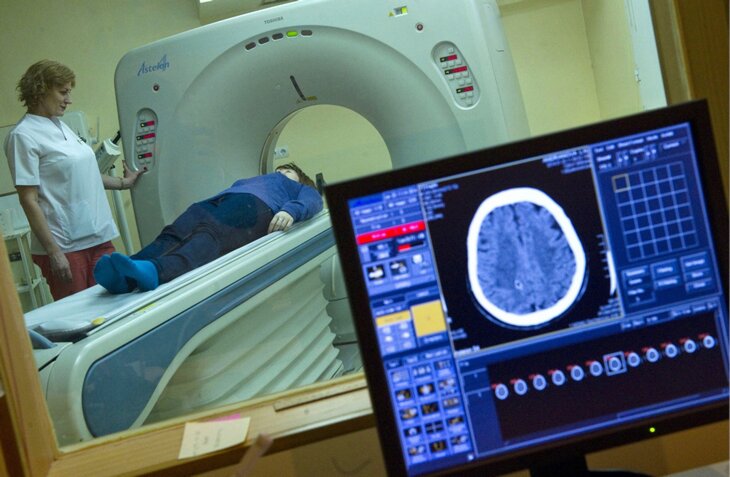
پس از چند دقیقه دیگر، سلولهای سایر بخشهای مغز شروع به مردن میکنند - در تالاموس، هیپوکامپ و نیمکرههای مغزی. وضعیتی که در آن تمام قسمتهای مغز نورونهای فعال خود را از دست دادهاند، دسربراسیون نامیده میشود و در واقع با مفهوم مرگ بیولوژیکی مطابقت دارد. یعنی احیای افراد پس از دسربراسیون، اصولاً امکان پذیر است، اما فرد محکوم به ماندن در تهویه مصنوعی و سایر روش های حفظ حیات تا پایان عمر خواهد بود.
واقعیت این است که مراکز حیاتی (حیاتی - M24.ru) در بصل النخاع قرار دارند که تنفس، ضربان قلب، تون قلبی عروقی و همچنین رفلکس های بدون قید و شرط مانند عطسه را تنظیم می کند. در هنگام گرسنگی اکسیژن، بصل النخاع که در واقع ادامه نخاع است، یکی از آخرین قسمت های مغز است که می میرد. با این حال، علیرغم این واقعیت که ممکن است مراکز حیاتی آسیب نبینند، تا آن زمان، دکورتیکاسیون رخ داده است و بازگشت به زندگی عادی را غیرممکن می کند.
سایر اندام های انسان مانند قلب، ریه ها، کبد و کلیه ها می توانند برای مدت طولانی تری بدون اکسیژن زنده بمانند. بنابراین، نباید از پیوند، به عنوان مثال، کلیه های گرفته شده از بیماری که قبلاً دچار مرگ مغزی شده است، تعجب کرد. با وجود مرگ مغزی، کلیه ها هنوز برای مدتی در وضعیت کار خود هستند. و ماهیچه ها و سلول های روده بدون اکسیژن به مدت شش ساعت زندگی می کنند.
در حال حاضر روش هایی ابداع شده است که می تواند طول مدت مرگ بالینی را تا دو ساعت افزایش دهد. این اثر با استفاده از هیپوترمی، یعنی خنک سازی مصنوعی بدن به دست می آید.

به عنوان یک قاعده (مگر اینکه، البته، در یک کلینیک تحت نظارت پزشکان اتفاق می افتد)، تعیین دقیق زمان ایست قلبی بسیار دشوار است. طبق مقررات فعلی، پزشکان موظفند اقدامات احیا را انجام دهند: ماساژ قلبی، تنفس مصنوعی ظرف 30 دقیقه از ابتدا. اگر در این مدت امکان احیای بیمار وجود نداشت، مرگ بیولوژیکی اعلام می شود.
با این حال، چندین نشانه از مرگ بیولوژیکی وجود دارد که در عرض 10 تا 15 دقیقه پس از مرگ مغزی ظاهر می شود. ابتدا علامت بلاگلازوف ظاهر می شود (وقتی به کره چشم فشار وارد می شود مردمک شبیه گربه می شود) و سپس قرنیه چشم خشک می شود. در صورت وجود این علائم، احیا انجام نمی شود.
چند نفر از مرگ بالینی سالم جان سالم به در می برند؟
ممکن است به نظر برسد که اکثر افرادی که خود را در حالت مرگ بالینی می بینند با خیال راحت از آن خارج می شوند. اما اینطور نیست، تنها سه تا چهار درصد از بیماران می توانند احیا شوند و پس از آن به زندگی عادی باز می گردند و دچار هیچ گونه اختلال روانی یا از دست دادن عملکرد بدن نمی شوند.
شش تا هفت درصد دیگر از بیمارانی که احیا می شوند، با این وجود به طور کامل بهبود نمی یابند و از ضایعات مختلف مغزی رنج می برند. اکثریت قریب به اتفاق بیماران می میرند.
این آمار غم انگیز تا حد زیادی به دو دلیل برمی گردد. اولین مورد این است که مرگ بالینی می تواند نه تحت نظارت پزشکان، بلکه، به عنوان مثال، در ویلا رخ دهد، جایی که نزدیکترین بیمارستان حداقل نیم ساعت با ماشین فاصله دارد. در این صورت پزشکان زمانی سر میرسند که دیگر امکان نجات فرد وجود نداشته باشد. گاهی اوقات هنگامی که فیبریلاسیون بطنی رخ می دهد، دفیبریلاسیون به موقع غیرممکن است.
«گزارش ویژه»: فراتر
دلیل دوم، ماهیت آسیب به بدن در طول مرگ بالینی است. اگر در مورد از دست دادن خون گسترده صحبت می کنیم، اقدامات احیا تقریباً همیشه ناموفق هستند. همین امر در مورد آسیب حیاتی میوکارد در طول حمله قلبی نیز صدق می کند.
به عنوان مثال، اگر فردی بیش از 40 درصد از میوکارد را در اثر انسداد یکی از عروق کرونر تحت تأثیر قرار دهد، مرگ اجتناب ناپذیر است، زیرا بدون توجه به اقدامات احیا، بدن بدون عضلات قلب نمی تواند زندگی کند.
بنابراین، افزایش بقا در صورت مرگ بالینی عمدتاً با تجهیز مکانهای شلوغ به دفیبریلاتورها و همچنین سازماندهی تیمهای آمبولانس پروازی در مناطق صعب العبور امکانپذیر است.
مرگ بالینی برای بیماران
اگر مرگ بالینی برای پزشکان یک وضعیت اورژانسی است که در آن لازم است فوراً به اقدامات احیاء متوسل شوند، برای بیماران اغلب مانند راهی به دنیای روشن تر به نظر می رسد. بسیاری از افرادی که مرگ بالینی را تجربه کردند، در مورد دیدن نور در انتهای تونل صحبت کردند، برخی با بستگان خود که مدت ها مرده بودند ملاقات کردند، برخی دیگر از دید پرنده به زمین نگاه کردند.
من یک نور داشتم (بله، می دانم چگونه صدا می کند)، و به نظر می رسید همه چیز را از بیرون می دیدم. این سعادت بود، یا چیزی. بدون درد برای اولین بار در این مدت طولانی. و پس از مرگ بالینی، من این احساس را داشتم که دارم به نوعی زندگی شخص دیگری را می گذرانم و اکنون به سادگی به پوست خودم باز می گردم، زندگی ام - تنها چیزی که در آن راحت هستم. لیدیا، یکی از بیمارانی که از مرگ بالینی رنج می برد، می گوید: کمی تنگ است، اما تنگی دلپذیر است، مانند شلوار جین کهنه ای که سال ها می پوشید.
این ویژگی مرگ بالینی، توانایی آن در برانگیختن تصاویر واضح است که هنوز موضوع بحث های زیادی است. از دیدگاه صرفاً علمی، آنچه در حال وقوع است به سادگی توصیف می شود: هیپوکسی مغز رخ می دهد که در غیاب واقعی هوشیاری منجر به توهم می شود. اینکه یک فرد در این حالت چه نوع تصاویری دارد یک سوال کاملاً فردی است. مکانیسم رخ دادن توهم هنوز به طور کامل مشخص نشده است.
مردن نتیجه نهایی فعالیت زندگی هر ارگانیسم به طور کلی و شخص به طور خاص است. اما مراحل مرگ متفاوت است، زیرا آنها علائم مشخصی از مرگ بالینی و بیولوژیکی دارند. یک بزرگسال باید بداند که مرگ بالینی بر خلاف مرگ بیولوژیکی قابل برگشت است. بنابراین با دانستن این تفاوت ها می توان فرد در حال مرگ را با اعمال مراحل احیا نجات داد.
علیرغم اینکه فردی که در مرحله بالینی در حال مرگ است به نظر می رسد هیچ نشانه آشکاری از زندگی ندارد و در نگاه اول نمی توان به او کمک کرد، در واقع احیای اورژانسی گاهی اوقات می تواند او را از چنگال مرگ ربود.
بنابراین، هنگامی که یک فرد عملاً مرده را می بینید، نباید عجله کنید که تسلیم شوید - باید مرحله مرگ را دریابید، و اگر کوچکترین احتمال احیای وجود داشته باشد، باید او را نجات دهید. اینجاست که آگاهی از تفاوتهای بین مرگ بالینی و مرگ غیرقابل برگشت بیولوژیکی مفید است.
مراحل مردن
اگر این یک مرگ فوری نیست، بلکه یک فرآیند مردن است، پس این قانون در اینجا اعمال می شود - بدن در یک لحظه نمی میرد و در مراحل محو می شود. بنابراین، 4 مرحله وجود دارد - مرحله پیش از آگونی، خود رنج، و سپس مراحل بعدی - مرگ بالینی و بیولوژیکی.
- فاز پیش ضلعی. با مهار عملکرد سیستم عصبی، کاهش فشار خون و اختلالات گردش خون مشخص می شود. در بخشی از پوست - رنگ پریدگی، لکه بینی یا سیانوز؛ از سمت آگاهی - گیجی، عقب ماندگی، توهم، فروپاشی. مدت زمان فاز پره آگونال در طول زمان افزایش می یابد و به عوامل متعددی بستگی دارد؛ می توان آن را با دارو افزایش داد.
- فاز آگونی. مرحله قبل از مرگ، زمانی که تنفس، گردش خون و عملکرد قلب هنوز مشاهده می شود، هرچند ضعیف و مختصر، با عدم تعادل کامل اندام ها و سیستم ها، و همچنین عدم تنظیم سیستم عصبی مرکزی فرآیندهای زندگی مشخص می شود. . این منجر به قطع اکسیژن رسانی به سلول ها و بافت ها می شود، فشار در عروق به شدت کاهش می یابد، قلب یخ می زند، تنفس متوقف می شود - فرد وارد مرحله مرگ بالینی می شود.
- مرحله مرگ بالینی. این یک مرحله کوتاه مدت با فاصله زمانی مشخص است که در صورت وجود شرایط برای عملکرد بدون وقفه بیشتر بدن، بازگشت به فعالیت های قبلی زندگی هنوز امکان پذیر است. به طور کلی، در این مرحله کوتاه، قلب دیگر منقبض نمی شود، خون یخ می زند و از حرکت باز می ایستد، فعالیت مغزی وجود ندارد، اما بافت ها هنوز نمی میرند - واکنش های متابولیک در آنها ادامه می یابد، با اینرسی از بین می روند. اگر با کمک مراحل احیا، قلب و تنفس شروع شود، می توان فرد را به زندگی بازگرداند، زیرا سلول های مغز - و ابتدا می میرند - هنوز در حالت زنده نگه داشته می شوند. در دمای معمولی، مرحله مرگ بالینی حداکثر 8 دقیقه طول می کشد، اما زمانی که دما کاهش می یابد، می تواند تا ده ها دقیقه افزایش یابد. مراحل پیش رنج، عذاب و مرگ بالینی به عنوان "پایانه" تعریف می شود، یعنی آخرین حالتی که منجر به قطع وجود حیاتی یک فرد می شود.
- مرحله مرگ بیولوژیکی (نهایی یا واقعی).که با تغییرات فیزیولوژیکی برگشت ناپذیر در داخل سلولها، بافتها و اندامها مشخص میشود، به دلیل کمبود طولانی مدت خون، در درجه اول به مغز ایجاد میشود. این مرحله، با توسعه فناوریهای نانو و سرمایشی در پزشکی، همچنان مورد مطالعه دقیق قرار میگیرد تا تلاش شود تا شروع آن تا حد امکان به تاخیر بیفتد.
یاد آوردن!در صورت مرگ ناگهانی، اجباری بودن و ترتیب مراحل پاک می شود، اما علائم ذاتی حفظ می شود.
علائم مرگ بالینی
مرحله مرگ بالینی که به طور واضح به عنوان برگشت پذیر تعریف می شود، به شما امکان می دهد به معنای واقعی کلمه زندگی را در فرد در حال مرگ "نفس بکشید" و ضربان قلب و عملکرد تنفسی را شروع کنید. بنابراین، مهم است که علائم ذاتی در مرحله مرگ بالینی را به خاطر بسپارید تا فرصت احیای یک فرد را از دست ندهید، به خصوص زمانی که دقیقه ها در حال شمارش هستند.
سه علامت اصلی وجود دارد که با آن شروع این مرحله مشخص می شود:
- توقف ضربان قلب؛
- قطع تنفس؛
- توقف فعالیت مغز
بیایید با جزئیات به آنها نگاه کنیم، چگونه در واقعیت به نظر می رسد و چگونه خود را نشان می دهد.
- توقف ضربان قلب همچنین دارای تعریف "آسیستول" است که به معنای عدم وجود فعالیت و فعالیت قلبی است، همانطور که در شاخص های بیوالکتریکی کاردیوگرام نشان داده شده است. با ناتوانی در شنیدن نبض در هر دو شریان کاروتید در طرفین گردن ظاهر می شود.
- توقف تنفس، که در پزشکی به عنوان "آپنه" تعریف می شود، با توقف حرکت بالا و پایین قفسه سینه، و همچنین عدم وجود آثار قابل مشاهده مه بر روی آینه ای که به دهان و بینی آورده می شود، تشخیص داده می شود. به ناچار در هنگام تنفس ظاهر می شوند.
- توقف فعالیت مغز، که اصطلاح پزشکی آن "کما" است، با فقدان کامل هوشیاری و واکنش به نور مردمک ها، و همچنین رفلکس به هر عامل تحریک کننده مشخص می شود.
در مرحله مرگ بالینی، مردمک ها به طور مداوم گشاد می شوند، صرف نظر از سطح نور، پوست رنگ پریده و بی روحی دارد، ماهیچه های سراسر بدن آرام هستند و هیچ نشانه ای از کوچکترین تن وجود ندارد.
یاد آوردن!هرچه زمان کمتری از توقف ضربان قلب و تنفس بگذرد، شانس بازگرداندن متوفی به زندگی بیشتر می شود - امدادگر به طور متوسط فقط 3 تا 5 دقیقه فرصت دارد! گاهی اوقات در شرایط دمای پایین این مدت حداکثر تا 8 دقیقه افزایش می یابد.
علائم مرگ بیولوژیکی قریب الوقوع
مرگ بیولوژیکی انسان به معنای توقف نهایی وجود شخصیت یک فرد است، زیرا با تغییرات غیرقابل برگشت در بدن او مشخص می شود که ناشی از غیبت طولانی فرآیندهای بیولوژیکی در بدن است.
این مرحله با علائم اولیه و بعدی مرگ واقعی مشخص می شود.
علائم اولیه اولیه که مرگ بیولوژیکی را مشخص می کند و حداکثر ظرف مدت یک ساعت به فرد مبتلا می شود عبارتند از:
- در کنار قرنیه چشم ابتدا به مدت 15 تا 20 دقیقه کدر می شود و سپس خشک می شود.
- از سمت مردمک - اثر "چشم گربه".
در عمل به این شکل به نظر می رسد. در اولین دقایق پس از شروع مرگ بیولوژیکی برگشت ناپذیر، اگر با دقت به چشم نگاه کنید، می توانید روی سطح آن متوجه توهم یک قطعه یخ شناور شوید که به تیرگی بیشتر رنگ عنبیه تبدیل می شود. با یک حجاب نازک پوشیده شده است.
سپس پدیده "چشم گربه" آشکار می شود، زمانی که مردمک با فشرده سازی جزئی در طرفین کره چشم، شکل یک شکاف باریک را به خود می گیرد که هرگز در یک فرد زنده مشاهده نمی شود. پزشکان این علامت را "علائم بلوگلازوف" می نامند. هر دوی این نشانه ها نشان دهنده شروع مرحله نهایی مرگ حداکثر 1 ساعت است.
علائم بلاگلازوف
علائم دیررس که توسط آنها مرگ بیولوژیکی بر شخص غلبه کرده است شامل موارد زیر است:
- خشکی کامل غشاهای مخاطی خارجی و پوست؛
- خنک شدن بدن متوفی و خنک شدن آن تا دمای محیط اطراف.
- ظهور لکه های جسد در مناطق شیب دار؛
- سختی بدن مرده؛
- تجزیه جسد
مرگ بیولوژیکی به طور متناوب بر اندام ها و سیستم ها تأثیر می گذارد و بنابراین در طول زمان نیز گسترش می یابد. سلول های مغز و غشاهای آن ابتدا می میرند - این واقعیت است که احیای بیشتر را غیرعملی می کند ، زیرا دیگر امکان بازگشت فرد به زندگی کامل وجود نخواهد داشت ، اگرچه بافت های باقی مانده هنوز زنده هستند.
قلب، به عنوان یک اندام، در عرض یک یا دو ساعت از لحظه اعلام مرگ بیولوژیکی، اندام های داخلی - در عرض 3-4 ساعت، پوست و غشاهای مخاطی - در عرض 5-6 ساعت، و استخوان ها - در طی چند روز از دست می دهد. این شاخص ها برای شرایط پیوند موفقیت آمیز یا بازیابی یکپارچگی در صورت آسیب مهم هستند.
مراحل احیا در صورت مشاهده مرگ بالینی
وجود سه علامت اصلی همراه با مرگ بالینی - فقدان نبض، تنفس و هوشیاری - برای شروع اقدامات احیای اضطراری کافی است. آنها به طور موازی - تنفس مصنوعی و ماساژ قلبی - بلافاصله با آمبولانس تماس می گیرند.

تنفس مصنوعی که به درستی انجام شود از الگوریتم زیر پیروی می کند.
- هنگام آماده شدن برای تنفس مصنوعی، باید حفره های بینی و دهان را از تمام محتویات خالی کنید، سر خود را به عقب خم کنید تا یک زاویه حاد بین گردن و پشت سر و یک زاویه صاف بین گردن و چانه وجود داشته باشد. تنها در این حالت راه های هوایی باز می شود.
- پس از بستن سوراخ های بینی فرد در حال مرگ با دست، با دهان خود، پس از یک نفس عمیق، دهان او را محکم از طریق یک دستمال یا دستمال ببندید و بازدم را در آن بیرون دهید. پس از بازدم، دست را از بینی فرد در حال مرگ خارج کنید.
- این مراحل را هر 4 تا 5 ثانیه تکرار کنید تا حرکت قفسه سینه ظاهر شود.
یاد آوردن!شما نباید سر خود را بیش از حد به عقب پرتاب کنید - مطمئن شوید که یک خط مستقیم بین چانه و گردن وجود ندارد، بلکه یک زاویه مبهم وجود دارد، در غیر این صورت معده از هوا سرریز می شود!
انجام صحیح ماساژ موازی قلب با رعایت این قوانین ضروری است.
- ماساژ منحصراً در حالت افقی بدن روی سطح سخت انجام می شود.
- بازوها صاف و بدون خم شدن در آرنج هستند.
- شانه های امدادگر دقیقا بالای قفسه سینه فرد در حال مرگ قرار دارد و بازوهای مستقیم کشیده او عمود بر آن هستند.
- هنگام فشار دادن، کف دست ها یا روی هم قرار می گیرند یا در یک قفل قرار می گیرند.
- فشار در وسط جناغ، درست زیر نوک سینه ها و درست بالای فرآیند xiphoid، جایی که دنده ها به هم می رسند، با استفاده از پاشنه کف دست با انگشتان بالا، بدون برداشتن دست ها از قفسه سینه اعمال می شود.
- ماساژ باید به صورت ریتمیک، با وقفه برای بازدم به داخل دهان، با سرعت 100 فشار در دقیقه و تا عمق حدود 5 سانتی متر انجام شود.
یاد آوردن!تناسب اقدامات احیای صحیح 1 دم - بازدم برای 30 فشار است.
نتیجه احیای یک فرد باید بازگشت او به چنین شاخص های اولیه اجباری باشد - واکنش مردمک به نور، لمس نبض. اما از سرگیری تنفس مستقل همیشه قابل دستیابی نیست - گاهی اوقات فرد به طور موقت به تهویه مصنوعی نیاز دارد، اما این مانع از احیای او نمی شود.
تفاوت بین کما و مرگ بالینی چیست؟
کما به خواب طبیعی نزدیک است. یعنی فرد به سادگی خواب است. ناخودآگاه او را مجبور می کند که در این حالت قرار گیرد. فقط این است که یک نفر معنای زندگی را از دست داده و تصمیم گرفته است کمی استراحت کند تا معنای آن پیدا شود. اما مرگ بالینی مرگ است، این حالت با اعمال ناگهانی مانند تحریک قلبی و غیره برطرف می شود. و در اینجا معنای زندگی هیچ ربطی به آن ندارد، شخص دیگر بدون کمک خارجی از چنین حالتی خارج نمی شود.
مرگ بالینی به وضعیتی مربوط به عدم وجود انقباضات مؤثر همودینامیکی قلب و گردش خون اشاره دارد که در پس زمینه آن بی اکسیژنی مغز به سرعت ایجاد می شود که منجر به توقف عملکرد آن در عرض یک دقیقه می شود. در عرض 2-3 دقیقه، تغییرات در سلول های عصبی مغز هنوز قابل برگشت است (با هیپوترمی این زمان طولانی می شود) و سپس سلول ها شروع به مردن می کنند، بنابراین پس از 4-6 دقیقه عدم گردش خون دیگر امکان پذیر نیست. برای بازگرداندن عملکرد کامل مغز بنابراین، مرگ بالینی یک حالت بسیار کوتاه مدت است که به سرعت به مرگ بیولوژیکی تبدیل می شود.
کما افسردگی هوشیاری و فعالیت مغزی است که با تغییرات ارگانیک یا متابولیک همراه است، که میتواند برگشتپذیر یا غیرقابل برگشت باشد، و همچنین میتواند در نهایت منجر به مرگ مغزی شود - اما به طور کلی معمولاً بسیار کندتر پیشرفت میکند. فعالیت ساقه مغز به خصوص به کندی محو می شود، به طوری که عملکردهای حیاتی بلافاصله شروع به مختل نمی کنند.
من فکر میکنم شما پاسخ را میدانید. مرگ ایست قلبی است، مرگ بالینی مرگ موقت است. کما مرگ نیست، انسان در حالت ناخودآگاه است در حالی که قلب کار می کند، ممکن است زندگی او با مواد مخدر و دستگاه ها تامین شود.
اگر مرگ بالینی به موقع تخلیه نشود، شمارش دقیقه، اکسیژن رسانی به مغز و غیره. سپس مرگ بیولوژیکی رخ می دهد. که بر خلاف بالینی راه برگشتی نیست...
و کما فقط یک رویا است، سیاهی که از آن فرصتی برای خزیدن وجود دارد.
گاهی اوقات پزشکان حتی موارد بسیار شدید را در کمای مصنوعی قرار می دهند. تا فرد زود خوب شود.
با هر نوع کما، ضربان قلب و گردش خون تا یک درجه حفظ میشود؛ تنفس در برخی از انواع کما (مثلاً آسیب دیافراگم) عملاً غیرقابل تشخیص است یا حتی کاملاً وجود ندارد، سپس ونتیلاتورها متصل میشوند. در مرگ بالینی، هم تنفس و هم ضربان قلب به طور کامل متوقف می شود؛ این تفاوت اصلی است. باز هم فرد به تنهایی نمی تواند از حالت مرگ بالینی خارج شود، اما می تواند از حالت کما خارج شود.
مفهوم و علل مرگ بالینی و بیولوژیکی. تفاوت، نشانه ها
مردم طوری زندگی می کنند که گویی ساعت مرگشان هرگز فرا نخواهد رسید. در همین حال، همه چیز در سیاره زمین در معرض نابودی است. هر چیزی که به دنیا می آید پس از مدتی مشخص می میرد.
در اصطلاح پزشکی و عمل، درجه بندی مراحل مرگ بدن وجود دارد:
- پرداگونیا
- عذاب
- مرگ بالینی
- مرگ بیولوژیکی
بیایید در مورد دو حالت آخر، علائم و ویژگی های متمایز آنها با جزئیات بیشتری صحبت کنیم.
مفهوم مرگ بالینی و بیولوژیکی: تعریف، علائم، علل
عکس احیای افراد از حالت مرگ بالینیمرگ بالینی یک حالت مرزی بین زندگی و مرگ بیولوژیکی است که 3-6 دقیقه طول می کشد. علائم اصلی آن عدم فعالیت قلب و ریه است. به عبارت دیگر، هیچ نبض، فرآیند تنفس، هیچ نشانه ای از فعالیت بدن وجود ندارد.
- در اصطلاح پزشکی به علائم مرگ بالینی کما، آسیستول و آپنه می گویند.
- دلایل شروع آن متفاوت است. شایع ترین تروماهای الکتریکی، غرق شدن، ایست قلبی رفلکس، خونریزی شدید، مسمومیت حاد است.
مرگ بیولوژیکی حالتی غیرقابل برگشت است که تمام فرآیندهای حیاتی بدن متوقف شده و سلول های مغز می میرند. علائم آن در ساعت اول مشابه مرگ بالینی است. با این حال، سپس آنها برجسته تر می شوند:
- درخشش و حجاب شاه ماهی روی عنبیه چشم
- لکه های بنفش جسد در قسمت خوابیده بدن
- دینامیک کاهش دما - هر ساعت یک درجه
- سفت شدن عضلات از بالا به پایین
علل مرگ بیولوژیکی بسیار متفاوت است - سن، ایست قلبی، مرگ بالینی بدون تلاش برای احیا یا استفاده دیرهنگام از آنها، صدمات ناسازگار با زندگی دریافتی در تصادف، مسمومیت، غرق شدن، سقوط از ارتفاع.
چگونه مرگ بالینی با مرگ بیولوژیکی متفاوت است: مقایسه، تفاوت

 دکتر در کارت یک بیمار در کما یادداشت می کند
دکتر در کارت یک بیمار در کما یادداشت می کند - مهمترین تفاوت بین مرگ بالینی و مرگ بیولوژیکی برگشت پذیری است. یعنی اگر به سرعت به روشهای احیا متوسل شد، میتوان فرد را از حالت اول به زندگی بازگرداند.
- نشانه ها با مرگ بالینی، لکه های جسد روی بدن، سختی، باریک شدن مردمک ها به "گربه مانند" و کدر شدن عنبیه ظاهر نمی شود.
- بالینی مرگ قلب است و بیولوژیکی مرگ مغز است.
- بافت ها و سلول ها برای مدتی بدون اکسیژن به زندگی خود ادامه می دهند.
چگونه مرگ بالینی را از مرگ بیولوژیکی تشخیص دهیم؟

 تیمی از پزشکان مراقبت های ویژه آماده بازگرداندن بیمار از مرگ بالینی هستند
تیمی از پزشکان مراقبت های ویژه آماده بازگرداندن بیمار از مرگ بالینی هستند در نگاه اول، تعیین مرحله مرگ برای فردی دور از پزشکی همیشه آسان نیست. به عنوان مثال، لکه هایی بر روی بدن، شبیه به جسد، می تواند در طول زندگی فرد مشاهده شده ایجاد شود. دلیل آن اختلالات گردش خون، بیماری های عروقی است.
از سوی دیگر، عدم وجود نبض و تنفس در هر دو گونه ذاتی است. تا حدی به تشخیص مرگ بالینی از وضعیت بیولوژیکی مردمک کمک می کند. اگر هنگام فشار دادن به شکاف باریکی مانند چشم گربه تبدیل شوند، مرگ بیولوژیکی مشهود است.
بنابراین، ما به تفاوت بین مرگ بالینی و بیولوژیکی، علائم و علل آنها نگاه کردیم. تفاوت اصلی و تظاهرات واضح هر دو نوع مردن بدن انسان مشخص شده است.
ویدئو: مرگ بالینی چیست؟
حیات بدن بدون اکسیژن غیرممکن است که از طریق سیستم تنفسی و گردش خون دریافت می کنیم. اگر تنفس را قطع کنیم یا گردش خون را متوقف کنیم، می میریم. با این حال، هنگامی که تنفس متوقف شود و قلب متوقف شود، مرگ بلافاصله رخ نمی دهد. مرحله انتقالی خاصی وجود دارد که نمی توان آن را به زندگی یا مرگ نسبت داد - این مرگ بالینی است.
این حالت از لحظه ای که تنفس و ضربان قلب متوقف می شود، فعالیت حیاتی بدن از بین می رود، چند دقیقه طول می کشد، اما آسیب جبران ناپذیری هنوز در سطح بافت رخ نداده است. اگر اقدامات اضطراری برای ارائه مراقبت های اضطراری انجام شود، بازگرداندن یک فرد از چنین وضعیتی هنوز امکان پذیر است.
علل مرگ بالینی
تعریف مرگ بالینی به شرح زیر است - این حالتی است که فقط چند دقیقه قبل از مرگ واقعی شخص باقی می ماند. در این مدت کوتاه همچنان می توان بیمار را نجات داد و به زندگی بازگرداند.
علت بالقوه این وضعیت چیست؟
یکی از شایع ترین علل، ایست قلبی است. هنگامی که قلب به طور غیر منتظره متوقف می شود، این یک عامل وحشتناک است، اگرچه هیچ چیز قبلاً مشکلی را پیش بینی نکرده بود. اغلب این اتفاق زمانی رخ می دهد که اختلالی در عملکرد این اندام وجود داشته باشد، یا زمانی که سیستم کرونری توسط یک لخته خون مسدود می شود.
سایر دلایل رایج عبارتند از:
- فشار بیش از حد فیزیکی یا استرس زا، که بر جریان خون قلبی تأثیر منفی می گذارد.
- از دست دادن حجم قابل توجهی از خون به دلیل جراحات، زخم ها و غیره؛
- حالت شوک (از جمله آنافیلاکسی - نتیجه یک پاسخ آلرژیک قوی بدن)؛
- ایست تنفسی، خفگی؛
- آسیب جدی به بافت حرارتی، الکتریکی یا مکانیکی؛
- شوک سمی - اثر مواد سمی، شیمیایی و سمی بر بدن.
علل مرگ بالینی نیز شامل بیماریهای مزمن طولانیمدت سیستمهای قلبی عروقی و تنفسی و همچنین موارد مرگ تصادفی یا خشونتآمیز (وجود صدمات ناسازگار با زندگی، آسیبهای مغزی، ضربههای قلبی، فشردهسازی و کبودی، آمبولی، آسپیراسیون مایعات است. یا خون، اسپاسم رفلکس عروق کرونر و ایست قلبی).
علائم مرگ بالینی
مرگ بالینی معمولاً با علائم زیر مشخص می شود:
- مرد از هوش رفت این وضعیت معمولاً در عرض 15 ثانیه پس از توقف گردش خون رخ می دهد. مهم: اگر فرد هوشیار باشد، گردش خون نمی تواند متوقف شود.
- تعیین نبض در ناحیه شریان های کاروتید در عرض 10 ثانیه غیرممکن است. این علامت نشان می دهد که خون رسانی به مغز متوقف شده است و خیلی زود سلول های قشر مغز خواهند مرد. شریان کاروتید در فرورفتگی قرار دارد که عضله استرنوکلیدوماستوئید و نای را جدا می کند.
- تنفس فرد به طور کلی متوقف شده است، یا به دلیل کمبود تنفس، ماهیچه های تنفسی به طور دوره ای به صورت تشنجی منقبض می شوند (این حالت از بلع هوا، تنفس آتونال نامیده می شود، که به آپنه تبدیل می شود).
- مردمک چشم فرد گشاد می شود و به منبع نور پاسخ نمی دهد. این علامت نتیجه قطع خون رسانی به مراکز مغز و عصب مسئول حرکت چشم است. این آخرین علامت مرگ بالینی است، بنابراین نباید منتظر آن باشید؛ اقدامات فوری پزشکی باید از قبل انجام شود.
مرگ بالینی ناشی از غرق شدن
غرق شدن زمانی اتفاق می افتد که فرد به طور کامل در آب غوطه ور شود که باعث مشکل یا قطع کامل تبادل گازهای تنفسی می شود. چند دلیل برای این وجود دارد:
- استنشاق مایع از طریق دستگاه تنفسی انسان؛
- وضعیت لارنگواسپاستیک به دلیل ورود آب به سیستم تنفسی؛
- شوک ایست قلبی؛
- تشنج، حمله قلبی، سکته مغزی.
در حالت مرگ بالینی، تصویر بصری با از دست دادن هوشیاری قربانی، سیانوز پوست، عدم وجود حرکات تنفسی و نبض در ناحیه عروق کاروتید، گشاد شدن مردمک ها و عدم واکنش آنها مشخص می شود. به منبع نور
احتمال احیای موفقیت آمیز یک فرد در این حالت حداقل است، زیرا او مقادیر زیادی از انرژی بدن را در مبارزه برای زندگی در آب صرف کرد. احتمال نتیجه مثبت اقدامات احیا برای نجات قربانی ممکن است مستقیماً به مدت زمان ماندن فرد در آب، سن او، وضعیت سلامتی و دمای آب بستگی داشته باشد. به هر حال، در دمای پایین مخزن، شانس زنده ماندن قربانی بسیار بیشتر است.
احساسات افرادی که مرگ بالینی را تجربه کرده اند
مردم در هنگام مرگ بالینی چه می بینند؟ دید ممکن است متفاوت باشد یا اصلا وجود نداشته باشد. برخی از آنها از دیدگاه پزشکی علمی قابل توضیح هستند، در حالی که برخی دیگر همچنان مردم را شگفت زده و شگفت زده می کنند.
برخی از قربانیان که دوران خود را در «چنگال مرگ» توصیف کردهاند، میگویند که برخی از بستگان یا دوستان خود را دیده و ملاقات کردهاند. گاهی اوقات تصورات آنقدر واقع بینانه هستند که باور نکردن آنها بسیار دشوار است.
بسیاری از رویاها با توانایی یک فرد برای پرواز بر فراز بدن خود مرتبط است. گاهی اوقات بیماران احیا شده با جزئیات کافی ظاهر و اقدامات پزشکانی را که اقدامات اورژانسی را انجام داده اند توصیف می کنند. هیچ توضیح علمی برای چنین پدیده هایی وجود ندارد.
اغلب قربانیان گزارش می دهند که در طول دوره احیا می توانند از طریق دیوار به اتاق های همسایه نفوذ کنند: آنها با جزئیات وضعیت، افراد، روش ها، همه چیزهایی را که همزمان در سایر بخش ها و اتاق های عمل اتفاق می افتاد، توصیف می کنند.
پزشکی سعی می کند چنین پدیده هایی را با ویژگی های ناخودآگاه ما توضیح دهد: فرد در حالت مرگ بالینی، صداهای خاصی را می شنود که در حافظه مغز ذخیره شده است و در سطح ناخودآگاه تصاویر صوتی را با تصاویر بصری تکمیل می کند.
مرگ بالینی مصنوعی
مفهوم مرگ بالینی مصنوعی اغلب با مفهوم کمای القایی شناسایی می شود که کاملاً درست نیست. پزشکی از ورود خاص فرد به حالت مرگ استفاده نمی کند؛ اتانازی در کشور ما ممنوع است. اما از کمای مصنوعی برای اهداف دارویی و حتی کاملاً موفقیت آمیز استفاده می شود.
القاء به کمای مصنوعی برای جلوگیری از اختلالاتی که می تواند بر عملکرد قشر مغز تأثیر منفی بگذارد، به عنوان مثال، خونریزی، همراه با فشار بر مناطقی از مغز و تورم آن استفاده می شود.
در مواردی که نیاز به چندین مداخله جراحی فوری فوری و همچنین در جراحی مغز و اعصاب و درمان صرع است، می توان از کمای مصنوعی به جای بیهوشی استفاده کرد.
بیمار با استفاده از داروهای پزشکی به کما می رود. این روش با توجه به نشانه های پزشکی و نجات جان انجام می شود. خطر قرار دادن بیمار در کما باید کاملاً با مزایای احتمالی مورد انتظار چنین حالتی توجیه شود. مزیت بزرگ کمای مصنوعی این است که این روند کاملاً توسط پزشکان کنترل می شود. پویایی این حالت اغلب مثبت است.
مراحل مرگ بالینی
مرگ بالینی دقیقاً تا زمانی ادامه دارد که مغز در حالت هیپوکسیک بتواند زنده ماندن خود را حفظ کند.
دو مرحله مرگ بالینی وجود دارد:
- مرحله اول حدود 3-5 دقیقه طول می کشد. در طول این مدت، نواحی از مغز که مسئولیت عملکردهای حیاتی بدن را بر عهده دارند، هنوز توانایی خود را برای زندگی در شرایط نورموگرم و آنکسیک حفظ می کنند. تقریباً همه متخصصان علمی متفق القول هستند که طولانی شدن این دوره امکان احیای یک فرد را رد نمی کند، اما می تواند منجر به عواقب جبران ناپذیری از مرگ برخی یا همه قسمت های مغز شود.
- مرحله دوم می تواند تحت شرایط خاصی رخ دهد و می تواند چندین ده دقیقه طول بکشد. شرایط خاص به موقعیت هایی اشاره دارد که به کند کردن فرآیندهای دژنراتیو مغز کمک می کند. این خنک سازی مصنوعی یا طبیعی بدن است که زمانی اتفاق می افتد که فرد یخ می زند، غرق می شود یا برق گرفتگی می گیرد. در چنین شرایطی، مدت زمان وضعیت بالینی افزایش می یابد.
کما پس از مرگ بالینی
عواقب مرگ بالینی
عواقب قرار گرفتن در حالت مرگ بالینی کاملاً به سرعت احیای بیمار بستگی دارد. هر چه زودتر فرد به زندگی بازگردد، پیش آگهی مطلوب تری در انتظار او خواهد بود. اگر کمتر از سه دقیقه از توقف فعالیت قلبی قبل از شروع مجدد آن گذشته باشد، احتمال انحطاط مغز حداقل است و بروز عوارض بعید است.
اگر به هر دلیلی طول مدت اقدامات احیا به تعویق بیفتد، کمبود اکسیژن در مغز می تواند منجر به عوارض جبران ناپذیری از جمله از دست دادن کامل عملکردهای حیاتی بدن شود.
در طول احیای طولانی مدت، به منظور جلوگیری از اختلالات هیپوکسیک مغز، گاهی اوقات از یک روش خنک کننده برای بدن انسان استفاده می شود که امکان افزایش دوره برگشت پذیری فرآیندهای دژنراتیو را تا چند دقیقه اضافی فراهم می کند.
زندگی پس از مرگ بالینی برای اکثر مردم رنگ های جدیدی به خود می گیرد: اول از همه، جهان بینی، دیدگاه ها در مورد اعمالشان و اصول زندگی تغییر می کند. بسیاری از آنها توانایی های فراحسی و استعداد روشن بینی را به دست می آورند. اینکه چه فرآیندهایی به این امر کمک می کند، چه مسیرهای جدیدی در نتیجه چند دقیقه مرگ بالینی باز می شود، هنوز ناشناخته است.
مرگ بالینی و بیولوژیکی
وضعیت مرگ بالینی، اگر کمک اضطراری ارائه نشود، همواره به مرحله بعدی و نهایی زندگی - مرگ بیولوژیکی - منتقل می شود. مرگ بیولوژیکی در نتیجه مرگ مغزی رخ می دهد - این وضعیت غیر قابل برگشت است؛ اقدامات احیا در این مرحله بیهوده، غیرعملی است و نتایج مثبتی به همراه ندارد.
مرگ معمولاً 5-6 دقیقه پس از شروع مرگ بالینی، در غیاب اقدامات احیا رخ می دهد. گاهی اوقات زمان مرگ بالینی می تواند کمی طولانی شود، که عمدتاً به دمای محیط بستگی دارد: در دماهای پایین، متابولیسم کند می شود، گرسنگی اکسیژن بافت ها راحت تر تحمل می شود، بنابراین بدن می تواند مدت بیشتری در حالت هیپوکسی باقی بماند.
علائم زیر نشانه مرگ بیولوژیکی در نظر گرفته می شود:
- کدر شدن مردمک، از دست دادن درخشش (خشک شدن) قرنیه؛
- "چشم گربه" - هنگامی که کره چشم فشرده می شود، مردمک به شکلی تغییر می کند و به نوعی "شکاف" تبدیل می شود. اگر فرد زنده باشد، این روش غیرممکن است.
- کاهش دمای بدن تقریباً یک درجه برای هر ساعت پس از مرگ اتفاق می افتد، بنابراین این علامت یک اورژانس نیست.
- ظهور لکه های جسد - لکه های آبی روی بدن؛
- سفت شدن عضلات
مشخص شده است که با شروع مرگ بیولوژیکی، ابتدا قشر مغز، سپس ناحیه زیر قشری و نخاع، پس از 4 ساعت - مغز استخوان، و پس از آن - پوست، فیبرهای ماهیچهای و تاندون و استخوانها در عرض 24 میمیرد. ساعت ها.
