مهارکننده های آنزیم مبدل آنژیوتانسین (ACE) در سال 1975، زمانی که کاپتوپریل سنتز شد، ظاهر شد. در حال حاضر، تمام مهارکننده های ACE، بسته به گروه شیمیایی مرتبط با مولکول آنها با یون روی در مراکز فعال آنزیم تبدیل کننده آنژیوتانسین I، به گروه های زیر تقسیم می شوند:
- داروهای دارای گروه سولفیدریل (کاپتوپریل، متیوپریل)؛
- داروهای دارای گروه کربوکسیالکیل (انالاپریل، پریندوپریل، رامیپریل)؛
- داروهای دارای گروه فسفینیل (فوسینوپریل، سروناپریل).
فقط کاپتوپریل و لیزینوپریل دارای فعالیت بیولوژیکی هستند؛ سایر مهارکننده های ACE مواد غیر فعال هستند و تنها در نتیجه هیدرولیز پس از جذب در دستگاه گوارش به متابولیت های دی اسید فعال تبدیل می شوند.
مکانیسم عمل
اثر ضد فشار خون مهارکننده های ACE بر اساس توانایی آنها در سرکوب فعالیت کینیناز II است، در حالی که همزمان بر فعالیت عملکردی سیستم های رنین-آنژیونتانسین و کالیکرئین- کینین تأثیر می گذارد. مهارکننده های ACE تولید آنژیوتانسین II را که دارای اثر تنگ کننده عروق قوی است، مسدود می کنند. بنابراین، با سرکوب تولید آنژیوتانسین II، مهارکننده های ACE نه تنها اثر درمانی در نارسایی مزمن قلبی دارند، بلکه از آن نیز پیشگیری می کنند.
فارماکولوژیست ها تاکید می کنند پلاسماو بافتسیستم ACE - اولی تنظیم فشار خون را تعیین می کند، دومی دارای اثر تعدیل کننده طولانی مدت در بافت ها است.
سرکوب ACE در پلاسما:
- پراستاریوم - 80-95٪
- کوناپریل - 80٪
- تراندولاپریل - 70-85٪
- رامیپریل - 60-80٪
تمایل به ACE بافت:
- پراستاریوم - 6
- کوناپریل - 5.8
- رامیپریل - 5.2
- انالاپریل - 3.6
سرکوب ACE بافتی پیشگیری از هیپرتروفی قلب، هیپرتروفی لایه عضلانی شریان ها، هیپرتروفی گلومرول کلیه ها با مرگ بعدی آنها است.
رامیپریل و پریندوپریل که بارزترین اثر محافظتی قلبی را دارند، حلالیت چربی بالایی دارند.
با توجه به مدت زمان اثر ضد فشار خون، مهار کننده های ACE به 3 گروه تقسیم می شوند:
- داروهای کوتاه اثر (کاپتوپریل، متیوپریل) - 2-3 بار در روز مصرف می شود.
- داروهای با مدت زمان متوسط اثر (انالاپریل) - 2 بار در روز؛
- داروهای طولانی اثر (کویناپریل، لیزینوپریل، پریندوپریل، رامیپریل، اسپیراپریل، تراندولاپریل، فوزینوپریل) - 1 بار در روز.
دوز مهارکننده های ACE در درمان فشار خون بالامیلی گرم (دوز توصیه شده روزانه/دوز اولیه/تعداد دوز در روز):
- کاپتوپریل (کاپوتن) - 12.5-100/12.5/2-3
- انالاپریل (رنیتک) - 5-40/5/1
- لیزینوپریل (وینیل) - 5-40/5/1
- سیزاپریل (بازدارنده) - 2.5-5/1/1
- رامیپریل (تریتاس) - 1.25-7.5/1.25/1
- پریندوپریل (Prestarium A) - 2.5-10/1/1
- فوزینوپریل (مونوپریل) - 10-20/5/1-2
- بنازپریل (سیباسن) - 10-40/2.5/1
- موکسیپریل (moex) - 7.5-15/3.75/1
- تراندولاپریل (هوپتن) - 1-4/0.5/1
موارد مصرف مهارکننده های ACE:
- فشار خون شریانی؛
- نارسایی قلبی (اختلال عملکرد بطن چپ)؛
- سکته حاد میوکارد (خطر بالای ابتلا به MI و نارسایی قلبی پس از MI)؛
- دیابت شیرین (نفروپاتی دیابتی)؛
- پروتئینوری؛
- هیپرتروفی بطن چپ؛
- فیبریلاسیون دهلیزی حمله ای؛
- سندرم متابولیک؛
- محافظت از قلب و عروق در آترواسکلروز شریان های کاروتید و شریان های مغزی.
موارد منع مصرف مهارکننده های ACE:
- تنگی شریان تنها کلیه فعال؛ تنگی دو طرفه شریان کلیه؛
- نارسایی شدید کلیه (کراتینین بالای 300 میکرومول در لیتر)؛
- هیپرکالمی بیش از 5.5 میلی مول در لیتر؛
- افت فشار خون شریانی شدید (فشار خون سیستولیک کمتر از 90 میلی متر جیوه)؛
- تنگی آئورت؛
- بارداری؛
- شیردهی؛
- دوران کودکی؛
- عدم تحمل فردی به مهارکننده های ACE.
عوارض جانبی مهارکننده های ACE
در بیشتر موارد، مهارکننده های ACE به خوبی توسط بیماران تحمل می شوند و عوارض جانبی نادر است. شایع ترین عوارض جانبی هنگام مصرف مهارکننده های ACE: افت فشار خون شریانی، هیپرکالمی، سرفه خشک، اختلال در عملکرد کلیه، که با افزایش غلظت کراتینین در سرم، آنژیوادم آشکار می شود.
با استفاده از مهارکننده های ACE همراه با دیورتیک های لوپ و تیازیدی، خطر ابتلا به هیپرکالمی کاهش می یابد.
عوارض جانبی غیراختصاصی شامل اختلال در طعم، لکوپنی، بثورات پوستی، اختلالات سوء هاضمه و ایجاد کم خونی است.
تداخلات دارویی
استفاده همزمان از مهارکنندههای ACE با دیورتیکهای تیازیدی یا لوپ، اثر کاهش فشار خون را افزایش میدهد و خطر هیپوکالمی را کاهش میدهد.
درمان با استیل سالیسیلیک اسید در ترکیب با رامیپریل با کاهش کمتری در مرگ و میر قلبی عروقی نسبت به درمان با یک مهارکننده ACE به تنهایی همراه است.
عوامل خطر برای ایجاد هیپرکالمی (همراه با نارسایی کلیه) در بیماران دریافت کننده مهارکننده های ACE، استفاده همزمان از نمک های پتاسیم، دیورتیک های نگهدارنده پتاسیم و داروهای ضد التهابی غیر استروئیدی است.
مهارکنندههای ACE حساسیت بافتی به انسولین را افزایش میدهند که باعث افزایش اثر کاهش گلوکز داروهای انسولین میشود.
به دلیل بدتر شدن اثر میلوتوکسیک، تجویز مهارکننده های ACE برای بیمارانی که آلوپورینول، سیتواستاتیک و داروهای سرکوب کننده ایمنی دریافت می کنند ممکن است خطر ابتلا به لکوپنی را افزایش دهد.
توجه! اطلاعات ارائه شده در سایت سایت اینترنتیفقط برای مرجع است. مدیریت سایت مسئولیتی در قبال عواقب منفی احتمالی در صورت مصرف هرگونه دارو یا روش بدون تجویز پزشک ندارد!
در مقاله ما لیستی از داروهای مهارکننده ACE را در نظر خواهیم گرفت.
فشار خون بالا یک بیماری شایع سیستم قلبی است. اغلب، افزایش فشار خون می تواند با تأثیر آنژیوتانسین I غیرفعال تحریک شود. برای جلوگیری از تأثیر آن، داروهایی که اثر این هورمون را مهار می کنند در رژیم درمانی گنجانده می شوند. این داروها مهارکننده هستند.در ادامه فهرستی از آخرین نسل مهارکننده های ACE آورده شده است.
اینها چه نوع داروهایی هستند؟
مهارکننده های ACE متعلق به گروهی از ترکیبات شیمیایی مصنوعی و طبیعی هستند که استفاده از آنها به موفقیت در درمان بیماران مبتلا به آسیب شناسی عروقی و قلبی کمک کرده است. ACE ها بیش از چهل سال است که مورد استفاده قرار می گیرند. اولین دارو کاپتوپریل بود. سپس لیزینوپریل و انالاپریل سنتز شدند. سپس آنها با مهارکننده های نسل جدید جایگزین شدند. در زمینه قلب و عروق، از چنین داروهایی به عنوان عوامل اصلی که اثر منقبض کننده عروق دارند استفاده می شود.
مزیت جدیدترین مهارکننده های ACE مسدود کردن طولانی مدت هورمون خاصی است که آنژیوتانسین II است. این هورمون عامل اصلی موثر بر افزایش فشار خون فرد است. علاوه بر این، داروهای آنزیم تبدیل کننده آنژیوتانسین می توانند از تجزیه برادی کینین جلوگیری کنند، به کاهش مقاومت شریان های وابران کمک می کنند، همچنین اکسید نیتریک را آزاد می کنند و غلظت پروستاگلاندین گشادکننده عروق را افزایش می دهند.
نسل جدید
در گروه دارویی مهارکننده های ACE، داروهایی که باید به طور مکرر مصرف شوند (مثلاً انالاپریل) منسوخ تلقی می شوند، زیرا نمی توانند اثر مورد نیاز را ارائه دهند. درست است، انالاپریل هنوز هم یک داروی محبوب است که اثربخشی عالی را در درمان فشار خون بالا نشان می دهد. علاوه بر این، هیچ مدرک تایید شده ای وجود ندارد که داروهای ACE از آخرین نسل (به عنوان مثال، داروهایی مانند پریندوپریل، فوزینوپریل، رامیپریل، زوفنوپریل و لیزینوپریل) مزایای بسیار بیشتری نسبت به آنالوگ های خود دارند که چهل سال پیش منتشر شدند.
فهرست داروهای مهارکننده ACE بسیار گسترده است.

داروهای گشادکننده عروق ACE
داروهای گشادکننده عروق ACEs در قلب و عروق اغلب برای درمان فشار خون شریانی استفاده می شود. در اینجا یک توصیف مقایسه ای و لیستی از مهارکننده های ACE که محبوب ترین در بین بیماران هستند آورده شده است:
- داروی "انالاپریل" یک محافظ غیر مستقیم قلبی است که به سرعت فشار خون را کاهش می دهد و بار روی قلب را کاهش می دهد. این دارو تا شش ساعت روی بدن اثر میگذارد و معمولاً از طریق کلیهها دفع میشود. به ندرت می تواند باعث کاهش بینایی شود. هزینه 200 روبل است.
- "کاپتوپریل" یک عامل کوتاه اثر است. این دارو فشار خون را به خوبی تثبیت می کند، اگرچه ممکن است این دارو به دوزهای متعدد نیاز داشته باشد. دوز توسط پزشک تعیین می شود. این دارو دارای فعالیت آنتی اکسیدانی است. در موارد نادر، می تواند تاکی کاردی را تحریک کند. هزینه آن 250 روبل است.
- داروی "لیزینوپریل" مدت اثر طولانی دارد. کاملاً مستقل عمل می کند و نیازی به متابولیزه شدن در کبد ندارد. این دارو از طریق کلیه ها دفع می شود. این دارو برای همه بیماران حتی کسانی که از چاقی رنج می برند مناسب است. می توان از آن در بیماران مبتلا به بیماری مزمن کلیوی استفاده کرد. این دارو ممکن است باعث سردرد همراه با آتاکسی، خواب آلودگی و لرزش شود. هزینه 200 روبل است.
- داروی "Lotensin" به کاهش فشار خون کمک می کند. این دارو دارای فعالیت گشادکننده عروق است. منجر به کاهش برادی کینین می شود. این محصول در زنان شیرده و باردار منع مصرف دارد. این دارو به ندرت قادر به ایجاد استفراغ همراه با تهوع و اسهال است. هزینه دارو در عرض 100 روبل است.
- داروی "مونوپریل" فرآیندهای متابولیک برادی کینین را کند می کند. اثر استفاده از آن معمولاً پس از سه ساعت حاصل می شود. این دارو اعتیاد آور نیست. برای بیماران مبتلا به بیماری مزمن کلیوی باید با احتیاط تجویز شود. هزینه 500 روبل است.
- داروی "رامیپریل" یک محافظ قلبی است که رامیپریلات تولید می کند. این دارو مقاومت عروق محیطی را کاهش می دهد و در صورت وجود تنگی شریانی منع مصرف دارد. هزینه 350 روبل است.
- داروی "آکوپریل" می تواند به کاهش فشار خون کمک کند. این دارو ممکن است مقاومت در عروق ریوی را کاهش دهد. به ندرت، این دارو می تواند باعث اختلال دهلیزی و از دست دادن چشایی (عوارض جانبی مهارکننده های ACE) شود. قیمت متوسط 200 روبل است.
- داروی "پریندوپریل" به تشکیل متابولیت فعال در بدن انسان کمک می کند. حداکثر اثربخشی آن را می توان در عرض سه ساعت پس از استفاده به دست آورد. به ندرت می تواند باعث اسهال همراه با حالت تهوع و خشکی دهان شود. هزینه 400 روبل است. فهرست آخرین نسل داروهای مهارکننده ACE به همین جا ختم نمی شود.
- داروی "تراندولاپریل" با مصرف طولانی مدت شدت هیپرتروفی میوکارد را کاهش می دهد. مصرف بیش از حد دارو می تواند باعث افت فشار خون شدید همراه با آنژیوادم شود. هزینه 100 روبل است.
- داروی "Quinapril" بر عملکرد رنین-آنژیوتانسین تأثیر می گذارد. این دارو به طور قابل توجهی بار روی قلب را کاهش می دهد. به ندرت قادر به ایجاد واکنش آلرژیک است و 360 روبل هزینه دارد.
همه نمی دانند داروهای مهارکننده ACE چیست.

طبقه بندی
چندین طبقه بندی بازدارنده وجود دارد. این داروها بسته به روش حذف آنها از بدن و فعالیت آنها طبقه بندی می شوند. پزشکی مدرن به طور گسترده ای از طبقه بندی شیمیایی ACE داروها استفاده می کند که شامل گروه های زیر است:
- گروه سولفیدریل؛
- گروه کربوکسیل (ما در مورد داروهای حاوی دی کربوکسیلات صحبت می کنیم).
- گروه فسفینیل (داروهای حاوی فسفونات)؛
- گروهی از ترکیبات طبیعی
گروه سولفیدریل
مهارکننده های ACE این گروه به عنوان آنتاگونیست کلسیم عمل می کنند.

در اینجا لیستی از معروف ترین داروها از گروه سولفیدریل آمده است:
- "بناازپریل"؛
- "کاپتوپریل"، همراه با "اپسیترون"، "کاپوتن" و "آلکادیل"؛
- "Zofenopril" و "Zocardis".
گروه کربوکسیل
این دسته از داروها تأثیر مثبتی بر زندگی بیماران مبتلا به فشار خون دارند. این داروها فقط یک بار در روز استفاده می شوند. در صورت ابتلا به بیماری عروق کرونر قلب، دیابت شیرین یا نارسایی کلیوی نباید آنها را مصرف کرد. در اینجا لیستی از معروف ترین داروهای این گروه آورده شده است: "پریندوپریل" به همراه "انالاپریل"، "لیزینوپریل"، "دیروتون"، "لیزینوتون"، "رامیپریل"، "اسپیراپریل"، "کویناپریل" و غیره. عمدتاً چنین داروهایی برای درمان نارسایی کلیه و فشار خون بالا استفاده می شود.
مهارکننده های حاوی فسفونات
این داروها توانایی بالایی در نفوذ به بافتهای بدن انسان دارند و به لطف استفاده از آنها، معمولاً فشار برای مدت طولانی تثبیت میشود. محبوب ترین داروهای این گروه فوزینوپریل و فوسیکارد هستند.
پزشک به شما کمک می کند تا بهترین مهارکننده های ACE را انتخاب کنید.
بازدارنده های طبیعی جدیدترین نسل
چنین وسایلی هماهنگ کننده های اصلی هستند که روند کشش سلولی قوی را محدود می کنند. فشار خون هنگام مصرف آنها به دلیل کاهش مقاومت محیطی عروق کاهش می یابد. مهارکننده های طبیعی که با لبنیات وارد بدن می شوند، کازوکینین ها و لاکتوکینین ها نامیده می شوند. آنها به مقدار کم در سیر، آب پنیر و هیبیسکوس یافت می شوند.

موارد مصرف
آخرین نسل محصولات ارائه شده در بالا امروزه حتی در جراحی پلاستیک نیز مورد استفاده قرار می گیرند. درست است، آنها بیشتر برای بیماران برای کاهش فشار خون و بیماران مبتلا به اختلال در عملکرد قلب و عروق خونی برای درمان فشار خون شریانی تجویز می شوند. استفاده از این داروها به تنهایی توصیه نمی شود، زیرا دارای موارد منع مصرف و عوارض جانبی زیادی هستند. نشانه های اصلی استفاده از این داروها آسیب شناسی های زیر است:
- بیمار مبتلا به نفروپاتی دیابتی است.
- با اختلال عملکرد بطن چپ قلب؛
- در پس زمینه توسعه آترواسکلروز شریان های کاروتید؛
- در پس زمینه انفارکتوس میوکارد؛
- در صورت وجود دیابت؛
- در پس زمینه بیماری انسدادی برونش؛
- در حضور فیبریلاسیون دهلیزی؛
- در پس زمینه سندرم متابولیک.
آخرین نسل از مهارکننده های ACE امروزه اغلب استفاده می شود.
برای فشار خون بالا استفاده کنید
این داروها به طور موثر آنزیم های مبدل آنژیوتانسین را مسدود می کنند. این داروهای مدرن تأثیر مثبتی بر سلامت انسان دارند و از کلیه ها و قلب محافظت می کنند. در میان چیزهای دیگر، مهارکنندهها در دیابت ملیتوس کاربرد وسیعی یافتهاند. این داروها حساسیت سلولی به انسولین را افزایش می دهند و جذب گلوکز را بهبود می بخشند. به عنوان یک قاعده، تمام داروهای جدید برای فشار خون بالا یک بار در روز مصرف می شود. در اینجا فهرستی از مهارکننده های مدرن که به طور گسترده برای فشار خون بالا استفاده می شود آورده شده است: "Moexzhril" همراه با "Lozhopril"، "Ramipril"، "Talinolol"، "Fisinopril" و "Cilazapril".
لیست آخرین نسل مهارکننده های ACE ادامه دارد.
مهارکننده های نارسایی قلبی
اغلب، درمان نارسایی مزمن قلبی شامل استفاده از مهارکنندهها میشود. این دسته از محافظ های قلبی در پلاسمای خون از تبدیل آنژیوتانسین I غیر فعال به آنژیوتانسین II فعال جلوگیری می کند. به همین دلیل از اثرات نامطلوب آن بر کلیه ها، قلب و بستر عروق محیطی جلوگیری می شود. در اینجا لیستی از داروهای محافظت کننده قلب تایید شده برای نارسایی قلبی وجود دارد: انالاپریل به همراه کاپتوپریل، وراپامیل، لیزینوپریل و تراندولاپریل.
مکانیسم اثر مهارکننده ها
مکانیسم اثر مهارکننده ها کاهش فعالیت آنزیم های تبدیل کننده آنژیوتانسین است که انتقال آنژیوتانسین غیر فعال به فعال را تسریع می کند. این داروها از تجزیه برادی کینین که یک گشادکننده عروق قوی محسوب می شود، جلوگیری می کنند. این داروها جریان خون را به قلب کاهش می دهند، فشار را کاهش می دهند و از کلیه ها در برابر عوارض دیابت و فشار خون محافظت می کنند.

مصرف مهارکننده های مدرن
بسیاری از بیماران مبتلا به فشار خون اغلب علاقه مند هستند که چگونه مهارکننده های ACE نسل جدید را به درستی مصرف کنند؟ در پاسخ به این سوال باید گفت که استفاده از هر دارویی در این گروه الزاما باید با پزشک موافق باشد. به طور معمول، مهارکننده ها یک ساعت قبل از غذا، یعنی با معده خالی مصرف می شوند. دوز، دفعات مصرف و فاصله بین دوزها توسط متخصص تعیین می شود. در طول درمان با مهارکننده ها، لازم است از مصرف داروهای ضد التهابی غیر استروئیدی و غذاهای غنی از پتاسیم اجتناب شود.
مهارکننده ها و موارد منع مصرف آنها
فهرست موارد منع مصرف نسبی برای استفاده از مهارکننده ها به شرح زیر است:
- بیمار افت فشار خون شریانی متوسط دارد.
- وجود نارسایی مزمن کلیوی شدید؛
- در کودکی؛
- در صورت کم خونی شدید
موارد منع مطلق عبارتند از حساسیت مفرط، شیردهی، تنگی دو طرفه شریان کلیه، افت فشار خون شدید، بارداری و هیپرکالمی.
افراد ممکن است عوارض جانبی مهارکننده های ACE را به شکل خارش، بثورات آلرژیک، ضعف، سمیت کبدی، کاهش میل جنسی، استوماتیت، تب، ضربان قلب سریع، تورم پاها و غیره تجربه کنند.
عوارض جانبی
استفاده طولانی مدت از این داروها می تواند منجر به مهار خون سازی شود. در نتیجه میزان گلبول های قرمز، لکوسیت ها و پلاکت ها در خون کاهش می یابد. بنابراین، در طول دوره درمان، تکرار منظم یک آزمایش خون عمومی لازم است.
واکنش های آلرژیک و عدم تحمل نیز ممکن است ایجاد شود. این معمولاً خود را به صورت خارش، قرمزی پوست، کهیر و حساسیت به نور نشان می دهد.
علاوه بر این، ممکن است عملکرد دستگاه گوارش مختل شود که منجر به اختلال در چشایی، تهوع و استفراغ و ناراحتی در معده خواهد شد. گاهی اوقات افراد از اسهال یا یبوست رنج می برند و کبد به طور طبیعی کار نمی کند. در برخی موارد، زخم (آفت) در دهان ایجاد می شود.

تون سیستم عصبی پاراسمپاتیک را می توان با داروها تقویت کرد و سنتز پروستاگلاندین ها را نیز می توان فعال کرد. سرفه خشک رخ می دهد و صدا تغییر می کند. علائم را می توان با مصرف داروهای ضد التهابی غیر استروئیدی کاهش داد، اما نه با استفاده از داروهای ضد سرفه. اگر بیماران افزایش شدید فشار خون داشته باشند، افزایش متناقض فشار خون را نمی توان رد کرد. هیپرکالمی در برخی موارد رخ می دهد و شکستگی استخوان های اندام در اثر زمین خوردن بیشتر اتفاق می افتد.
این مقاله آخرین نسل از مهارکنندههای ACE را بررسی میکند.
از این مقاله خواهید آموخت: مهارکننده های ACE (مهارکننده های ACE) چیستند، چگونه فشار خون را کاهش می دهند؟ داروها چگونه با یکدیگر مشابه و متفاوت هستند؟ فهرست داروهای محبوب، موارد مصرف، مکانیسم اثر، عوارض جانبی و موارد منع مصرف مهارکننده های ACE.
تاریخ انتشار مقاله: 1396/07/01
تاریخ به روز رسانی مقاله: 06/02/2019
مهارکننده های ACE گروهی از داروها هستند که یک ماده شیمیایی را که باعث باریک شدن عروق خونی و افزایش فشار خون می شود، مسدود می کنند.
کلیه های انسان یک آنزیم خاص به نام رنین تولید می کنند که زنجیره ای از دگرگونی های شیمیایی را آغاز می کند که منجر به ظاهر شدن ماده ای به نام آنزیم تبدیل کننده آنژیوتانسین یا آنژیوتانسین در بافت ها و پلاسمای خون می شود.
آنژیوتانسین چیست؟ این آنزیمی است که دارای خاصیت منقبض کردن دیواره های عروقی است و در نتیجه سرعت و فشار جریان خون را افزایش می دهد. در عین حال، افزایش آن در خون باعث تولید هورمون های دیگر توسط غدد فوق کلیوی می شود که یون های سدیم را در بافت ها حفظ می کنند، اسپاسم عروقی را افزایش می دهند، تپش قلب را تحریک می کنند و میزان مایعات را در بدن افزایش می دهند. این منجر به یک دایره باطل از دگرگونی های شیمیایی می شود که در نتیجه فشار خون شریانی پایدار می شود و به آسیب به دیواره های عروقی و ایجاد نارسایی مزمن قلب و کلیه کمک می کند.
یک مهارکننده ACE (مهارکننده ACE) این زنجیره واکنش ها را قطع می کند و آن را در مرحله تبدیل به آنزیم تبدیل کننده آنژیوتانسین مسدود می کند. در عین حال، باعث تجمع ماده دیگری (برادی کینین) می شود که از ایجاد واکنش های سلولی پاتولوژیک در نارسایی قلبی عروقی و کلیوی (تقسیم شدید، رشد و مرگ سلول های میوکارد، کلیه ها، دیواره های عروقی) جلوگیری می کند. بنابراین، مهارکننده های ACE نه تنها برای درمان فشار خون شریانی، بلکه برای پیشگیری از نارسایی قلبی و کلیوی، انفارکتوس میوکارد و سکته مغزی نیز استفاده می شوند.
ACEI یکی از موثرترین داروهای ضد فشار خون است. برخلاف سایر داروهایی که رگ های خونی را گشاد می کنند، از اسپاسم عروقی جلوگیری می کنند و با ملایمت بیشتری عمل می کنند.
مهارکننده های ACE بر اساس علائم فشار خون شریانی و بیماری های همراه توسط پزشک عمومی تجویز می شوند. مصرف یا تنظیم دوز روزانه به تنهایی توصیه نمی شود.
ACEI ها چه تفاوتی با یکدیگر دارند؟
مهارکننده های ACE دارای نشانه ها و موارد منع مصرف، مکانیسم اثر، عوارض جانبی مشابه هستند، اما با یکدیگر متفاوت هستند:
- ماده اصلی در پایه دارو (بخش فعال مولکول (گروه) که طول مدت اثر را تضمین می کند، نقش تعیین کننده ای دارد).
- فعالیت دارو (ماده فعال است، یا برای شروع کار به شرایط اضافی نیاز دارد، چقدر برای جذب قابل دسترسی است).
- روش های حذف (که برای بیماران مبتلا به بیماری های شدید کبدی و کلیوی مهم است).
مواد اولیه
ماده اولیه بر مدت زمان اثر دارو در بدن تأثیر می گذارد؛ در صورت تجویز، این امکان را به شما می دهد تا دوز را انتخاب کنید و مدت زمانی را تعیین کنید که پس از آن لازم است دوز تکرار شود.
 رامیپریل در دوزهای 2.5 میلی گرم، 5 میلی گرم و 10 میلی گرم موجود است
رامیپریل در دوزهای 2.5 میلی گرم، 5 میلی گرم و 10 میلی گرم موجود است فعالیت
مکانیسم تبدیل یک ماده شیمیایی به یک ماده فعال نقش تعیین کننده ای دارد:
 لیزینوپریل در دوزهای 5، 10 و 20 میلی گرم موجود است
لیزینوپریل در دوزهای 5، 10 و 20 میلی گرم موجود است روش های حذف
راه های مختلفی برای حذف مهارکننده های ACE از بدن وجود دارد:
- داروهایی که از طریق کلیه ها دفع می شوند (کاپتوپریل، لیزینوپریل).
- بیشتر آن از طریق کلیه ها (60٪) و بقیه از طریق کبد (پریندوپریل، انالاپریل) دفع می شود.
- آنها به طور مساوی از طریق کلیه ها و کبد (فوسینوپریل، رامیپریل) دفع می شوند.
- بیشتر کبد (60٪، تراندولاپریل).
این به شما امکان می دهد دارو را برای بیماران مبتلا به بیماری های کلیوی یا کبدی شدید انتخاب و تجویز کنید.
با توجه به این واقعیت که نسل ها و کلاس های داروها منطبق نیستند، داروهای یک سری (به عنوان مثال، با یک گروه سولفیدریل) ممکن است مکانیسم های عمل کمی متفاوت داشته باشند (فارماکوکینتیک). به طور معمول، این تفاوت ها در دستورالعمل ها نشان داده شده است و حاوی اطلاعاتی در مورد تأثیر غذا بر جذب (قبل از غذا، بعد از غذا)، روش های حذف، مدت زمان نگهداری ماده در پلاسما و بافت ها، نیمه عمر و تجزیه ( تبدیل به فرم غیرفعال) و غیره. اطلاعات برای پزشک متخصص برای تجویز صحیح دارو مهم است.
فهرست مهارکننده های ACE محبوب
لیست داروها شامل لیستی از رایج ترین داروها و آنالوگ های مطلق آنها است.
| نسل | نام بین المللی دارو | نام های تجاری (مشابه های مطلق) |
|---|---|---|
| نسل اول (با گروه سولفیدریل) | کاپتوپریل | کاتوپیل، کاپوتن، بلوکوردیل، آنژیوپریل |
| بنازپریل | بنزاپریل | |
| زوفنوپریل | زوکاردیس | |
| نسل دوم داروها، مهارکننده های ACE (با یک گروه کربوکسیل) | انالاپریل | وازولاپریل، انالاکور، انام، رنیپریل، رنیتک، اناپ، اینوریل، کوراندیل، برلیپریل، باگوپریل، میوپریل |
| پریندوپریل | پرستاریوم، پرینپرس، پارناول، هایپرنیک، استاپپرس، آرنتوپرس | |
| رامیپریل | دیلاپرل، وازولونگ، پیرامیل، کورپریل، رامپرس، هارتیل، تریتاس، آمپریلان | |
| لیزینوپریل | دیروتون، دیروپرس، آیرومد، لیتن، آیرومد، سینوپریل، داپریل، لیزیگاما، پرینیویل | |
| سیلازاپریل | پریلازید، مهار می کند | |
| موکسیپریل | Moex | |
| تراندولاپریل | گوپتن | |
| اسپیراپریل | کوادروپریل | |
| کویناپریل | آکوپرو | |
| نسل سوم (با گروه فسفینیل) | فوزینوپریل | فوزیناپ، فوسیکارد، مونوپریل، فوزینوتک |
| سروناپریل |
صنعت داروسازی داروهای ترکیبی تولید می کند: مهارکننده های ACE در ترکیب با سایر مواد (با دیورتیک ها - کاپتوپرس).
 Enap H یک داروی ترکیبی است. حاوی انالاپریل و یک دیورتیک نگهدارنده پتاسیم (هیدروکلروتیازید)
Enap H یک داروی ترکیبی است. حاوی انالاپریل و یک دیورتیک نگهدارنده پتاسیم (هیدروکلروتیازید) موارد مصرف
علاوه بر اثر کاهش فشار خون، مهارکننده های ACE دارای برخی ویژگی های اضافی هستند: آنها تأثیر مثبتی بر سلول های دیواره عروق و بافت میوکارد دارند و از انحطاط و مرگ توده آنها جلوگیری می کنند. بنابراین، آنها برای درمان فشار خون بالا و جلوگیری از آسیب شناسی های مرتبط استفاده می شوند:
- انفارکتوس حاد یا قبلی میوکارد؛
- سکته مغزی ایسکمیک؛
- نارسایی مزمن کلیه؛
- نارسایی مزمن قلبی عروقی؛
- بیماری ایسکمیک؛
- نفروپاتی دیابتی (آسیب کلیه به دلیل دیابت)؛
- کاهش عملکرد انقباضی میوکارد؛
- آسیب شناسی عروق محیطی (از بین بردن آترواسکلروز اندام ها).
 مهارکننده های ACE به طور گسترده در درمان سکته مغزی ایسکمیک استفاده می شوند
مهارکننده های ACE به طور گسترده در درمان سکته مغزی ایسکمیک استفاده می شوند در حضور مجموعه ای از بیماری ها از لیست، مهارکننده های ACE برای مدت طولانی به عنوان داروهای انتخابی انتخابی باقی می مانند؛ آنها مزایای زیادی نسبت به سایر داروهای ضد فشار خون دارند.
با استفاده مداوم آنها:
- به طور قابل توجهی خطر ابتلا به عوارض قلبی عروقی را در پس زمینه فشار خون شریانی (انفارکتوس میوکارد) (در 89٪)، در برابر پس زمینه فشار خون و دیابت (در 42٪) کاهش می دهد.
- قادر به ایجاد معکوس هیپرتروفی (افزایش ضخامت دیواره) بطن چپ و جلوگیری از کشش دیواره ها (اتساع) حفره های قلب هستند.
- هنگام تجویز با دیورتیک ها، نیازی به نظارت بر سطح و استفاده از مکمل های پتاسیم نیست، زیرا این شاخص طبیعی است.
- افزایش میزان فیلتراسیون گلومرولی در پس زمینه نارسایی کلیه (42-46٪).
- به طور غیر مستقیم ریتم را تنظیم می کند و اثر ضد ایسکمیک دارد.
پزشک شما ممکن است مهارکننده های ACE را در ترکیب با دیورتیک ها (ادرار آورها)، مسدودکننده های بتا یا سایر داروها برای دستیابی به اثر واضح تر تجویز کند.
مکانیسم عمل
تأثیر بر فشار خون بالا مداوم (فشار خون شریانی)
این داروها تبدیل آنژیوتانسین را که دارای اثر منقبض کننده عروق است، مسدود می کنند. این اثر به پلاسما و آنزیمهای بافتی گسترش مییابد، بنابراین یک اثر کاهش فشار خون ملایم و طولانی مدت ایجاد میکند.
اقدام برای نارسایی قلبی عروقی، بیماری ایسکمیک قلب، انفارکتوس میوکارد، سکته مغزی
به دلیل کاهش سطح آنژیوتانسین، مقدار ماده دیگری (برادی کینین) افزایش می یابد که از تقسیم پاتولوژیک، رشد، انحطاط و مرگ گسترده سلول های عضلانی قلب و دیواره های عروقی در اثر گرسنگی اکسیژن جلوگیری می کند. با استفاده منظم از مهارکننده های ACE، روند ضخیم شدن میوکارد و عروق خونی، گسترش حفره های قلب، که در پس زمینه فشار خون مداوم ظاهر می شود، به طور قابل توجهی کند می شود.
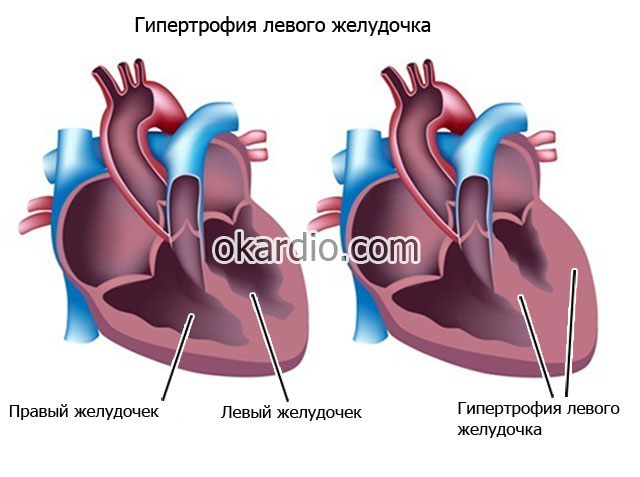
برای نارسایی کلیه، آسیب کلیه ناشی از دیابت
ACEIها به طور غیرمستقیم تولید آنزیم های آدرنال خاص را که یون های سدیم و آب را در خود نگه می دارند سرکوب می کنند. به کاهش ادم، بازیابی لایه داخلی (اندوتلیوم) عروق گلومرول کلیه، کاهش فیلتراسیون کلیه پروتئین (پروتئینوری) و فشار در گلومرول کمک می کند.
برای آترواسکلروز (به دلیل کلسترول بالا) و افزایش لخته شدن خون
به دلیل توانایی مهارکننده های ACE برای آزادسازی اکسید نیتریک در پلاسمای خون، تجمع پلاکتی کاهش می یابد و سطح فیبرین ها (پروتئین های دخیل در تشکیل لخته خون) عادی می شود. به دلیل توانایی سرکوب تولید هورمون های آدرنال، که باعث افزایش سطح کلسترول "بد" در خون می شود، داروها دارای اثر ضد اسکلروتیک هستند.
اثرات جانبی
ACEI به ندرت عوارض جانبی ایجاد می کند و معمولاً به خوبی تحمل می شود. با این حال، تعدادی از علائم و شرایط وجود دارد، در صورت بروز، باید با پزشک مشورت کنید و مهارکننده های ACE را با داروهای دیگر جایگزین کنید.
| اثر جانبی | شرح |
|---|---|
| ظاهر سرفه خشک | صرف نظر از دوز، سرفه خشک و دردناک در 20 درصد بیماران (4 تا 5 روز پس از قطع ناپدید می شود) |
| آلرژی | تظاهرات پوستی یک واکنش آلرژیک به شکل بثورات، کهیر، خارش، قرمزی، ادم کوئینکه (در 0.2٪) |
| عدم تعادل الکترولیت | هیپرکالمی ناشی از استفاده از دیورتیک های نگهدارنده پتاسیم (اسپیرونولاکتون) (افزایش سطح پتاسیم) |
| اثر بر روی کبد | ایجاد کلستاز (رکود صفرا در کیسه صفرا) |
| افت فشار خون شریانی | بی حالی، ضعف، کاهش فشار خون که با کاهش دوز تنظیم می شود، قطع مصرف دیورتیک ها |
| سوء هاضمه | حالت تهوع، استفراغ، اسهال |
| اختلال عملکرد کلیه | افزایش کراتینین خون، گلوکز ادرار، نارسایی حاد کلیه (کلیه ها ممکن است در افراد مسن مبتلا به نارسایی قلبی از کار بیفتند) |
| انحراف سلیقه | کاهش حساسیت یا از دست دادن کامل چشایی |
| تغییر فرمول خون | افزایش تعداد نوتروفیل ها |
موارد منع مصرف
| مهارکننده های ACE در بیماران مبتلا به آسیب شناسی همزمان منع مصرف دارند | هیچ دارویی تجویز نمی شود |
|---|---|
| تنگی (تنگی لومن) آئورت (رگ بزرگی که خون از بطن چپ قلب وارد گردش خون سیستمیک می شود) | در دوران بارداری، آنها می توانند کمبود مایع آمنیوتیک، تاخیر در رشد، تشکیل نامناسب استخوان های جمجمه، ریه ها و مرگ جنین را تحریک کنند. |
| تنگی شریان کلیوی | در حین شیردهی |
| نارسایی شدید کلیه (سطح کراتینین بیش از 300 میکرومول در لیتر) | در صورت عدم تحمل فردی |
| افت فشار خون شریانی شدید | |
| افزایش سطح پتاسیم در خون (بیش از 5.5 میلی مول در لیتر) |
آنژیوتانسین II هورمون مهمی است که فعالیت سیستم قلبی عروقی را تنظیم می کند. ظهور مهارکنندههای آنزیم مبدل آنژیوتانسین (ACE) - داروهایی که سطح آن را در خون کاهش میدهند - به یک پیشرفت مهم در درمان فشار خون شریانی (AH) تبدیل شده است. امروزه داروهایی که فعالیت سیستم رنین-آنژیوتانسین را سرکوب می کنند، جایگاه پیشرو در مبارزه با عامل اصلی مرگ و میر - آسیب شناسی قلبی عروقی را اشغال می کنند. اولین مسدود کننده ACE، کاپتوپریل، در سال 1977 سنتز شد. امروزه نمایندگان بسیاری از این کلاس ساخته شده اند که با توجه به ساختار شیمیایی خود به سه گروه بزرگ تقسیم می شوند.
طبقه بندی مهارکننده های ACE
- ترکیبات حاوی یک گروه سولفیدریل: کاپتوپریل، فنتیاپریل، پیوالوپریل، زوفنوپریل، آلاسپریل.
- داروهای دارای گروه کربوکسی: انالاپریل، لیزینوپریل، بنازپریل، کویناپریل، موکسیپریل، رامیپریل، اسپیراپریل، پریندوپریل، پنتوپریل، سیزاپریل، تراندولاپریل.
- ترکیبات حاوی فسفر: فوزینوپریل.
بسیاری از مسدود کننده های آنزیم تبدیل کننده آنژیوتانسین، استرهایی هستند که 100 تا 1000 برابر کمتر از متابولیت های فعال خود فعال هستند، اما فراهمی زیستی خوراکی بیشتری دارند.
نمایندگان این گروه دارویی بر اساس سه معیار متفاوت هستند:
- فعالیت؛
- شکل والد: پیش ساز ترکیب فعال (پیش دارو) یا ماده فعال.
- فارماکوکینتیک (درجه جذب از دستگاه گوارش، تأثیر غذا بر فراهمی زیستی دارو، نیمه عمر، توزیع بافتی، مکانیسم های دفع).
هیچ یک از مهارکننده های ACE مزایای قابل توجهی نسبت به سایر نمایندگان این کلاس ندارند: همه آنها به طور موثر سنتز آنژیوتانسین را سرکوب می کنند. II از آنژیوتانسینمن، دارای اندیکاسیون ها، موارد منع مصرف و عوارض مشابه هستند. با این حال، این داروها به طور قابل توجهی در ماهیت توزیع آنها در بافت ها متفاوت است. با این حال، هنوز مشخص نیست که آیا این کار مزایای جدیدی را به همراه خواهد داشت یا خیر.
به استثنای فوزینوپریل و اسپیراپریل که به طور مساوی توسط کبد و کلیه دفع می شوند، مسدود کننده های آنزیم مبدل آنژیوتانسین عمدتاً از طریق ادرار دفع می شوند. بنابراین اختلال در عملکرد کلیه باعث کاهش دفع بیشتر این داروها می شود و در چنین بیمارانی باید مقدار مصرف آنها کاهش یابد.
فهرست اسامی تجاری مهارکننده های ACE
- کاپتوپریل: Angiopril®، Blockordil، Capoten®، Katopil و غیره.
- انالاپریل: باگوپریل، برلیپریل، وازولاپریل، اینوریل، کوراندیل، میوپریل، رنیپریل، رنیتک، ادنیت، انالاکور، انام، اناپ، انارنال، انافارم، انویپریل و غیره.
- Lisinopril: Dapril®، Diropress®، Diroton®، Zonixem®، Irumed®، Lizacard، Lysigamma®، Lisinoton®، Liziprex®، Lizonorm، Listril®، Liten®، Prinivil، Rileys-Sanovel، Sinopril و غیره.
- پریندوپریل: آرنتوپرس، هایپرنیک، پارناول، پرینوا®، پرینپرس، پرستاریوم، استوپرس و غیره.
- رامیپریل: Amprilan®، Vazolong، Dilaprel®، Korpril®، Pyramil®، Ramepress®، Ramigamma، Ramicardia، Tritace®، Hartil®، و غیره.
- Quinapril: Accupro®.
- زوفنوپریل: Zocardis®.
- Moexipril: Moex®.
- Spirapril: Quadropril®.
- تراندولاپریل: Hopten®.
- سیلازاپریل: Inhibase®، Prilazide.
- Fosinopril: Monopril®، Fosicard®، Fosinap، Fozinotec و غیره.
همچنین داروهایی وجود دارند که ترکیبی آماده از مهارکننده های ACE با دیورتیک ها و/یا آنتاگونیست های کلسیم هستند.
دامنه کاربرد

فشار خون شریانی
این داروها به طور گسترده ای به عنوان داروهای ضد فشار خون مورد استفاده قرار می گیرند، زیرا فشار خون را در تمام اشکال فشار خون بالا، به استثنای هیپرآلدوسترونیسم اولیه، کاهش می دهند. تک درمانی با مهارکننده های ACE فشار خون را در حدود 50 درصد از بیماران مبتلا به فشار خون خفیف تا متوسط عادی می کند.
نمایندگان این طبقه خطر عوارض قلبی عروقی در فشار خون را به میزان بیشتری در مقایسه با سایر داروهای ضد فشار خون کاهش می دهند.
مسدود کننده های آنزیم تبدیل کننده آنژیوتانسین داروهای انتخابی برای فشار خون بالا مرتبط با دیابت (آنها از پیشرفت نفروپاتی دیابتی جلوگیری می کنند) و هیپرتروفی بطن چپ هستند. آنها همچنین برای ترکیب فشار خون بالا و بیماری عروق کرونر قلب توصیه می شود.
نارسایی قلبی
مهارکنندههای ACE برای هر درجهای از نارسایی قلبی تجویز میشوند، زیرا این داروها از پیشرفت آن جلوگیری یا مهار میکنند، احتمال مرگ ناگهانی و انفارکتوس میوکارد را کاهش میدهند و کیفیت زندگی را بهبود میبخشند. درمان با دوزهای کوچک شروع می شود، زیرا این بیماران ممکن است افت شدید فشار خون را تجربه کنند، به ویژه در پس زمینه کاهش توده خون در گردش. علاوه بر این، اتساع (گشاد شدن) بطن چپ را کاهش می دهند و تا حدی شکل طبیعی بیضوی قلب را بازیابی می کنند.
انفارکتوس میوکارد
مهارکننده های ACE مرگ و میر را در صورت تجویز در اوایل انفارکتوس میوکارد کاهش می دهند. آنها به ویژه هنگامی که با فشار خون بالا و دیابت ترکیب می شوند موثر هستند. در صورت عدم وجود موارد منع مصرف (شوک قلبی، افت فشار خون شدید شریانی)، آنها باید بلافاصله همراه با ترومبولیتیک ها (آنزیم هایی که لخته خون از قبل تشکیل شده را از بین می برند)، عوامل ضد پلاکتی (آسپرین، کاردیومگنیل) و مسدود کننده های بتا تجویز شوند. بیماران در معرض خطر (سکته قلبی، نارسایی قلبی) باید از این داروها استفاده کنند برای مدت طولانی.
پیشگیری از سکته مغزی
مهارکنندههای ACE تعادل بین سیستمهای انعقادی و فیبرینولیتیک خون را به سمت دومی تغییر میدهند. مطالعات علمی ثابت کرده اند که آنها به طور قابل توجهی بروز حمله قلبی، سکته مغزی و مرگ و میر را در بیماران مبتلا به آسیب شناسی عروقی، دیابت شیرین و سایر عوامل خطر برای حوادث عروقی مغز کاهش می دهند.
نارسایی مزمن کلیه (CRF)
مسدود کننده های آنزیم مبدل آنژیوتانسین از آسیب کلیوی در دیابت جلوگیری می کند یا آن را کند می کند. آنها نه تنها از نفروپاتی دیابتی جلوگیری می کنند، بلکه از ایجاد رتینوپاتی در دیابت وابسته به انسولین نیز جلوگیری می کنند. مهارکننده های ACE از پیشرفت نارسایی مزمن کلیه در سایر آسیب شناسی های کلیوی، از جمله موارد شدید، جلوگیری می کنند.
عوارض جانبی
عوارض جانبی جدی نمایندگان این گروه دارویی بسیار نادر است، آنها معمولا به خوبی تحمل می شوند.
- افت فشار خون شریانی. اولین دوز دارو می تواند منجر به کاهش شدید فشار خون در بیماران با افزایش فعالیت رنین پلاسما شود، به عنوان مثال:
- با کمبود Na +؛
- دریافت درمان ترکیبی ضد فشار خون؛
- با نارسایی قلبی
در چنین مواردی، آنها با دوزهای بسیار کم مهارکنندههای ACE شروع میکنند یا قبل از شروع درمان، توصیه میکنند که بیمار مصرف نمک خود را افزایش داده و دیورتیکها را قطع کند.
- سرفه. حدود 5 تا 20 درصد از بیمارانی که از داروهای این گروه دارویی استفاده می کنند از سرفه خشک مداوم شکایت دارند. این عارضه جانبی معمولاً مستقل از دوز است و بیشتر در زنان رخ می دهد، معمولاً بین 1 هفته تا 6 ماه از شروع مصرف. پس از قطع مسدود کننده ACE، سرفه به طور متوسط در عرض 4 روز از بین می رود.
- هیپرکالمی. در افرادی که کلیه هایشان عملکرد طبیعی دارند، احتباس قابل توجه پتاسیم نادر است. با این حال، مهارکنندههای ACE میتوانند در بیماران مبتلا به نارسایی کلیوی، و همچنین در افرادی که دیورتیکهای نگهدارنده پتاسیم (آمیلوراید، تریامترن، اسپیرونولاکتون)، مکملهای پتاسیم، مسدودکنندههای بتا یا داروهای ضدالتهاب غیراستروئیدی (NSAID) مصرف میکنند، باعث ایجاد هیپرکالمی شوند.
- نارسایی حاد کلیه (ARF). آنها می توانند به نارسایی حاد کلیه به دلیل تنگ شدن شریان های کلیوی در هر دو طرف، تنگ شدن شریان یک کلیه، نارسایی قلبی یا کاهش توده خون در گردش ناشی از اسهال یا مصرف دیورتیک ها منجر شوند. احتمال نارسایی حاد کلیه به ویژه در بیماران مسن مبتلا به نارسایی قلبی زیاد است. با این حال، اگر درمان به موقع و به درستی شروع شود، عملکرد کلیه تقریباً در همه بیماران کاملاً عادی می شود.
- تاثیر روی جنین. آنها در طول دوره ارگانوژنز (سه ماهه اول) روی جنین تأثیر نمی گذارند، اما استفاده از آنها در سه ماهه دوم و سوم می تواند منجر به الیگوهیدرآمنیوس، توسعه نیافتگی جمجمه و ریه ها، تاخیر در رشد داخل رحمی و مرگ جنین و نوزاد شود. بنابراین، داروهای این گروه دارویی در زنان در سنین باروری منع مصرف ندارند، اما به محض اینکه مشخص شد یک زن باردار است، مهارکننده های آنزیم تبدیل کننده آنژیوتانسین باید بلافاصله قطع شود. اگر این کار در سه ماهه اول انجام شود، خطر تأثیر منفی روی جنین به صفر می رسد.
- کهیر. اعضای این گروه گاهی اوقات باعث ایجاد بثورات ماکولوپاپولار می شوند که ممکن است با خارش همراه باشد. به خودی خود یا پس از کاهش دوز مسدود کننده ACE یا یک دوره کوتاه آنتی هیستامین (دیفن هیدرامین، سوپراستین، تاوگیل و غیره) ناپدید می شود.
- پروتئینوری (دفع پروتئین در ادرار). بیمارانی که داروهای این گروه دارویی مصرف میکنند گاهی اوقات دچار پروتئینوری (بیش از 1 گرم در روز) میشوند، اما اثبات ارتباط آن با مصرف مهارکنندههای ACE بسیار دشوار است. اعتقاد بر این است که پروتئینوری منع مصرف آنها نیست، برعکس، این داروها برای برخی بیماری های کلیوی همراه با پروتئینوری (به عنوان مثال، نفروپاتی دیابتی) توصیه می شود.
- ادم Quincke. در 0.1-0.2٪ از بیماران، نمایندگان این گروه دارویی باعث آنژیوادم می شوند. این عارضه جانبی وابسته به دوز نیست و معمولاً در عرض چند ساعت پس از اولین دوز رخ می دهد. در موارد شدید، انسداد راه هوایی و مشکلات تنفسی ایجاد می شود که می تواند کشنده باشد. هنگامی که دارو قطع می شود، ادم Quincke در عرض چند ساعت ناپدید می شود. در این مدت، اقداماتی برای حفظ باز بودن راه هوایی انجام می شود؛ در صورت لزوم، آدرنالین، آنتی هیستامین ها و گلوکوکورتیکواستروئیدها (دگزامتازون، هیدروکورتیزون، پردنیزولون) تجویز می شود. سیاه پوستان در هنگام مصرف مهارکننده های ACE 4.5 برابر بیشتر از سفیدپوستان در معرض آنژیوادم هستند.
- اختلالات چشایی بیمارانی که از داروهای این گروه دارویی استفاده می کنند، گاهی اوقات کاهش یا کاهش چشایی را مشاهده می کنند. این عارضه جانبی برگشت پذیر است و هنگام مصرف کاپتوپریل شایع تر است.
- نوتروپنی. این یک عارضه جانبی نادر اما جدی مسدود کننده های ACE است. به طور عمده زمانی مشاهده می شود که فشار خون بالا با کلاژنوز یا بیماری های کلیوی پارانشیمی همراه باشد. اگر غلظت کراتینین سرم 2 میلی گرم یا بیشتر باشد، دوز دارو باید کاهش یابد.
- یک عارضه جانبی بسیار نادر و قابل برگشت مهارکننده های ACE، گلوکوزوری (قند در ادرار) در غیاب هایپرگلیسمی (قند خون بالا) است. مکانیسم ناشناخته است.
- اثر کبدی این نیز یک عارضه بسیار نادر و قابل برگشت است. معمولاً خود را به صورت کلستاز (رکود صفرا) نشان می دهد. مکانیسم ناشناخته است.
تداخلات دارویی
آنتی اسیدها (Maalox، Almagel و غیره) فراهمی زیستی مسدود کننده های ACE را کاهش می دهند. کپسایسین (یک آلکالوئید فلفل تند) باعث افزایش سرفه ناشی از داروهای این گروه می شود. NSAID ها، از جمله آسپرین، اثر ضد فشار خون خود را کاهش می دهند. دیورتیک های نگهدارنده پتاسیم و مکمل های پتاسیم در ترکیب با مهارکننده های ACE می توانند منجر به هیپرکالمی شوند. نمایندگان این گروه دارویی سطح سرمی دیگوکسین و لیتیوم را افزایش می دهند و واکنش آلرژیک به آلوپورینول (داروی ضد نقرس) را افزایش می دهند.
مهارکنندههای آنزیم مبدل آنژیوتانسین (ACE) گروهی از داروهای فشار خون هستند که بر فعالیت سیستم رنین-آنژیوتانسین-آلدوسترون تأثیر میگذارند. ACE یک آنزیم تبدیل کننده آنژیوتانسین است که هورمونی به نام آنژیوتانسین-I را به آنژیوتانسین-II تبدیل می کند. و آنژیوتانسین II فشار خون بیمار را افزایش می دهد. این به دو صورت اتفاق میافتد: آنژیوتانسین II باعث انقباض مستقیم رگهای خونی میشود و همچنین باعث ترشح آلدوسترون توسط غدد فوق کلیوی میشود. نمک و مایع تحت تأثیر آلدوسترون در بدن حفظ می شود.
مهارکننده های ACE آنزیم مبدل آنژیوتانسین را مسدود می کنند، در نتیجه آنژیوتانسین II تولید نمی شود. آنها می توانند با کاهش توانایی بدن برای تولید آلدوسترون در صورت کاهش سطح نمک و آب، اثرات را افزایش دهند.
اثربخشی مهارکننده های ACE در درمان فشار خون بالا
مهارکننده های ACE بیش از 30 سال است که با موفقیت برای درمان فشار خون بالا استفاده می شود. مطالعهای در سال 1999 تأثیر مهارکننده ACE کاپتوپریل را بر کاهش فشار خون در بیماران مبتلا به فشار خون در مقایسه با دیورتیکها و مسدودکنندههای بتا ارزیابی کرد. تفاوتی بین این داروها از نظر کاهش عوارض قلبی عروقی و مرگ و میر وجود نداشت، اما کاپتوپریل به طور قابل توجهی در پیشگیری از ایجاد عوارض در بیماران دیابتی موثرتر بود.
درمان بیماری های مرتبط با فشار خون را بخوانید:
همچنین ویدیویی در مورد درمان بیماری عروق کرونر و آنژین صدری مشاهده کنید.
نتایج مطالعه STOP-Hypertension-2 (2000) نیز نشان داد که مهارکنندههای ACE در پیشگیری از عوارض سیستم قلبی عروقی در بیماران مبتلا به فشار خون پایینتر از دیورتیکها، مسدودکنندههای بتا و غیره نیستند.
مهارکننده های ACE به طور قابل توجهی مرگ و میر بیماران، خطر سکته مغزی، حمله قلبی، تمام عوارض قلبی عروقی و نارسایی قلبی را به عنوان علت بستری شدن در بیمارستان یا مرگ کاهش می دهند. این نیز توسط نتایج یک مطالعه اروپایی در سال 2003 تأیید شد، که نشان داد مزیت مهارکنندههای ACE در ترکیب با آنتاگونیستهای کلسیم در مقایسه با ترکیب یک مسدودکننده بتا در پیشگیری از حوادث قلبی و مغزی. اثر مثبت مهارکننده های ACE بر روی بیماران از اثر مورد انتظار کاهش فشار خون به تنهایی بیشتر بود.
مهارکننده های ACE به همراه مسدود کننده های گیرنده آنژیوتانسین II نیز موثرترین داروها در کاهش خطر ابتلا به دیابت هستند.
طبقه بندی مهارکننده های ACE
مهارکننده های ACE با توجه به ساختار شیمیایی خود به داروهای حاوی سولفیدریل، کربوکسیل و فسفینیل تقسیم می شوند. آنها نیمه عمر متفاوتی دارند، راه های دفع متفاوتی از بدن دارند، به طور متفاوتی در چربی ها حل می شوند و در بافت ها تجمع می یابند.
| مهارکننده ACE - نام | نیمه عمر از بدن، ساعت | دفع کلیوی، % | دوز استاندارد، میلی گرم | دوز برای نارسایی کلیه (کلرانس کراتین 10-30 میلی لیتر در دقیقه)، میلی گرم |
|---|---|---|---|---|
| مهارکننده های ACE با گروه سولفیدریل | ||||
| بنازپریل | 11 | 85 | 2.5-20، 2 بار در روز | 2.5-10، 2 بار در روز |
| کاپتوپریل | 2 | 95 | 25-100، 3 بار در روز | 6.25-12.5، 3 بار در روز |
| زوفنوپریل | 4,5 | 60 | 7.5-30، 2 بار در روز | 7.5-30، 2 بار در روز |
| مهارکننده های ACE با گروه کربوکسیل | ||||
| سیلازاپریل | 10 | 80 | 1.25، 1 بار در روز | 0.5-2.5، 1 بار در روز |
| انالاپریل | 11 | 88 | 2.5-20، 2 بار در روز | 2.5-20، 2 بار در روز |
| لیزینوپریل | 12 | 70 | 2.5-10، 1 بار در روز | 2.5-5، 1 بار در روز |
| پریندوپریل | >24 | 75 | 5-10، 1 بار در روز | 2، 1 بار در روز |
| کویناپریل | 2-4 | 75 | 10-40 روزی یکبار | 2.5-5، 1 بار در روز |
| رامیپریل | 8-14 | 85 | 2.5-10، 1 بار در روز | 1.25-5، 1 بار در روز |
| اسپیراپریل | 30-40 | 50 | 3-6، 1 بار در روز | 3-6، 1 بار در روز |
| تراندولاپریل | 16-24 | 15 | 1-4، 1 بار در روز | 0.5-1، 1 بار در روز |
| مهارکننده های ACE با گروه فسفینیل | ||||
| فوزینوپریل | 12 | 50 | 10-40 روزی یکبار | 10-40 روزی یکبار |
هدف اصلی مهارکننده های ACE آنزیم مبدل آنژیوتانسین در پلاسما و بافت های خون است. علاوه بر این، ACE پلاسما در تنظیم واکنشهای کوتاهمدت، عمدتاً در افزایش فشار خون در پاسخ به تغییرات خاص در وضعیت خارجی (به عنوان مثال، استرس) نقش دارد. ACE بافت در تشکیل واکنش های طولانی مدت، تنظیم تعدادی از عملکردهای فیزیولوژیکی (تنظیم حجم خون در گردش، تعادل سدیم، پتاسیم و غیره) ضروری است. بنابراین، یک ویژگی مهم مهارکننده ACE توانایی آن در تأثیر نه تنها ACE پلاسما، بلکه بر ACE بافت (در عروق خونی، کلیه ها، قلب) است. این توانایی بستگی به میزان چربی دوستی دارو دارد، یعنی اینکه چقدر در چربی ها حل می شود و به بافت ها نفوذ می کند.
اگرچه بیماران مبتلا به فشار خون بالا با فعالیت رنین پلاسما با درمان طولانی مدت با مهارکننده های ACE، کاهش چشمگیرتری در فشار خون را تجربه می کنند، اما ارتباط بین این عوامل چندان معنی دار نیست. بنابراین، مهارکننده های ACE در بیماران مبتلا به فشار خون بالا بدون اندازه گیری اولیه فعالیت رنین پلاسما استفاده می شود.
مهارکننده های ACE در موارد زیر دارای مزایایی هستند:
- نارسایی قلبی همزمان؛
- اختلال عملکرد بطن چپ بدون علامت؛
- فشار خون رینوپارانشیمی؛
- دیابت؛
- هیپرتروفی بطن چپ؛
- انفارکتوس میوکارد قبلی؛
- افزایش فعالیت سیستم رنین-آنژیوتانسین (از جمله تنگی یک طرفه شریان کلیه)؛
- نفروپاتی غیر دیابتی؛
- آترواسکلروز شریان های کاروتید؛
- پروتئینوری / میکروآلبومینوری
- فیبریلاسیون دهلیزی؛
- سندرم متابولیک.
مزیت مهارکننده های ACE نه چندان در فعالیت ویژه آنها در کاهش فشار خون، بلکه در ویژگی های منحصر به فرد محافظت از اندام های داخلی بیمار است: اثرات مفید بر روی میوکارد، دیواره رگ های مقاومتی مغز و کلیه ها و غیره. به توصیف این اثرات بپردازید.
چگونه مهارکننده های ACE از قلب محافظت می کنند
هیپرتروفی میوکارد و دیواره رگ های خونی تجلی انطباق ساختاری قلب و عروق خونی با فشار خون بالا است. هیپرتروفی بطن چپ قلب، همانطور که بارها تاکید شده است، مهمترین پیامد فشار خون است. این به بروز اختلال دیاستولیک و سپس سیستولیک بطن چپ، ایجاد آریتمی های خطرناک، پیشرفت آترواسکلروز عروق کرونر و نارسایی احتقانی قلب کمک می کند. بر اساس 1 میلی متر جیوه. هنر کاهش فشار خون مهارکننده های ACE توده عضلانی بطن چپ را 2 برابر بیشتر از سایر داروها کاهش می دهنداز فشار خون بالا هنگام درمان فشار خون بالا با این داروها، بهبود عملکرد دیاستولیک بطن چپ، کاهش درجه هیپرتروفی آن و افزایش جریان خون کرونر مشاهده می شود.
هورمون آنژیوتانسین II رشد سلولی را افزایش می دهد. با سرکوب این فرآیند، مهارکنندههای ACE به جلوگیری یا مهار بازسازی و توسعه هیپرتروفی عضلات میوکارد و عروق کمک میکنند. در اجرای اثر ضد ایسکمیک مهارکنندههای ACE، کاهش نیاز به اکسیژن میوکارد، کاهش حجم حفرههای قلب و بهبود عملکرد دیاستولیک بطن چپ قلب نیز مهم است.
ویدیو را نیز تماشا کنید.
چگونه مهارکننده های ACE از کلیه ها محافظت می کنند
مهمترین سوالی که پاسخ به آن تصمیم پزشک را در مورد استفاده از مهارکننده های ACE در بیمار مبتلا به فشار خون بالا تعیین می کند، تأثیر آنها بر عملکرد کلیه است. بنابراین، می توان استدلال کرد که در میان داروهای فشار خون، مهارکننده های ACE بهترین محافظت از کلیه را ارائه می کنند.از یک طرف، حدود 18٪ از بیماران مبتلا به فشار خون بالا به دلیل نارسایی کلیه، که در نتیجه افزایش فشار خون ایجاد می شود، می میرند. از سوی دیگر، تعداد قابل توجهی از بیماران مبتلا به بیماری مزمن کلیوی به فشار خون علامت دار مبتلا می شوند. اعتقاد بر این است که در هر دو مورد افزایش در فعالیت سیستم رنین-آنژیوتانسین موضعی وجود دارد. این منجر به آسیب کلیه و تخریب تدریجی آنها می شود.
کمیته ملی مشترک فشار خون ایالات متحده (2003) و انجمن اروپایی فشار خون و قلب و عروق (2007) تجویز مهارکننده های ACE را برای بیماران مبتلا به فشار خون بالا و بیماری مزمن کلیوی برای کاهش سرعت پیشرفت نارسایی کلیوی و کاهش فشار خون توصیه می کنند. تعدادی از مطالعات اثربخشی بالای مهارکنندههای ACE را در کاهش بروز عوارض در بیماران مبتلا به فشار خون همراه با نفرواسکلروز دیابتی نشان دادهاند.
مهارکننده های ACE به بهترین وجه از کلیه ها در بیماران با دفع قابل توجه پروتئین در ادرار (پروتئینوری بیش از 3 گرم در روز) محافظت می کنند. در حال حاضر اعتقاد بر این است که مکانیسم اصلی اثر بازدارنده های ACE اثر آنها بر فاکتورهای رشد بافت کلیه فعال شده توسط آنژیوتانسین II است.
ثابت شده است که در صورت عدم کاهش شدید فشار خون، درمان طولانی مدت با این داروها باعث بهبود عملکرد کلیه در تعدادی از بیماران مبتلا به علائم نارسایی مزمن کلیه می شود. در عین حال، گاهی اوقات در طول درمان با مهارکننده های ACE، بدتر شدن قابل برگشت در عملکرد کلیه مشاهده می شود: افزایش غلظت کراتینین پلاسما، بسته به حذف اثر آنژیوتانسین-2 بر شریان های وابران کلیوی، که فشار فیلتراسیون بالایی را حفظ می کند. . در اینجا مناسب است به این نکته اشاره کنیم که با تنگی یک طرفه شریان کلیوی، مهارکنندههای ACE میتوانند اختلالات را در سمت آسیبدیده عمیقتر کنند، اما تا زمانی که کلیه دوم به طور طبیعی کار میکند، با افزایش سطح کراتینین پلاسما یا اوره همراه نیست.
برای پرفشاری خون عروقی (یعنی بیماری ناشی از آسیب به عروق کلیوی)، مهارکننده های ACE در ترکیب با یک دیورتیک در کنترل فشار خون در اکثر بیماران کاملاً مؤثر هستند. درست است، موارد جداگانه ای از ایجاد نارسایی شدید کلیوی در بیمارانی که یک کلیه داشتند، شرح داده شده است. سایر گشادکنندههای عروق (گشادکننده عروق) نیز میتوانند همین اثر را ایجاد کنند.
استفاده از مهارکننده های ACE به عنوان بخشی از درمان دارویی ترکیبی برای فشار خون بالا
برای پزشکان و بیماران اطلاعاتی در مورد احتمالات درمان ترکیبی فشار خون بالا با مهارکننده های ACE و سایر داروهای فشار خون مفید است. ترکیب یک مهارکننده ACE با یک دیورتیکدر بیشتر موارد دستیابی سریع به سطح فشار خون نزدیک به نرمال را تضمین می کند.باید در نظر داشت که دیورتیک ها با کاهش حجم پلاسمای خون در گردش و فشار خون، تنظیم فشار را از وابستگی به حجم Na به مکانیسم منقبض کننده عروق رنین-آنژیوتانسین که تحت تأثیر مهارکننده های ACE قرار می گیرد، تغییر می دهند. این گاهی اوقات منجر به کاهش بیش از حد فشار خون سیستمیک و فشار پرفیوژن کلیوی (تامین خون کلیوی) با بدتر شدن عملکرد کلیه می شود. در بیمارانی که قبلاً چنین اختلالاتی دارند، دیورتیک ها همراه با مهارکننده های ACE باید با احتیاط مصرف شوند.
یک اثر هم افزایی واضح، قابل مقایسه با اثر دیورتیک ها، توسط آنتاگونیست های کلسیم تجویز شده همراه با مهارکننده های ACE ارائه می شود. بنابراین در صورت منع مصرف، می توان آنتاگونیست های کلسیم را به جای دیورتیک ها تجویز کرد. مانند مهارکنندههای ACE، آنتاگونیستهای کلسیم باعث افزایش انبساط شریانهای بزرگ میشوند که به ویژه برای بیماران مسن مبتلا به فشار خون بالا مهم است.
درمان با مهارکننده های ACE به عنوان تنها درمان فشار خون بالا در 50-40 درصد بیماران، شاید حتی در 64 درصد از بیماران مبتلا به اشکال خفیف تا متوسط بیماری (فشار دیاستولیک از 95 تا 114 میلی متر جیوه) نتایج خوبی به همراه دارد. این شاخص بدتر از درمان همان بیماران با آنتاگونیست های کلسیم یا دیورتیک ها است. باید در نظر داشت که بیماران مبتلا به هیپرنین فشار خون و افراد مسن حساسیت کمتری به مهارکننده های ACE دارند. چنین افرادی و همچنین بیماران در مرحله III بیماری با فشار خون شدید که گاهی اوقات بدخیم می شوند، باید درمان ترکیبی با مهارکننده های ACE با دیورتیک، آنتاگونیست کلسیم یا مسدود کننده بتا توصیه شود.
ترکیبی از کاپتوپریل و یک دیورتیک که در فواصل زمانی منظم تجویز می شود، اغلب بسیار موثر است، یعنی فشار خون به سطوح تقریباً طبیعی کاهش می یابد. با این ترکیب از داروها اغلب می توان به کنترل کامل فشار خون در بیماران بسیار بیمار دست یافت. هنگام ترکیب مهارکننده های ACE با یک دیورتیک یا آنتاگونیست کلسیم، در بیش از 80٪ بیماران مبتلا به فشار خون پیشرفته، فشار خون عادی می شود.
