در حال حاضر تصور پزشکان و بیماران بدون انجام الکتروکاردیوگرام (یا صرفاً نوار قلب) بسیار دشوار است. این روش برای تعیین عملکرد قلب ایمن، بدون درد، ساده و همچنین مقرون به صرفه در نظر گرفته می شود.
با استفاده از این روش، می توانید اطلاعات زیادی در مورد عملکرد قلب به دست آورید - به همین دلیل است که بیماران اغلب نوار قلب را برای فشار خون بالا تجویز می کنند که با افزایش مکرر فشار خون مشخص می شود.
با استفاده از الکتروکاردیوگرافی، می توان میدان های الکتریکی عضله قلب را که در نتیجه کار فعال میوکارد ظاهر می شود، ارزیابی کرد. اگرچه این روش پیچیده نیست، اما با برخی ویژگی ها مشخص می شود و در صورت عدم رعایت آنها، دستیابی به نتیجه صحیح ممکن نخواهد بود، که به وضوح عملکرد قلب را منعکس می کند.
انجام صحیح ECG برای فشار خون بالا نه تنها به شناسایی وضعیت اندام بیمار، بلکه به درک نوع درمان بیمار کمک می کند. هنگام رمزگشایی نتایج آزمایش، پزشک نمودار خاصی را مطالعه می کند که براساس آن می توان کار میوکارد را ارزیابی کرد.
ویژگی های اصلی روش اکوکاردیوگرافی عوامل زیر است که قبل از تشخیص نیاز به توجه ویژه دارد:
- این روش با استفاده از تجهیزات ویژه ای به نام الکتروکاردیوگراف انجام می شود. این شامل دستگاهی است که داده های مربوط به کار قلب را ثبت می کند و همچنین دستگاهی است که پتانسیل بیوالکتریک عضله قلب را افزایش می دهد.
- ECG را می توان در یک مرکز بیمارستانی و همچنین در خانه انجام داد، زیرا دستگاه ارزیابی عملکرد قلب از نظر ظاهری کوچک است. به عنوان یک قاعده، هر آمبولانسی باید مجهز به آن باشد. داشتن دستگاه الکتروکاردیوگرافی در صورتی که بیمار مبتلا به پرفشاری خون که میزان فشار خون او بسیار زیاد است به دنبال کمک باشد، بسیار مهم است.
- اگر ECG برای فشار خون شریانی و سایر بیماری ها در بیمارستان انجام شود، اتاق باید از تداخل های الکتریکی مختلف جدا شود، در غیر این صورت نتیجه گیری پس از اکوکاردیوگرام غیر قابل اعتماد خواهد بود.

این روش فقط باید توسط یک متخصص با تجربه انجام شود که بتواند تکانه های جریان قلبی را به درستی اندازه گیری کند. گاهی اوقات تجزیه و تحلیل اطلاعات غیر قابل اعتمادی را نشان می دهد، زیرا می تواند توسط وضعیت عاطفی بیمار و همچنین شرایط تشخیصی تغییر کند.
نتیجه گیری ECG برای فشار خون و سایر بیماری های قلبی به شکل یک نقاشی گرافیکی ارائه شده است که روی آن یک خط منحنی وجود دارد - این خط است که کار قلب یا به عبارت بهتر بطن راست و چپ و میوکارد را مشخص می کند.
چه کسانی باید نوار قلب انجام دهند؟
با کمک چنین فناوری، که بیماری قلبی را تشخیص می دهد، می توان حداکثر اطلاعات را در مورد وضعیت سلامت فرد به دست آورد و همچنین خطر ابتلا به عوارض ناشی از دوره فشار خون را ارزیابی کرد. همچنین یک معیار مهم تعیین صحیح درجه فشار خون است که درمان بیمار به طور مستقیم به آن بستگی دارد.
به عنوان یک قاعده، ECG در طول بحران فشار خون یک پیش نیاز است. با استفاده از این تکنیک، تشخیص مرحله بیماری و همچنین ارزیابی سطح فشار امکان پذیر خواهد بود. با این حال، امروزه این روش نه تنها برای افراد مبتلا به فشار خون بالا تجویز می شود. ECG همچنین برای تشخیص دقیق بیماری های عروق خونی، قلب، سیستم تنفسی و در دوران بارداری انجام می شود.
اغلب چنین تشخیص هایی برای اهداف پیشگیرانه برای افراد بالای 40-45 سال تجویز می شود که به لطف آن می توان یک بیماری خاص را به موقع تشخیص داد.
قوانین آماده سازی برای به دست آوردن نتایج دقیق
برای ایجاد یک تشخیص قابل اعتماد، بیمار باید قبل از انجام عمل به درستی برای آن آماده شود. متخصصان قلب و عروق به شدت قبل از انجام آزمایش منع می کنند:
- خیلی خسته و خسته شوید، فعالیت بدنی انجام دهید.
- اگر ECG برای صبح برنامه ریزی شده است، قبل از خواب غذا بخورید. بهتر است آزمایش را با معده خالی انجام دهید.
- از داروهایی استفاده کنید که بر عملکرد سیستم عصبی مرکزی و قلب تأثیر می گذارد.
- اغلب در معرض موقعیت های استرس زا قرار می گیرند.
- قبل از رفتن به بیمارستان مایعات زیادی بنوشید.
- در طول روز قبل از عمل، قهوه، چای، نوشیدنی های انرژی زا و الکل بنوشید.
- دوش صبحگاهی بگیرید، با محصولات بهداشتی بشویید - صابون، ژل و غیره (فیلم روغنی که روی پوست ایجاد می شود، تکانه الکتریکی را به تاخیر می اندازد، در نتیجه نمودار قابل اعتماد نیست). بهتر است فقط با آب جاری شستشو شود.
معایب و مشکلات روش
دشواری این روش در این واقعیت است که فشار خون یک بیمار مبتلا به فشار خون بالا میتواند برای مدت کمی افزایش یابد، بنابراین توصیه میشود این روش در زمان شروع حمله انجام شود. در غیر این صورت، نتایج ECG مثبت خواهد بود، زیرا فشار خون بیمار برای مدت طولانی افزایش نمی یابد. در نتیجه، تشخیص قادر به شناسایی مشکلات سلامتی نخواهد بود، اگرچه فشار خون بالا در واقع به آرامی در فرد ایجاد می شود و وضعیت سلامتی او را به شدت تشدید می کند.
به چند دلیل، نتایج ECG همیشه قابل اعتماد نیستند. آنها ممکن است تحت تأثیر قرار گیرند:
- وضعیت عمومی بیمار (هیجان، اختلال در تنفس، پرخوری و ...).
- تداخل و قطع برق.
- سنسورهای با کیفیت پایین
- شرایط تشخیصی و سطح پایین آموزش پرسنل (جاگذاری نادرست الکترودها، عملکرد نادرست دستگاه و ...).
به عنوان یک روش معاینه اضافی، پزشکان انجام سونوگرافی قلب را توصیه می کنند. این روش به ما امکان می دهد وجود تومورها، صداها و نقایصی را که توسط نوار قلب قابل تشخیص نیستند، تشخیص دهیم.

به طور معمول، تمام اقدامات پرسنل پزشکی را می توان به چند مرحله تقسیم کرد:
- قرار گرفتن صحیح بیمار روی کاناپه
- نصب الکترود بر روی مناطق مورد نیاز.
- نظارت بر کار قلب.
- حذف سنسورها
- جمع آوری و رمزگشایی داده های دریافتی.
بیمار به اتاق تشخیص مراجعه می کند. او باید تمام لباس های بالای کمر را در بیاورد و ساق پاهایش را آشکار کند، روی کاناپه دراز بکشد و حالت افقی بگیرد (شما باید به پشت دراز بکشید). پاها و بازوها در امتداد بدن کشیده شده و آرام می شوند.
در مرحله بعد، پزشک نواحی جداگانه ای از بدن را که الکترودها روی آنها وصل می شوند آماده می کند. چنین مناطقی باید چربی زدایی شوند تا در نهایت نشانگر صحیح به دست آید و آنها را با ژل مخصوص روغن کاری کنید. چربی زدایی با استفاده از محلول ایزوتونیک کلرید سدیم، الکل یا مایع دیگری بر اساس این جزء انجام می شود.
پس از آماده سازی بدن انسان برای این عمل، متخصص حسگرها (الکترودها) را به آن متصل می کند. آنها در مناطق زیر نصب می شوند:
- ناحیه سینه؛
- ساق پایین (سنسور باید در داخل نصب شود)؛
- ساعد.
در چنین مناطقی نباید هیچ تغییری ایجاد شود، زیرا ممکن است منجر به تحریف نتیجه شود.
حسگرها اطلاعات لازم را می خوانند و آن را به یک دستگاه خاص - یک الکتروکاردیوگراف، که داده ها را گروه بندی می کند و به یک نوار کاغذی به شکل منحنی گرافیکی یا به رایانه متخصص منتقل می کند، منتقل می کنند.
الکتروکاردیوگرافی فقط باید توسط یک پزشک باتجربه انجام شود که بتواند این روش را طبق تمام قوانین انجام دهد و همچنین نتایج را به اندازه کافی مطالعه کند. توجه به این نکته مهم است که آنها نه تنها تحت تأثیر کار عضله قلب، بلکه تحت تأثیر شرایط تشخیصی و خلق و خوی فرد قرار می گیرند. بیمار باید به طور مساوی و آرام نفس بکشد تا نتایج نمودار خراب نشود.
کل فرآیند حدود 15 دقیقه طول می کشد. پس از اتمام، پزشک حسگرها را قطع می کند و بیمار می تواند بلند شود، بدن را از ژل باقی مانده پاک کند و لباس بپوشد.

پس از نوار قلب، خط ویژه ای روی کاغذ باقی می ماند که وضعیت سلامتی بیمار را برای پزشک روشن می کند. در نمودار، او طول برخی از بخش ها و همچنین تعداد نوسانات اوج را تخمین می زند. طول چنین بخش هایی قبل از پیک بعدی، تعداد و ریتم انقباضات را منعکس می کند.
ریتم معمولی ریتمی است که طول قطعات آن بیش از 10/1 تفاوت نداشته باشد. اگر بخش ها به طور قابل توجهی با یکدیگر متفاوت باشند، به این معنی است که ضربان قلب ناپایدار است. در هر صورت، تشخیص نهایی باید توسط پزشکی انجام شود که بتواند نمودار ECG را به خوبی تفسیر کند، با در نظر گرفتن:
- جنسیت بیمار؛
- سن؛
- قد و وزن؛
- نوع بدن؛
- وجود بیماری های مزمن
|
انحراف از هنجار |
توضیح احتمالی |
| اندازه فضاهای بین عناصر R یکسان نیست | وجود اکستراسیستول، فیبریلاسیون دهلیزی، SSS (سندرم سینوس بیمار)، بلوک قلبی |
| عرض یا ارتفاع عنصر P بیش از 5 میلی متر است یا دندان از دو قسمت تشکیل شده است | هیپرتروفی یا ضخیم شدن دیواره های دهلیز وجود دارد |
| عنصر P وجود ندارد | به جای گره سینوسی، ریتم از نقاط دیگر می آید |
| شکاف PQ افزایش یافته | بلوک قلب دهلیزی بطنی (AVB) |
| گسترش عنصر QRS | بلوک شاخه احتمالی باندل، هیپرتروفی بطنی |
| در لیدهای I، V5، V6، عرض عنصر R بیش از 15 میلی متر است. | |
| هیچ شکافی بین فاصله QRS وجود ندارد | سیر تاکی کاردی حمله ای (PT)، فیبریلاسیون بطنی قلب |
| ظاهر فاصله QRS شبیه یک پرچم است | انفارکتوس میوکارد |
| عرض و عمق زیاد عنصر Q | |
| ادغام عناصر T و R | |
| در لیدهای III، V1، V2 یک عنصر عمیق S وجود دارد | ایجاد هیپرتروفی بطن چپ |
| عنصر ST بیش از 2 میلی متر قرار دارد. بالا یا پایین ایزولاین | بیماری عروق کرونر قلب، انفارکتوس میوکارد |
| یک عنصر T با موقعیت بالا قرار دارد که شکل نوک تیز یا دو قوز دارد | اضافه بار قلبی یا بیماری ایسکمیک احتمالی |

فشار خون بالا نیاز به رمزگشایی صحیح اجباری دارد. اولین کاری که پزشک باید انجام دهد این است که ایجاد حمله قلبی، بیماری عروق کرونر و همچنین تعیین اختلال در انقباضات قلب را شناسایی کند.
فشار خون بالا در نوار قلب با موارد زیر مشخص می شود:
- عنصر R بزرگ شده است.
- عنصر S فرورفته است.
- عنصر T دارای نزول ملایم و افزایش شدید است.
- قطعه ST به سمت پایین منتقل می شود.
نواحی PQ و ST برای تشخیص بسیار مهم هستند. به طور معمول، فواصل آنها باید یکسان باشد و اختلاف 10٪ یا بیشتر نشان دهنده وجود آسیب شناسی است.
علائم بحران فشار خون بالا
برای درک اینکه چگونه می توان وضعیت فشار خون بیمار را شناسایی کرد، باید علائم این بیماری را به موقع تشخیص داد، زیرا بدون آنها بیمار با پزشک مشورت نمی کند، زیرا فشار خون شریانی اغلب بدون علائم واضح رخ می دهد.
در مرحله اول فشار خون، بیمار متوجه علائم زیر می شود:
- سرگیجه جزئی و سریع.
- قرمزی پوست که در اثر افزایش فشار روی رگ های خونی، شریان ها و مویرگ ها ایجاد می شود.
- درد جزئی در سر.
- ادرار خود به خودی.
در مرحله دوم و بعدی پرفشاری خون، فشار می تواند به سرعت به 210/120 میلی متر جیوه افزایش یابد. هنر - چنین شاخص هایی به ویژه برای انسان خطرناک تلقی می شوند و عدم ارائه کمک به موقع باعث ایجاد عوارض جدی برای سلامتی می شود.

بارزترین علائم مرحله خاصی از فشار خون بالا عبارتند از:
- بطن چپ به شدت پر بار است یا اندازه آن افزایش یافته است.
- نمودار تظاهرات ایسکمی را در مناطق جداگانه قلب یا کل عضله نشان می دهد.
بر اساس مرحله فشار خون بالا، قرائت نمودار ECG به شرح زیر است:
|
درجه فشار خون بالا |
تظاهرات بیماری |
داده های ECG |
| مرحله اول | تشخیص برخی از تظاهرات مشخصه فشار خون بالا امکان پذیر نیست، زیرا این بیماری بدون علامت است و تغییرات جدی در عملکرد قلب ایجاد نمی کند. به عنوان یک قاعده، بیماران مبتلا به فشار خون فقط در طول یک معاینه پیشگیرانه در مورد بیماری یاد می گیرند. | از آنجایی که مرحله اول بیماری باعث انحراف در عملکرد بدن نمی شود، ECG هیچ مشکلی در سلامت بیمار نشان نمی دهد. بنابراین در این مرحله پزشکان اغلب بیماری را تنها با اندازه گیری فشار تشخیص می دهند. |
| مرحله دوم | ممکن است برخی از تظاهرات را مشاهده کنید: بیمار دچار بحران های فشار خون می شود که در طول توسعه آن فشار به سطح بحرانی افزایش می یابد. | در نتیجه ECG، پزشک متوجه تغییرات متعددی می شود که نشان دهنده بزرگ شدن بطن است (تغییرات مشابهی را می توان در اشعه ایکس نیز مشاهده کرد). در نمودار ECG، پزشک متوجه ریتم قلبی ناپایدار در فرد می شود که نشان دهنده مشکلات در عملکرد این اندام است. |
| مرحله سوم | این آخرین مرحله از دوره بحران فشار خون بالا است. این بیماری با فشار خون بالا مکرر، خونریزی در شبکیه چشم و اختلال در یکپارچگی رگ های خونی در مغز مشخص می شود. این وضعیت بر عملکرد عضله قلب تأثیر منفی می گذارد و بیمار را به حمله قلبی می برد. | با استفاده از نوار قلب، پزشک قادر خواهد بود افزایش اندازه بطن چپ و همچنین بدتر شدن گردش خون را تشخیص دهد. |
با قضاوت در توصیف مراحل بیماری، مشخص می شود که هر چه بالاتر باشد، درمان بیماری دشوارتر است. به همین دلیل است که لازم است فشار خون بالا قبل از اینکه باعث عواقب منفی سلامتی شود، به موقع تشخیص داده شود.
بر اساس نتیجه گیری که پزشک بر اساس نمودار ECG انجام می دهد، تشخیص بیمار مشخص می شود و بر این اساس پزشک می تواند درمان صحیح را برای بیمار تجویز کند.

از آنجایی که ECG قادر به تشخیص سوفل و نقایص عضله قلب نیست، توصیه می شود بیمار با استفاده از سونوگرافی قلب تحت تشخیص های اضافی قرار گیرد که دقیق ترین تصویر را از بیماری ارائه می دهد.
علاوه بر این، آسیب شناسی های قلبی شناسایی شده را می توان با موارد زیر تکمیل کرد:
- معاینه فوندوس توسط چشم پزشک.
- آزمایش خون آزمایشگاهی (در صورت مشکوک بودن به فشار خون ثانویه، سطح آلدوسترون و رنین تعیین می شود).
- سونوگرافی کلیه ها.
- هولتر یا مانیتورینگ 24 ساعته فشار خون.
- اسکن دوبلکس رگ های خونی.
الکتروکاردیوگرام (ECG) یک روش تحقیق ابزاری است که به شما امکان می دهد وضعیت قلب را ارزیابی کنید، وجود آنژین صدری، فشار خون بالا و اختلالات دهلیزها و بطن ها را تشخیص دهید. در مورد فشار خون بالا (فشار خون بالا مداوم)، این یک مطالعه اجباری است که به شما امکان می دهد درجه اختلال عملکرد عضله قلب را تعیین کنید و اقدامات به موقع انجام دهید.
تفسیر ECG
کار قلب یک تغییر متوالی در فازهای ولتاژ از پلاریزاسیون (بازپلاریزاسیون) به دپلاریزاسیون است. با پمپاژ خون، اندام به طور مداوم منقبض می شود و سپس قبل از انقباض دوباره شل می شود. فشار از دو شاخص تشکیل می شود - سیستولیک (انقباض) و دیاستولیک (آرامش). ECG برای فشار خون بالا به صورت گرافیکی تکانه های الکتریکی را که در طول این فعالیت رخ می دهد نشان می دهد.
نمودار ECG حاصل از عناصر زیر تشکیل شده است:
- دندان ها - بخشی از یک منحنی، محدب یا مقعر نسبت به خط افقی.
- بخش ها - فضای بین دو دندان؛
- فواصل - مجموعه ای از بخش ها و دندان ها.
تشخیص بر اساس چرخه و میزان یکنواختی آن انجام می شود. بنابراین، چندین چرخه سیستولیک-دیاستولی برای مطالعه ثبت می شود. تفاوت قابل توجه در شاخص ها نشان دهنده ریتم غیر طبیعی قلب (آریتمی) است.
انجام مطالعات و قرائت ECG برای فشار خون بالا، بسته به مراحل بیماری
فشار خون شریانی با اضافه بار طولانی مدت قلب در طول سیستول (انقباض) همراه است که منجر به افزایش فشار می شود.
با فشار خون بالا، بیماران تنش بیش از حد در بطن چپ و در نتیجه هیپرتروفی آن را تجربه می کنند. در کاردیوگرام این با تغییر محور الکتریکی به عقب و به چپ آشکار می شود. اینکه چقدر وضعیت تغییر کرده است بستگی به مرحله بیماری دارد.
مرحله ی 1
در مراحل اولیه ایجاد فشار خون، علائم اختلالات فشار خون به طور تصادفی ظاهر می شوند، ناگهان ناپدید می شوند و بنابراین ممکن است مورد توجه قرار نگیرند. سطح بالا در نتیجه فعالیت بدنی رخ می دهد، شوک های عاطفی، افزایش فشار بدون دلیل رخ نمی دهد.
اندام های هدف (قلب و شریان های اصلی) آسیب نمی بینند و بنابراین ممکن است نتایج الکتروکاردیوگرام اطلاعات لازم را برای تشخیص در اختیار متخصص قرار ندهد.
ECG در مرحله اول بی اثر است، اولویت باید به ثبت فشار خون با تونومتر داده شود.
مرحله 2
مرحله میانی فشار خون بالا با وقوع دوره ای بحران های فشار خون (افزایش شدید فشار) مشخص می شود. علائم اختلال عملکرد قلب واضح تر ظاهر می شود.
ECG علائم هیپرتروفی بطن چپ را نشان می دهد که در معاینه اشعه ایکس یا اکوکاردیولوژی قابل مشاهده است.
تاریخچه این بیماری با اختلال در ریتم قلب و هدایت قلبی مشخص می شود. علائم با ایجاد فشار خون بالا و به ویژه با افزایش بارها، بیشتر و واضح تر ظاهر می شود. یک علامت همزمان آسیب اندام، نقض گردش خون کرونر (گردش خون از طریق میوکارد) است؛ در بیماران، فشار خون اغلب افزایش می یابد و نبض تند می شود.
علائم خارجی مشاهده شده:
- تورم بازوها و پاها؛
- رنگ قرمز؛
- خستگی مزمن؛
- بی ثباتی عاطفی؛
- سر و صدا در گوش
مرحله 3
اگر فشار خون بالا به بالاترین حد رسیده باشد، می توان آن را به راحتی با فشار خون بالا و مداوم تشخیص داد. اختلالات قلب بر عملکرد سایر سیستم ها تأثیر می گذارد و منجر به موارد زیر می شود:
- نارسایی کلیه؛
- خونریزی در شبکیه چشم؛
- خونریزی در مغز (ناحیه مخچه، قشر)؛
- انفارکتوس میوکارد
نقض گردش خون کرونر و هیپرتروفی عضلات قلب در این دوره به وضوح در کاردیوگرام قابل مشاهده است. مطالعه به شما امکان می دهد مشکلات موجود را به وضوح شناسایی کنید. بدون ECG، تشخیص غیرممکن است.
ویژگی های روش
در فرآیند الکتروکاردیوگرافی، متخصصان وضعیت میدان های الکتریکی را که قلب در حین کار ایجاد می کند، ثبت می کنند. یک مطالعه صحیح به شما امکان می دهد به درستی اختلال را تعیین کنید، متوجه شوید که مشکل چیست و آیا آسیب شناسی بطن وجود دارد یا خیر.

فقط یک پزشک متخصص می تواند نوار قلب را انجام دهد. دقت آن بستگی به نحوه صحیح انجام مطالعه دارد که می تواند تحت تأثیر وضعیت عاطفی بیمار و شرایط مطالعه تغییر کند.
نوار قلب با استفاده از دستگاه الکتروکاردیوگراف، دستگاهی که ریتم قلب را ثبت می کند، انجام می شود. این شامل:
- عنصر ضبط سیگنال؛
- دستگاهی که پتانسیل بیوالکتریک قلب را افزایش می دهد.
- دستگاه ورودی.
این روش را می توان در خانه، آمبولانس یا بیمارستان انجام داد. عایق خارجی تداخل را از بین می برد و به شما امکان می دهد نتایج ECG دقیق تری را به دست آورید.
روش اجرا
برای معاینه موثر قلب، بیمار باید حالت افقی بگیرد، به پشت روی یک کاناپه یا هر سطح افقی صاف دیگری دراز بکشد. الکترودها در 3 ناحیه (بزرگسالان و کودکان) اعمال می شوند:
- ناحیه شبکه خورشیدی قفسه سینه؛
- قسمت داخلی پایین ساعد؛
- ساق پا از داخل
ECG برای فشار خون شریانی مستلزم رعایت قوانین توسط بیمار است. قبل از ECG ممنوع است:
- مصرف غذا و نوشیدنی به استثنای آب؛
- سیگار کشیدن؛
- استرس جسمی و روانی.
مهم! معاینه در هنگام ضربان قلب بالا ممکن است خطا را نشان دهد. بنابراین توصیه می شود قبل از انجام آزمایش، جریان خون در رگ ها را آرام کنید.
تفسیر ECG
برای درک و رمزگشایی یک کاردیوگرام برای فشار خون شریانی به معنای ارزیابی قابلیت ها، قدرت عضله قلب، محاسبه شده بر روی ECG، جابجایی محور نسبی آن، وضعیت میوکارد، بزرگ شدن بطن ها، دهلیزها و نتیجه گیری در مورد وضعیت قلب و عروق یک بزرگسال یا کودک.
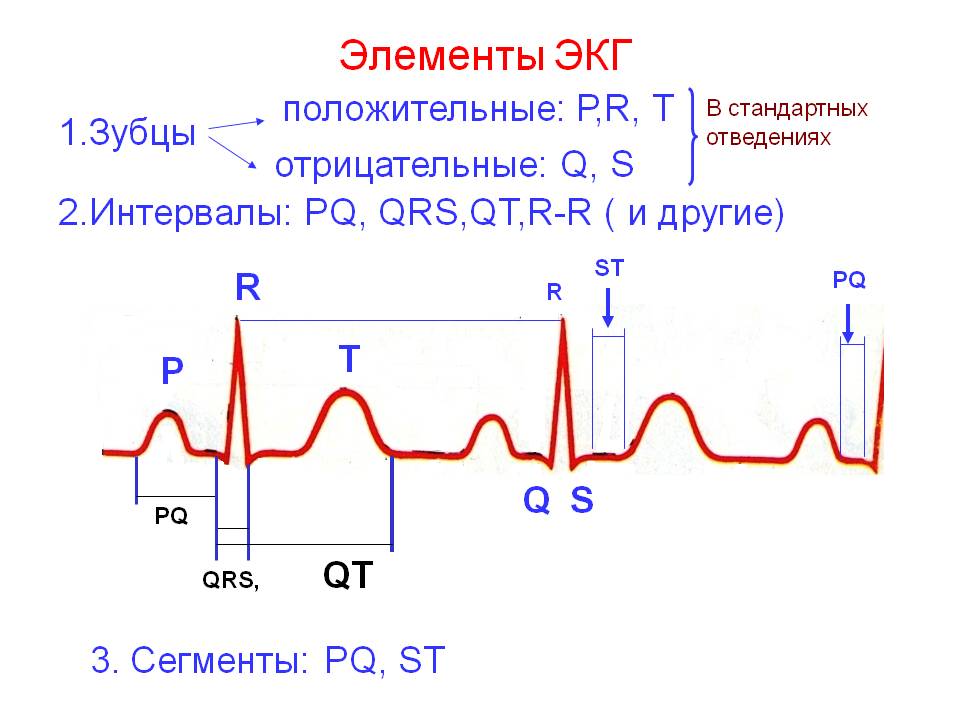
مهمترین موارد برای توضیح الگوی الکتروکاردیوگرافی عبارتند از:
- مدت زمان بخش ها؛
- دامنه ارتعاش دندان ها؛
- مساحت قطعات؛
- مدت زمان فواصل
امواج ECG با دامنه عمودی (ارتفاع) و فاصله افقی ارزیابی می شود. 1 چرخه شامل 6 دندان است که موقعیت هر کدام برای رمزگشایی نتایج مهم است:
- P - انتشار تکانه الکتریکی در دهلیزها.
- Q - حرکت ضربه ای در امتداد سپتوم بین بطنی.
- R - عبور ضربه در میوکارد بطنی (بزرگترین در دامنه).
- S - انتهای تحریک در بطن ها (مقدار منفی و عمق تا 2 میلی متر).
- T - ترمیم پتانسیل بافت عضله قلب.
- U - در نمودار نشان داده نشده است.
مهمترین بخش برای درک ECG و تشخیص، بخش های P-Q و S-T هستند. به طور معمول، برای آخرین نشانگر، فواصل باید یکسان باشد. تفاوت آنها با یکدیگر بیش از 10٪ مجاز نیست.
در مورد فشار خون بالا، الکتروکاردیوگرام به درک اینکه آیا افزایش فشار با اختلال در عملکرد بطن ها و دهلیزها، یکپارچگی عضله قلب همراه است یا به دلیل یک دوره عاطفی دشوار است، کمک می کند.
کاردیوگرام فشار خون با موارد زیر مشخص می شود:
- افزایش موج R؛
- عمیق شدن موج S؛
- جابجایی بخش S-T به پایین؛
- موج T با فرود ملایم و صعودی تند.
برای تفسیر صحیح نتایج الکتروکاردیوگرام، باید سن، قد، وزن، جنسیت، فیزیک و وجود بیماری های مزمن بیمار را در نظر گرفت. بدون این اطلاعات، می توانید داده های مطالعه را اشتباه درک کنید و انفارکتوس میوکارد را زمانی که فقط اختلالات جزئی در ریتم قلب وجود دارد که توسط آسیب شناسی ایجاد نمی شود، تشخیص دهید.
بنابراین، موقعیت محور الکتریکی برای افراد لاغر (عمودی) و برای افرادی که اضافه وزن دارند (افقی) متفاوت است. در هر دو مورد، قلب، دهلیزها و بطن ها سالم هستند.
در نتیجه اغلب می نویسند: علائم هیپرتروفی میوکارد بطن چپ. این بدان معنی است که قلب بطن چپ را بزرگ کرده است تا خون را به طور فعال تر به اطراف بدن پمپاژ کند. جبران کار رخ نمی دهد و به تدریج قلب شروع به فرسودگی می کند. برای جلوگیری از این امر، اندام "عضله" ایجاد می کند، با این حال، بدن هنوز آماده تغذیه سلول های جدید نیست و در واقع آنها گرسنگی می کشند و مواد لازم کافی را دریافت نمی کنند.

پس از گذشت زمان، سلول ها شروع به "غر زدن" می کنند و فرد دردی در قلب احساس می کند که در شرایط کمبود منابع نمی تواند کار کند. برای جلوگیری از این امر، کنترل دوره فشار خون، کاهش منظم فشار خون به سطوح طبیعی و درمان قلب ضروری است.
نوار قلب برای فشار خون بالا یک راه قابل اعتماد برای نظارت بر سلامت شما است. اگر نمودار علائم بیماری را نشان می دهد، باید به بدن گوش دهید و از پیشرفت فشار خون جلوگیری کنید. برای این:
- حفظ خاصیت ارتجاعی رگ های خونی با ورزش و سخت شدن؛
- سعی کنید از اضافه وزن جلوگیری کنید؛
- از نیکوتین اجتناب کنید زیرا رگ های خونی را مسدود می کند.
- استراحت به موقع؛
- با انجام منظم تحقیقات وضعیت سلامتی خود را کنترل کنید.
- شما باید یاد بگیرید که چگونه ضربان قلب خود را در موقعیت های بیش از حد احساسی کاهش دهید.
اگر فشار خون بالا قبلا ظاهر شده است، نوار قلب یک روش دقیق، قابل اعتماد و مقرون به صرفه برای تشخیص آن است.
اگر پزشک معالج رژیم تشخیصی بهینه را انتخاب کند، تشخیص فشار خون شریانی بسیار ساده است. ECG برای فشار خون بالا لازم است.
ECG مخفف "الکتروکاردیوگرافی" است. این روش به شما امکان می دهد میدان های الکتریکی را که در حین عملکرد قلب تشکیل می شوند، ثبت و مطالعه کنید.
الکتروکاردیوگرافی به شما امکان می دهد ریتم و ضربان قلب را ارزیابی کنید. با استفاده از روش تشخیصی عملکردی، می توان آریتمی، برادی کاردی، تاکی کاردی، اکستراسیستول، انفارکتوس میوکارد و سایر اختلالات در عملکرد سیستم قلبی عروقی را شناسایی کرد.
ECG برای فشار خون بالا: آماده سازی
فشار خون بالا یک بیماری سیستم قلبی عروقی است که در آن افزایش مداوم فشار خون بالای 140/90 میلی متر جیوه وجود دارد. این بیماری ممکن است یک آسیب شناسی اولیه یا ثانویه داشته باشد.
شکل اولیه فشار خون بسیار شایع تر است. دلایل دقیق این بیماری برای پزشکان مشخص نیست. اما یک مطالعه عمیق در مورد پاتوژنز بیماری به پزشکان این امکان را داد که به این نتیجه برسند که فشار خون بالا اغلب نتیجه آسیب شناسی ثانویه سیستم قلبی عروقی، سبک زندگی ناسالم و استعداد ارثی است.
فشار خون شریانی، مانند هر آسیب شناسی دیگر سیستم قلبی عروقی، نیاز به تشخیص جامع دارد. پزشک برای هر بیمار معاینه الکتروکاردیوگرافی را تجویز می کند. تقریباً در هر بیمارستانی، چه دولتی و چه خصوصی، می توانید کاردیوگرافی انجام دهید.
برای اینکه پزشک معالج در حین تحقیق اطلاعات دقیقی به دست آورد، به بیمار توصیه می شود:
- در آستانه معاینه، خود را از استرس محافظت کنید و سعی کنید عصبی نباشید.
- قبل از ECG سیگار نکشید و الکل ننوشید.
- در روز آزمایش، مایعات را به میزان متعادل بنوشید. به هر حال، شما باید از نوشیدن نوشیدنی های حاوی کافئین (قهوه، نوشیدنی های انرژی زا، کاکائو، چای سیاه یا سبز) خودداری کنید.
- در آستانه ECG پرخوری نکنید. در حالت ایده آل، آزمایش را با معده خالی انجام دهید.
مطالعه در یک اتاق گرم (برای جلوگیری از لرزش بیمار) انجام می شود. قبل از ECG، پزشک به فرد مبتلا به فشار خون به مدت 10-15 دقیقه استراحت می دهد.
انجام و تفسیر الکتروکاردیوگرافی
ECG برای فشار خون بالا به صورت سرپایی انجام می شود. به هر حال، حتی زنان باردار و شیرده نیز می توانند این مطالعه را انجام دهند. به این ترتیب، هیچ محدودیت شدیدی برای الکتروکاردیوگرافی وجود ندارد.
با این حال، یک تفاوت ظریف وجود دارد. اگر بیمار دارای ضربان ساز باشد، داده های به دست آمده در طول معاینه ممکن است نادرست باشد. صدمات قفسه سینه و سطوح بالای چاقی نیز می تواند نتایج را مخدوش کند.
خود این روش در الگوریتم زیر انجام می شود:
- بیمار باید لباس خود را تا کمر درآورد و پاهای خود را در معرض دید قرار دهد.
- در مرحله بعد، بیمار باید روی کاناپه (به پشت) دراز بکشد.
- پس از آن، پزشک الکترودها را نصب می کند. آنها در قسمت پایین ساعد و ساق پا ثابت می شوند. تثبیت با استفاده از کلیپ ها انجام می شود. ابتدا یک ژل رسانای الکتریکی روی پوست اعمال می شود یا دستمال مرطوبی که در محلول نمکی مرطوب می شود استفاده می شود.
- با استفاده از یک مکنده، الکترودها روی پوست قفسه سینه ثابت می شوند. معمولاً فیکساسیون در 3 نقطه انجام می شود. به جای ساکشن کاپ می توان از نوار چسب استفاده کرد.
- در مرحله بعد، پزشک الکترودها را به کاردیوگرافی متصل می کند. به هر حال، قوانین خاصی برای اتصال سیم ها وجود دارد. بنابراین، سیم قرمز به دست راست، زرد - به دست چپ، سبز - به پای چپ، سیاه - به پای راست متصل است. یک سیم سفید روی سینه قرار می گیرد.
- پزشک لید را ثبت می کند و نوار قلب را ثبت می کند. در حین دستکاری، بیمار باید بی حرکت دراز بکشد، از تنش عضلانی خودداری کند، صحبت نکند و به طور یکنواخت نفس بکشد. ECG نیاز به ثبت حداقل 4-5 سیکل قلبی دارد.
تفسیر ECG برای فشار خون بالا در جدول زیر نشان داده شده است.
چگونه می توان تشخیص فشار خون را تکمیل کرد؟
 در صورت داشتن فشار خون بالا چه نوع آزمایشی باید انجام شود؟ بیماران اغلب این سوال را از پزشکان می پرسند. ابتدا، بیمار باید فشار خون "در حال کار" را اندازه گیری کند. این کار با استفاده از تونومتر انجام می شود.
در صورت داشتن فشار خون بالا چه نوع آزمایشی باید انجام شود؟ بیماران اغلب این سوال را از پزشکان می پرسند. ابتدا، بیمار باید فشار خون "در حال کار" را اندازه گیری کند. این کار با استفاده از تونومتر انجام می شود.
فشار خون >140/90 میلی متر جیوه بالا در نظر گرفته می شود. اما در مرحله اول پرفشاری خون، جهش های مداوم در فشار خون مشاهده می شود، بنابراین به بیمار توصیه می شود حداقل 3 بار در روز آزمایش فشار خون انجام دهد. نبض باید همزمان با فشار خون اندازه گیری شود.
لیست اقدامات تشخیصی لازم شامل موارد زیر است:
- سونوگرافی قلب.
- معاینه فوندوس
- تشخیص آزمایشگاهی. مهمترین آزمایشات فشار خون: شمارش کامل خون، آزمایش خون برای وجود پروتئین، آزمایش خون بیوشیمیایی، آزمایش کلیه (کراتینین، اوره)، تعیین الکترولیت های خون، آزمایش خون برای سطح کلسترول و تری گلیسیرید، آزمایش خون برای قند. . در صورت مشکوک بودن بیمار به فشار خون شریانی ثانویه، باید آزمایش خون از نظر کاتکول آمین ها، آلدوسترون و رنین انجام شود.
- سونوگرافی کلیه ها. این مطالعه در صورت مشکوک بودن قطعا تجویز می شود. سونوگرافی می تواند اندازه و ساختار کلیه را مشخص کند. این تکنیک همچنین به ما امکان می دهد که وجود سنگ کلیه را رد کنیم.
- آئورتوگرافی.
- سی تی اسکن سر.
- مانیتورینگ هولتر
- اسکن دوبلکس عروق گردن
هنگام شناسایی آسیب شناسی های ثانویه سیستم قلبی عروقی، تشخیص را می توان با روش های دیگر تکمیل کرد.
چگونه فشار خون را درمان کنیم؟
 اگر در طول معاینه پزشکان تأیید کنند که بیمار از فشار خون بالا رنج می برد، درمان محافظه کارانه مناسب برای او تجویز می شود. هنگام انتخاب تاکتیک های درمانی، پزشک شدت بیماری را در نظر می گیرد.
اگر در طول معاینه پزشکان تأیید کنند که بیمار از فشار خون بالا رنج می برد، درمان محافظه کارانه مناسب برای او تجویز می شود. هنگام انتخاب تاکتیک های درمانی، پزشک شدت بیماری را در نظر می گیرد.
در حال حاضر حذف کامل سردرد غیرممکن است. درمان محافظه کارانه فقط می تواند فشار خون را تثبیت کند، عمر بیمار را طولانی کند و از بحران های فشار خون و سایر عوارض جلوگیری کند.
درمان شامل:
- رژیم غذایی. فشار خون می تواند به دلیل چاقی و رژیم نامتعادل افزایش یابد، بنابراین به بیمار توصیه می شود فقط غذاهای سالم بخورد - میوه ها، سبزیجات، گوشت بدون چربی، ماهی، محصولات لبنی کم چرب، غلات، سوپ سبزیجات. باید از غذاهای چرب، سرخ شده و تند پرهیز کنید. نوشیدنی های مختلف کافئین دار (نوشیدنی های انرژی زا، قهوه، چای سیاه، کاکائو) ممنوع است.
- حفظ یک سبک زندگی فعال. فشار خون ممکن است به دلیل عدم فعالیت بدنی افزایش یابد، زیرا جریان خون هنگامی که دائماً در وضعیت ایستا قرار می گیرد مختل می شود. به بیماران پرفشاری خون توصیه می شود که در ورزش درمانی، شنا، پیاده روی نوردیک، یوگا یا به سادگی پیاده روی انجام دهند.
- ترک سیگار و الکل.
- مصرف داروهای ضد فشار خون. آنها به صورت جداگانه انتخاب می شوند. موثرترین داروها بدون علائم ترک، سارتان ها (مسدود کننده های گیرنده آنژیوتانسین II) هستند. همچنین برای فشار خون بالا، دیورتیکها، مسدودکنندههای بتا-1، مهارکنندههای ACE، داروهای ضد فشار خون با اثر مرکزی و داروهای ضد فشار خون ترکیبی میتوانند تجویز شوند. بیمار می تواند از مکمل های گیاهی نیز استفاده کند.
برای اهداف کمکی، استفاده از داروهای مردمی مجاز است (جوشانده گل رز، تنتور زالزالک، آماده سازی گیاهی، تنتور گیاه مادر، مخلوط سیر و لیمو).
از طب سوزنی در درمان فشار خون نیز استفاده می شود. طرفداران طب جایگزین بر این باورند که تحریک نقاط خاصی در بدن می تواند فشار خون را کاهش دهد، نبض را تثبیت کند و حتی عملکرد عضله قلب را بهبود بخشد.
- وضعیتی همراه با افزایش ناگهانی و بحرانی فشار خون که در پس زمینه آن اختلالات عصبی رویشی، اختلالات همودینامیک مغزی و ایجاد نارسایی حاد قلبی امکان پذیر است. بحران فشار خون همراه با سردرد، صدا در گوش و سر، تهوع و استفراغ، اختلالات بینایی، تعریق، بی حالی، اختلالات حساسیت و تنظیم حرارت، تاکی کاردی، نارسایی قلبی و غیره رخ می دهد. تشخیص بحران فشار خون بر اساس شاخص های فشار خون، بالینی است. تظاهرات، داده های سمع، ECG. اقدامات برای تسکین بحران فشار خون عبارتند از استراحت در بستر، کاهش تدریجی کنترل شده فشار خون با استفاده از داروها (آنتاگونیست های کلسیم، مهارکننده های ACE، گشادکننده عروق، دیورتیک ها و غیره).

اطلاعات کلی
بحران پرفشاری خون در قلب و عروق به عنوان یک وضعیت اورژانسی در نظر گرفته می شود که با یک جهش ناگهانی و فردی بیش از حد در فشار خون (سیستولیک و دیاستولیک) رخ می دهد. بحران فشار خون در حدود 1٪ از بیماران مبتلا به فشار خون شریانی ایجاد می شود. بحران پرفشاری خون می تواند از چند ساعت تا چند روز طول بکشد و نه تنها منجر به بروز اختلالات عصبی گذرا، بلکه به اختلالات جریان خون مغزی، کرونر و کلیوی شود.
در طول بحران فشار خون، خطر عوارض شدید تهدید کننده زندگی (سکته مغزی، خونریزی زیر عنکبوتیه، انفارکتوس میوکارد، پارگی آنوریسم آئورت، ادم ریوی، نارسایی حاد کلیه و غیره) به طور قابل توجهی افزایش می یابد. در این مورد، آسیب به اندام های هدف می تواند هم در اوج بحران فشار خون بالا و هم با کاهش سریع فشار خون ایجاد شود.

علل
به طور معمول، یک بحران فشار خون بالا در پس زمینه بیماری هایی ایجاد می شود که با فشار خون شریانی رخ می دهد، اما می تواند بدون افزایش مداوم فشار خون قبلی نیز رخ دهد.
بحران های فشار خون تقریباً در 30 درصد از بیماران مبتلا به فشار خون بالا رخ می دهد. آنها در زنانی که یائسگی را تجربه می کنند، شایع ترند. اغلب، یک بحران فشار خون بالا روند ضایعات آترواسکلروتیک آئورت و شاخه های آن، بیماری های کلیوی (گلومرولونفریت، پیلونفریت، نفروپتوز)، نفروپاتی دیابتی، پری آرتریت ندوزا، لوپوس اریتماتوی سیستمیک، نفروپاتی بارداری را پیچیده می کند. دوره بحرانی فشار خون شریانی را می توان با فئوکروموسیتوم، بیماری Itsenko-Cushing و هیپرآلدوسترونیسم اولیه مشاهده کرد. یک علت نسبتاً رایج بحران فشار خون، به اصطلاح "سندرم ترک" است - قطع سریع مصرف داروهای ضد فشار خون.
در صورت وجود شرایط فوق، ایجاد یک بحران فشار خون بالا می تواند توسط برانگیختگی عاطفی، عوامل هواشناسی، هیپوترمی، فعالیت بدنی، سوء مصرف الکل، مصرف بیش از حد نمک خوراکی، عدم تعادل الکترولیت (هیپوکالمی، هیپرناترمی) تحریک شود.
پاتوژنز
مکانیسم ایجاد بحران های فشار خون در شرایط مختلف پاتولوژیک یکسان نیست. اساس بحران فشار خون بالا در فشار خون بالا نقض کنترل عصبی-هومورال تغییرات در تون عروق و فعال شدن تأثیر سمپاتیک بر سیستم گردش خون است. افزایش شدید لحن شریانی به افزایش پاتولوژیک فشار خون کمک می کند، که استرس اضافی بر مکانیسم های تنظیم جریان خون محیطی ایجاد می کند.
بحران فشار خون بالا با فئوکروموسیتوم به دلیل افزایش سطح کاتکول آمین ها در خون ایجاد می شود. در گلومرولونفریت حاد، باید در مورد عوامل کلیوی (کاهش فیلتراسیون کلیه) و عوامل خارج کلیوی (هیپرولمی) صحبت کنیم که توسعه بحران را تعیین می کنند. در مورد هیپرآلدوسترونیسم اولیه، افزایش ترشح آلدوسترون با توزیع مجدد الکترولیت ها در بدن همراه است: افزایش دفع پتاسیم در ادرار و هیپرناترمی، که در نهایت منجر به افزایش مقاومت عروق محیطی و غیره می شود.
بنابراین، با وجود دلایل مختلف، نقاط مشترک در مکانیسم ایجاد انواع مختلف بحران های فشار خون بالا فشار خون شریانی و اختلال در تنظیم تون عروقی است.
طبقه بندی
بحران های فشار خون بر اساس چندین اصل طبقه بندی می شوند. با در نظر گرفتن مکانیسمهای افزایش فشار خون، انواع بحران فشار خون هیپرکینتیک، هیپوکینتیک و یوکینتیک تشخیص داده میشوند. بحران های هیپرکینتیک با افزایش برون ده قلبی با تون عروق محیطی طبیعی یا کاهش یافته مشخص می شود - در این مورد، افزایش فشار سیستولیک رخ می دهد. مکانیسم ایجاد بحران هیپوکینتیک با کاهش برون ده قلبی و افزایش شدید مقاومت عروق محیطی همراه است که منجر به افزایش غالب فشار دیاستولیک می شود. بحران های پرفشاری خون یوکنتیک با برون ده قلبی طبیعی و افزایش تون عروق محیطی ایجاد می شود که مستلزم جهش شدید در فشار سیستولیک و دیاستولیک است.
بر اساس برگشت پذیری علائم، یک نسخه بدون عارضه و یک نسخه پیچیده از بحران فشار خون بالا متمایز می شود. مورد دوم در مواردی گفته می شود که بحران فشار خون همراه با آسیب به اندام های هدف باشد و علت سکته هموراژیک یا ایسکمیک، انسفالوپاتی، ادم مغزی، سندرم حاد کرونری، نارسایی قلبی، تشریح آنوریسم آئورت، انفارکتوس حاد میوکارد، اکلامپسی، رتینوپاتی، هماچوری، و غیره. بسته به محل عوارضی که در پس زمینه یک بحران فشار خون بالا ایجاد شده است، دومی به قلبی، مغزی، چشمی، کلیوی و عروقی تقسیم می شود.
با در نظر گرفتن سندرم بالینی غالب، اشکال عصبی- رویشی، ادماتوز و تشنجی بحران های فشار خون بالا مشخص می شود.
علائم بحران فشار خون بالا
بحران فشار خون با غلبه سندرم عصبی- رویشی با ترشح شدید و قابل توجه آدرنالین همراه است و معمولاً در نتیجه یک موقعیت استرس زا ایجاد می شود. بحران عصبی رویشی با رفتار هیجانی، بی قرار و عصبی بیماران مشخص می شود. افزایش تعریق، برافروختگی پوست صورت و گردن، خشکی دهان و لرزش دست مشاهده می شود. سیر این شکل از بحران فشار خون با علائم مغزی واضح همراه است: سردردهای شدید (گسترش یا موضعی در ناحیه پس سری یا زمانی)، احساس سر و صدا در سر، سرگیجه، تهوع و استفراغ، تاری دید ("حجاب" "سوسو زدن مگس ها" جلوی چشم). در شکل نوروژتاتیو بحران فشار خون، تاکی کاردی، افزایش غالب فشار خون سیستولیک و افزایش فشار نبض تشخیص داده می شود. در طول دوره رفع بحران فشار خون، تکرر ادرار مشاهده می شود که در طی آن حجم بیشتری از ادرار با رنگ روشن آزاد می شود. طول مدت بحران فشار خون بالا از 1 تا 5 ساعت متغیر است. معمولاً هیچ تهدیدی برای زندگی بیمار وجود ندارد.
شکل ادماتوز یا آب نمک بحران فشار خون بالا در زنان دارای اضافه وزن شایع تر است. این بحران بر اساس عدم تعادل سیستم رنین-آنژیوتانسین-آلدوسترون است که جریان خون سیستمیک و کلیوی، ثبات حجم خون و متابولیسم آب-نمک را تنظیم می کند. بیماران مبتلا به شکل ادماتوز بحران فشار خون، افسرده، بی تفاوت، خواب آلود و در محیط و زمان مناسب نیستند. در طول معاینه خارجی، توجه به رنگ پریدگی پوست، پف صورت، تورم پلک ها و انگشتان جلب می شود. به طور معمول، یک بحران فشار خون بالا با کاهش ادرار، ضعف عضلانی و وقفه در عملکرد قلب (اکستراسیستول) همراه است. در شکل ادماتوز بحران فشار خون، افزایش یکنواخت فشار سیستولیک و دیاستولیک یا کاهش فشار نبض به دلیل افزایش زیاد فشار دیاستولیک وجود دارد. بحران فشار خون آب و نمک می تواند از چند ساعت تا یک روز طول بکشد و همچنین سیر نسبتا مطلوبی دارد.
اشکال عصبی- رویشی و ادماتوز بحران فشار خون بالا گاهی اوقات با بی حسی، احساس سوزش و سفت شدن پوست، کاهش حساسیت لمسی و درد همراه است. در موارد شدید - همی پارزی گذرا، دوبینی، آموروزیس.
شدیدترین دوره مشخصه شکل تشنجی بحران فشار خون بالا (انسفالوپاتی فشار خون حاد) است که زمانی ایجاد می شود که تنظیم لحن شریان های مغزی در پاسخ به افزایش شدید فشار خون سیستمیک مختل شود. ادم مغزی حاصل می تواند تا 2-3 روز ادامه داشته باشد. در اوج بحران فشار خون، بیماران دچار تشنجات کلونیک و تونیک و از دست دادن هوشیاری می شوند. برای مدتی پس از پایان حمله، بیماران ممکن است بیهوش یا سرگردان بمانند. فراموشی و آموروز گذرا ادامه دارد. شکل تشنجی بحران فشار خون می تواند با خونریزی زیر عنکبوتیه یا داخل مغزی، فلج، کما و مرگ پیچیده شود.
تشخیص بحران فشار خون بالا
هنگامی که فشار خون بالاتر از مقادیر قابل تحمل فردی، رشد نسبتاً ناگهانی و وجود علائم ماهیتی قلبی، مغزی و رویشی است، باید به بحران فشار خون بالا فکر کرد. معاینه عینی ممکن است تاکی کاردی یا برادی کاردی، اختلالات ریتم (معمولاً اکستراسیستول)، گسترش ضربی مرزهای تیرگی نسبی قلب به سمت چپ، پدیده های شنوایی (ریتم گالوپ، لهجه یا شکافتن صدای دوم بر روی آئورت، رال های مرطوب را نشان دهد. در ریه ها، تنفس سخت و غیره).
فشار خون می تواند به درجات مختلف افزایش یابد؛ به عنوان یک قاعده، در طول بحران فشار خون بالای 170/110-220/120 میلی متر جیوه است. هنر فشار خون هر 15 دقیقه یکبار اندازهگیری میشود: ابتدا روی هر دو بازو، سپس روی بازو که بالاتر است. هنگام ثبت ECG، وجود اختلال در ریتم و هدایت قلب، هیپرتروفی بطن چپ و تغییرات کانونی ارزیابی می شود.
برای انجام تشخیص افتراقی و ارزیابی شدت بحران فشار خون، متخصصان ممکن است در معاینه بیمار شرکت کنند: متخصص قلب، چشم پزشک، متخصص مغز و اعصاب. دامنه و امکان سنجی مطالعات تشخیصی اضافی (EchoCG، REG، EEG، نظارت 24 ساعته فشار خون) به صورت جداگانه تعیین می شود.
درمان بحران فشار خون بالا
بحران های پرفشاری خون با انواع مختلف و پیدایش نیاز به تاکتیک های درمانی متفاوت دارد. نشانه های بستری شدن در بیمارستان شامل بحران های فشار خون بالا، بحران های مکرر و نیاز به تحقیقات اضافی با هدف روشن شدن ماهیت فشار خون شریانی است.
در صورت افزایش شدید فشار خون، استراحت کامل، استراحت در بستر و رژیم غذایی خاص برای بیمار فراهم می شود. جایگاه اصلی در توقف بحران فشار خون بالا به درمان دارویی اورژانسی با هدف کاهش فشار خون، تثبیت سیستم عروقی و محافظت از اندام های هدف تعلق دارد.
برای کاهش فشار خون در طول بحران فشار خون بدون عارضه، مسدود کننده های کانال کلسیم (نیفدیپین)، گشادکننده عروق (نیتروپروساید سدیم، دیازوکسید)، مهارکننده های ACE (کاپتوپریل، انالاپریل)، مسدود کننده های β (لابتالول)، آگونیست های گیرنده ایمیدازولین (کلونیدین) گروه های دیگر از داروها استفاده می شود. اطمینان از کاهش آرام و تدریجی فشار خون بسیار مهم است: تقریباً 20-25٪ مقادیر اولیه در طول ساعت اول، در 2-6 ساعت بعدی - به 160/100 میلی متر جیوه. هنر در غیر این صورت، با کاهش بیش از حد سریع، ایجاد حوادث حاد عروقی می تواند تحریک شود.
درمان علامتی بحران فشار خون شامل اکسیژن درمانی، تجویز گلیکوزیدهای قلبی، دیورتیک ها، ضد آنژینال، ضد آریتمی، ضد استفراغ، آرام بخش ها، مسکن ها و داروهای ضد تشنج است. توصیه می شود جلسات هیرودتراپی و روش های حواس پرتی (حمام پا داغ، پدهای گرم کننده روی پاها، گچ خردل) انجام شود.
پیامدهای احتمالی درمان بحران فشار خون عبارتند از:
- بهبود وضعیت (70٪) - با کاهش فشار خون 15-30٪ از سطح بحرانی مشخص می شود. کاهش شدت تظاهرات بالینی. نیازی به بستری شدن نیست؛ انتخاب درمان ضد فشار خون کافی به صورت سرپایی مورد نیاز است.
- پیشرفت بحران فشار خون بالا (15٪) - با افزایش علائم و اضافه شدن عوارض آشکار می شود. نیاز به بستری شدن در بیمارستان دارد.
- عدم تأثیر درمان - پویایی کاهش سطح فشار خون وجود ندارد، تظاهرات بالینی افزایش نمی یابد، اما متوقف نمی شود. تغییر در دارو یا بستری شدن در بیمارستان ضروری است.
- عوارض ماهیت یاتروژنیک (10-20٪) - با کاهش شدید یا بیش از حد فشار خون (افت فشار خون، فروپاشی)، عوارض جانبی داروها (برونکواسپاسم، برادی کاردی و غیره) رخ می دهد. بستری شدن در بیمارستان به منظور مشاهده پویا یا مراقبت های ویژه نشان داده می شود.
پیش آگهی و پیشگیری
اگر مراقبت های پزشکی به موقع و کافی ارائه شود، پیش آگهی بحران فشار خون بالا مشروط مطلوب است. موارد مرگ با عوارض ناشی از افزایش شدید فشار خون (سکته مغزی، ادم ریوی، نارسایی قلبی، انفارکتوس میوکارد و غیره) همراه است.
برای جلوگیری از بحران های فشار خون، باید به درمان های ضد فشار خون توصیه شده پایبند بود، فشار خون را به طور منظم کنترل کرد، میزان نمک و غذاهای چرب مصرفی را محدود کرد، وزن بدن را کنترل کرد، از نوشیدن الکل و سیگار خودداری کرد، از موقعیت های استرس زا دوری کرد و فعالیت بدنی را افزایش داد.
در صورت فشار خون شریانی علامت دار، مشاوره با متخصصان متخصص - متخصص مغز و اعصاب،
بحران فشار خون بالایک وضعیت جدی است که با افزایش شدید تعداد مشخص می شود فشار خون، که با تظاهرات بالینی واضح و همچنین خطر عوارض همراه است. این وضعیت یک اورژانس است و نیاز به مراقبت فوری پزشکی دارد.
حقایق جالب
- مدت زمان بحران فشار خون می تواند از چند ساعت تا چند روز متغیر باشد.
- در بین جمعیت، شیوع این بیماری در مردان 39.2 درصد و در زنان 41.1 درصد است.
- پس از ایجاد، بحران فشار خون عود می کند ( تکرار);
- به دلیل کمبود داروهای ضد فشار خون تا اواسط قرن بیستم، امید به زندگی پس از ایجاد بحران فشار خون بالا دو سال بود.
- علت بحران فشار خون در تقریبا 60 درصد موارد فشار خون شریانی تنظیم نشده است.
آناتومی عروق خونی و ساختار سیستم قلبی عروقی

سیستم قلبی عروقی همراه با سیستم خونساز به منظور ایجاد شرایط مطلوب برای وضعیت عملکرد سایر اندام ها و سیستم ها، جریان خون حاوی اکسیژن و مواد مغذی را برای سایر اندام های بدن فراهم می کند.
سیستم قلبی عروقی شامل:
- قلب (به لطف انقباضات ریتمیک، جریان خون مداوم در داخل رگ های خونی را تضمین می کند);
- رگ های خونی (تشکیلات لوله ای الاستیک که از طریق آنها خون در گردش است).
انواع زیر از رگ های خونی متمایز می شوند:
- شریان ها (خون را از قلب حمل می کند، از طریق شریان ها خون اکسیژن دار به اندام ها و بافت ها جریان می یابد);
- رگها (خون را از اندام ها و بافت ها به قلب منتقل کنید، دی اکسید کربن را حذف کنید);
- مویرگ ها (ریز عروق).
خون با نیروی قلب منقبض ریتمیک در رگ ها حرکت می کند.
تنظیم فشار خون یک فرآیند پیچیده و چند جزئی است. سیستم عروقی تامین کافی خون شریانی را به تمام اندام ها و بافت ها، صرف نظر از نیاز آنها، تضمین می کند.
فشار خون توسط موارد زیر تعیین می شود:
- افزایش برون ده قلبی و افزایش حجم خون در گردش ( به عنوان مثال، هنگام مصرف مقادیر زیاد نمک خوراکی);
- افزایش تون عروقی ( به عنوان مثال، با استرس روانی-عاطفی) که با ترشح آدرنالین و نوراپی نفرین مشخص می شود که باعث اسپاسم عروق خونی می شود.
دلایلی که باعث انبساط و انقباض عروق خونی می شود:
گیرنده های واقع در دیواره رگ های خونی و در پوشش عضلانی قلب حتی به تغییرات جزئی در متابولیسم بافت پاسخ می دهند. اگر بافت ها به اندازه کافی مواد مغذی را تامین نکنند، گیرنده ها به سرعت اطلاعات را به قشر مغز منتقل می کنند. علاوه بر این، تکانه های مربوطه از سیستم عصبی مرکزی فرستاده می شود که باعث اتساع عروق می شود که عملکرد قلب را افزایش می دهد.
فیبرهای عضلانی عروق به مقدار خونی که وارد رگ می شود واکنش نشان می دهند.
اگر مقدار آن زیاد باشد، رگ منبسط می شود و از آنجایی که دیواره رگ ها به خوبی کشیده نمی شوند، فشار خون روی آنها افزایش می یابد. باریک شدن یا گشاد شدن رگ های خونی تا حد زیادی به مواد معدنی ورودی به آنها بستگی دارد - پتاسیم، منیزیم و کلسیم. به عنوان مثال، کمبود پتاسیم می تواند باعث فشار خون بالا شود. همانطور که مقدار زیادی کلسیم در خون می تواند باعث گشاد شدن دیواره رگ ها و در نتیجه افزایش فشار شود.

تغییرات پاتولوژیک زیر مشخص می شود که در آنها یک بحران فشار خون بالا ممکن است ایجاد شود:
- بیماری های سیستم عصبی مرکزی ( مثلا سکته مغزی) یا آسیب مغزی تروماتیک؛
- بیماری های کلیوی ( به عنوان مثال، پیلونفریت مزمن و گلومرولونفریت، سنگ کلیه، نارسایی مزمن کلیه);
- بیماری های غدد درون ریز ( به عنوان مثال دیابت شیرین، پرکاری تیروئید);
- اختلالات هورمونی
در صورت وجود عوارض فوق، عوامل زیر می توانند باعث ایجاد بحران فشار خون شوند:
- فشار؛
- مصرف بیش از حد نمک خوراکی؛
- مسمومیت با الکل؛
- تغییرات آب و هوایی ( به عنوان مثال، تغییر منطقه زمانی، تغییر آب و هوا);
- فعالیت بدنی بیش از حد؛
- امتناع ناگهانی از مصرف داروها ( به ویژه از داروهای ضد فشار خون).
مکانیسم ایجاد بحران فشار خون بالا به دلیل اختلالات زیر است:
- افزایش برون ده قلبی به دلیل افزایش حجم خون در گردش؛
- افزایش مقاومت کلی محیطی به دلیل افزایش تون شریانی.
ایجاد بحران فشار خون بالا، و همچنین بیماری های عروقی به طور کلی، اغلب با کمبود پپتیدها همراه است - پروتئین های ویژه ای که از سلول ها در برابر عوامل آسیب رسان محافظت می کنند. این نظریه اساس ایجاد سیتامین توسط دانشمندان داخلی را تشکیل داد - گروه جدیدی از مواد دارویی که فرآیندهای درون سلولی را تنظیم می کند و عملکرد طبیعی اندام ها و بافت ها را تضمین می کند. مجموعه خاصی از پپتیدها برای هر اندام مناسب است. واسالامین برای پیشگیری و درمان بیماری های عروقی از جمله فشار خون شریانی استفاده می شود.
:

علائم و نشانه های بحران فشار خون بالا

علامت اصلی بحران فشار خون بالا افزایش قابل توجه فشار خون است. بالای 140 در 90 میلی متر جیوه هنر)
طبقه بندی بحران های فشار خون:- بحران فشار خون نوع اولناشی از ترشح آدرنالین در خون است و مشخصه مراحل اولیه فشار خون شریانی است. فشار خون در این مورد به دلیل فشار سیستولیک افزایش می یابد.
- بحران فشار خون نوع دومناشی از ترشح نوراپی نفرین در خون. این نوع بحران با توسعه و سیر طولانی مشخص می شود. فشار خون در این حالت به دلیل افزایش فشار سیستولیک و دیاستولیک افزایش می یابد.
آدرنالین و نوراپی نفرین هورمون های مدولا هستند. ترشح این هورمون ها در خون باعث باریک شدن رگ های خونی می شود که منجر به افزایش ضربان قلب و افزایش فشار خون می شود.
در بحران فشار خون نوع 1، علائم زیر ممکن است مشاهده شود:
- پوست پرخون ( برافروخته شدقرمزی گونه ها، برق زدن در چشم ها؛
- تپش قلب؛
- لرزش در بدن؛
- سردرد و سرگیجه؛
طول مدت این علائم می تواند از چند دقیقه تا چند ساعت متغیر باشد.
همچنین، با بحران فشار خون نوع اول، پدیده های زیر قابل مشاهده است:
- سردرد شدید و شدید، که اغلب در ناحیه اکسیپیتال و آهیانه موضعی است.
- یا، تسکین نیاورد.
- درد در ناحیه قلب با ماهیت خنجری بدون تابش ( بدون انتشار درد);
- سوسو زدن لکه های جلوی چشم و همچنین تاری دید؛
چنین بحران های فشار خون از چند ساعت تا چند روز طول می کشد و می تواند عوارض جدی ایجاد کند.
تشخیص بحران فشار خون بالا
اندازه گیری فشار خون روش اصلی تشخیصی برای بحران فشار خون است.
فشار خون فشار خون در شریان های بزرگ یک فرد است.
دو شاخص فشار خون وجود دارد:
- سیستولیک ( بالا) میزان فشار خون در لحظه حداکثر انقباض قلب است.
- دیاستولیک ( پایین تر) میزان فشار خون در لحظه حداکثر آرامش قلب است.
در حال حاضر تعداد زیادی دستگاه وجود دارد ( تونومترها) برای اندازه گیری فشار خون.
تونومترها در انواع زیر وجود دارند:
- تونومتر جیوه ای (یکی از دقیق ترین دستگاه ها برای اندازه گیری فشار خون است، اما به دلیل سمی بودن جیوه، این تونومترها در حال حاضر عملاً مورد استفاده قرار نمی گیرند.);
- تونومتر مکانیکی (دستگاه استاندارد اندازه گیری فشار خون);
- فشارسنج اتوماتیک (به طور خودکار هوا را پمپ می کند، نتیجه روی صفحه نمایش نشان داده می شود);
- فشارسنج نیمه اتوماتیک (شامل یک لامپ برای باد کردن هوا، یک کاف و یک نمایشگر که نتیجه اندازه گیری را نشان می دهد).
تونومتر مکانیکی شامل:
- سرآستین ( روی قسمت شانه بازو اعمال می شود);
- گلابی ( به لطف لامپ، هوا به داخل کاف پمپ می شود);
- فشار سنج ( فشار هوای تحت فشار در کاف را تعیین می کند);
- فونندوسکوپ ( زنگ ها شنیده می شود).
قوانین زیر برای استفاده از تونومتر مکانیکی وجود دارد:
- بهتر است فشار خون نیم ساعت قبل از غذا یا یک ساعت و نیم بعد از غذا اندازه گیری شود و 30 تا 40 دقیقه قبل از اندازه گیری از مصرف سیگار و فعالیت بدنی خودداری شود.
- قبل از اندازه گیری فشار خون، باید 10 تا 15 دقیقه در حالت آرام بنشینید.
- دست خود را روی میز قرار دهید تا کاف روی دست شما در سطح قلب شما باشد.
- توصیه می شود کاف را روی بازوی غیرفعال قرار دهید ( به عنوان مثال، اگر بیمار راست دست باشد، کاف روی بازوی چپ اعمال می شود);
- کاف در ناحیه شانه اعمال می شود ( دو سانتی متر بالاتر از خم آرنج) قبلاً از لباس آزاد شده بود.
- لازم است کاف را سفت کنید تا پس از اعمال آن، انگشت اشاره بین دست و کاف عبور کند.
- لازم است یک فونندوسکوپ قرار داده و پایه آن را روی حفره اولنار وصل کرده و ثابت کنید.
- سپس باید یک گلابی بگیرید، دریچه را محکم کنید و شروع به پمپاژ هوا کنید.
- پس از تزریق، لازم است شروع به تخلیه آهسته هوا، باز کردن دریچه و در عین حال ضبط صداهای شنیداری شود.
- اولین ضربانی که شنیده می شود فشار سیستولیک و آخرین ضربانی که شنیده می شود فشار دیاستولیک است.
ارزیابی نتایج فشار خون(جهنم):
- اعداد طبیعی فشار خون 110 تا 139 در نظر گرفته می شوند. فشار خون سیستولیک)/70 – 89 (فشار خون دیاستولیک) میلی متر جیوه هنر ( میلی متر جیوه);
- فشار خون بالا طبیعی 140/90 در نظر گرفته می شود.
فشار خون شریانی افزایش اعداد فشار خون بالاتر از حد طبیعی است. سه مرحله فشار خون شریانی وجود دارد ( AG).
| مراحل ( AG) | فشار خون سیستولیک | فشار خون دیاستولیک |
| مرحله اول | 140 – 159 | 90 – 99 |
| مرحله دوم | 160 – 179 | 100 – 110 |
| مرحله سوم | 180 به بالا | 110 و بالاتر |
در طول یک بحران فشار خون، ممکن است شاخص های فشار خون زیر مشاهده شود:
- 170 - 220/110 - 140 میلی متر جیوه. هنر.
- 220 - 280/120 - 140 میلی متر جیوه. هنر
درمان بحران فشار خون بالا
برای کمک به بیمار در طول بحران فشار خون، توصیه های زیر باید رعایت شود:
- فوراً با آمبولانس تماس بگیرید؛
- بسیار مهم است که بیمار را آرام کنید و به او کمک کنید تا حالت نیمه دراز بکشد.
- سر بیمار باید کمی به عقب خم شود ( برای تخلیه خون از سر);
- لازم است قفسه سینه بیمار از لباس فشاری آزاد شود.
- توصیه می شود که سرد را به پشت سر بمالید.
- توصیه نمی شود به بیمار چیزی بنوشد، زیرا آب می تواند باعث ایجاد رفلکس گگ شود که باعث افزایش فشار خون می شود.
- به بیمار دارویی بدهید که فشار خون را کاهش می دهد.
| گروهی از داروها | نام دارو | اثر دارو | کاربرد |
| مهارکننده های ACE ( آنزیم مبدل آنژیوتانسین) | کاپتوپریل | سطح فشار خون را تنظیم می کند مقاومت عروقی در برابر جریان خون را کاهش می دهد به گسترش لومن رگ های خونی کمک می کند | 25 تا 50 میلی گرم زیر زبانی |
| مسدود کننده کانال کلسیم | کورینفر | (فشار خون را کاهش می دهد) | یک یا دو قرص ( 10-20 میلی گرم) زیر زبان (اثر درمانی در عرض پنج تا پانزده دقیقه رخ می دهد) |
| آگونیست های آلفا آدرنرژیک | کلونیدین | اثر کاهش فشار خون دارد ضربان قلب و برون ده قلبی را کاهش می دهد اثر آرام بخش دارد | یک یا دو قرص ( 0.3 میلی گرم) زیر زبان در فواصل پنج دقیقه |
| نیترات ها و عوامل مشابه نیترات | نیتروگلیسیرین | اثر گشاد کننده عروق دارد متابولیسم را بهبود می بخشد | یک یا دو قرص ( 0.5 - 1 گرم) زیر زبان در فواصل پنج دقیقه (اثر درمانی پس از دو تا سه دقیقه رخ می دهد) |
خطر یک بحران پیچیده فشار خون این است که این تظاهرات به آسیب به برخی از اندام ها و سیستم ها کمک می کند، به عنوان یک قاعده، اینها اختلالات سیستم عصبی مرکزی هستند ( سیستم عصبی مرکزی)، کلیه ها، قلب و عروق بزرگ.
بحران فشار خون می تواند عوارض زیر را ایجاد کند:
- مزمن؛
- مزمن؛
- سکته های هموراژیک یا ایسکمیک؛
- ترومبوآمبولی شریان های ریوی.
در صورت بروز بحران پرفشاری خون پیچیده، بیمار نیاز فوری به بستری شدن دارد.
در یک بحران فشار خون بدون عارضه، هیچ آسیبی به اندام های هدف وارد نمی شود. در این مورد، مراقبت های پزشکی اورژانسی نیز ضروری است، اما بستری شدن بیمار، به عنوان یک قاعده، لازم نیست.
توجه داشته باشید:تظاهرات بحران فشار خون، در صورت عدم ارائه به موقع ( در 24 ساعت) مراقبت های پزشکی، می تواند کشنده باشد.
در صورت بروز بحران پرفشاری خون پیچیده، بیمار در بخش قلب و عروق یا در بخش درمان عمومی بستری می شود.
در صورت بستری شدن در بیمارستان، ممکن است روشهای تشخیص آزمایشگاهی و ابزاری زیر برای بیمار تجویز شود:
- پایش فشار خون هولتر؛
- الکتروکاردیوگرافی؛
- اکوکاردیوگرافی؛
- سونوگرافی ( سونوگرافی) کلیه ها؛
شیمی خون
- افزایش سطح؛
- افزایش سطح تری گلیسیرید؛
- افزایش سطح؛
- افزایش سطح؛
- افزایش سطح گلوکز و غیره
تجزیه و تحلیل کلی ادرار
در صورت بحران فشار خون بالا، شاخص های زیر ممکن است در نتایج این تجزیه و تحلیل یافت شود:
- پروتئینوری ( تشخیص پروتئین در ادرار);
- هیپو ایزوتنوری ( وزن مخصوص ادرار پایین).
پایش فشار خون هولتر
یک سنسور قابل حمل به بیمار متصل است که از آن الکترودها و یک کاف بیرون میآیند. این روش تحقیق برای اندازه گیری و ثبت روزانه فشار خون در نظر گرفته شده است.
الکتروکاردیوگرافی
این یک روش تحقیق کاربردی است که به شما امکان می دهد تحریک پذیری، انقباض و هدایت چرخه قلبی را ارزیابی کنید.
اکوکاردیوگرافی
یک روش آموزنده که به شما امکان می دهد دستگاه دریچه، ضخامت میوکارد و همچنین جریان خون در اتاق های قلب و عروق بزرگ را ارزیابی کنید.
سونوگرافی کلیه
سیستم ادراری با استفاده از سونوگرافی بررسی می شود.
همچنین ممکن است لازم باشد با متخصصان زیر مشورت کنید:
- متخصص قلب و عروق؛
- متخصص مغز و اعصاب;
- چشم پزشک.
در صورت بستری شدن در بیمارستان، برای بیمار دارو تجویز می شود.
| گروهی از داروها | نام دارو | اثر دارو | کاربرد |
| آرام بخش و گشادکننده عروق | سولفات منیزیم ( MgSO4) | فشار خون بالا را کاهش می دهد عضلات صاف را آرام می کند دیورز را افزایش می دهد | 10 میلی لیتر محلول MgSO4 25 درصد در سالین حل می شود و به صورت داخل وریدی تجویز می شود. توجه داشته باشید:دارو بسیار آهسته تجویز می شود، زیرا تجویز سریع دارو می تواند باعث فروپاشی شود ( کاهش شدید فشار خون) |
| دیورتیک ها | فوروزماید | اثر کاهش فشار خون دارد دفع سدیم را افزایش می دهد ( Na) و کلر ( Cl) | 20-40 میلی گرم به صورت داخل وریدی یا عضلانی تجویز می شود |
| نورولپتیک ها (اثر مهاری بر روی سیستم عصبی مرکزی دارند) | آمینازین | باعث کاهش شدید فشار خون می شود | 2 میلی لیتر از دارو به صورت عضلانی تجویز می شود توجه داشته باشید:این دارو به آرامی تحت کنترل فشار خون تجویز می شود |
| مسدود کننده های عقده ای | بنزوهگزونیوم | کمک به مدیریت افت فشار خون ( کاهش فشار خون کنترل شده مصنوعی) | 0.5 میلی لیتر از دارو با 20 میلی لیتر سالین رقیق شده و سپس به صورت داخل وریدی تجویز می شود. توجه داشته باشید:دارو به آرامی تجویز می شود و فشار خون بیمار همزمان اندازه گیری می شود |
| ارفوناد | به گسترش لومن رگ های خونی کمک می کند اثر کاهش فشار خون دارد |
||
| آرام بخش ها | دیازپام | باعث گشاد شدن عروق کرونر می شود به کاهش فشار خون کمک می کند | 10-20 میلی گرم از دارو به صورت داخل وریدی و به آرامی تجویز می شود |
بیمار پس از تثبیت فشار خون مرخص می شود.
پیشگیری از بحران فشار خون بالا
پیشگیری از بحران فشار خون به شرح زیر است:
- محرومیت از کار مرتبط با اضافه بار عصبی؛
- سخت شدن و ژیمناستیک؛
- ترک سیگار و نوشیدن مشروبات الکلی ( باعث اسپاسم عروق می شود);
- مصرف منظم داروهای تجویز شده توسط پزشک؛
- خود پایش منظم فشار خون ( ثبت نتایج در دفترچه یادداشت);
- مشاوره دوره ای ( نیمه سالانه) از متخصص قلب
همچنین توصیه میشود که بیمار دفترچهای داشته باشد که پس از اندازهگیری فشار خون، غذای مصرفی، روزانه اطلاعات در آن وارد شود. به نظارت بر انطباق کمک می کند) و همچنین داروهای مورد استفاده. این اطلاعات می تواند تا حد زیادی به پزشک معالج کمک کند تا پویایی بیماری را نظارت کند و همچنین در صورت ناکافی بودن درمان دارویی تجویز شده را تنظیم کند.
رژیم غذایی
رژیم غذایی در پیشگیری از بحران فشار خون از اهمیت بالایی برخوردار است. در بیشتر موارد برای بیماری های قلبی عروقی رژیم شماره 10 نشان داده شده است. این رژیم با حذف غذاهایی که باعث افزایش تون عروق و همچنین تحریک سیستم عصبی می شوند از رژیم غذایی مشخص می شود.
ارزش انرژی کل مواد غذایی مصرفی در روز باید از 2600 تا 2800 کیلو کالری باشد. در طول روز توصیه می شود غذا را در پنج تا شش وعده غذایی تقسیم کنید که آخرین آن دو تا سه ساعت قبل از خواب باشد. پخت و پز باید به صورت آب پز یا خورش انجام شود و همچنین می توان غذا را بخار پز کرد.
در طول رژیم غذایی، باید به توصیه های زیر پایبند باشید:
- غذاهای سرخ شده و تند را حذف کنید؛
- نوشیدن قهوه، چای، و نوشیدنی های الکلی قوی را متوقف کنید ( همه اینها باعث تحریک سیستم عصبی می شود که منجر به افزایش فشار خون می شود);
- مصرف نمک خوراکی را به سه تا پنج گرم در روز محدود کنید. حاوی سدیم است، مایعات را در بدن حفظ می کند که باعث افزایش فشار خون می شود);
- اگر چاق هستید، باید مصرف غذاهای پرکالری خود را کاهش دهید.
- مصرف آب را به یک لیتر در روز محدود کنید.
- گوشت های چرب را حذف کنید ( گوشت خوک، برهماهی، و همچنین گوشت دودی؛
- مصرف تخم مرغ خود را به یک یا دو عدد در روز محدود کنید.
- شکلات، کیک، نان تازه و شیرینی را حذف کنید.
- عناصر ریز پتاسیم، منیزیم و کلسیم، زیرا پتاسیم بر دفع سدیم و آب از بدن تأثیر می گذارد و منیزیم دارای اثر گشادکننده عروق است.
- ویتامین های A، C، E، P و گروه B به بازیابی یکپارچگی دیواره داخلی رگ های خونی کمک می کند. اندوتلیوم، قابلیت ارتجاعی را بازیابی می کند و همچنین رگ های خونی را تقویت می کند.
عوامل زیر می توانند بحران فشار خون را تحریک کنند:
- استرس روانی-عاطفی مزمن و حاد؛
- عدم تحرک بدنی ( سبک زندگی منفعل);
- عدم رعایت رژیم غذایی تجویز شده ( افزایش مصرف نمک سفره، قهوه، شیرینی);
- بیماری های غدد درون ریز ( به عنوان مثال دیابت شیرین، پرکاری تیروئید);
- سیگار کشیدن و نوشیدن الکل؛
- چاقی؛
- امتناع از مصرف داروهای کاهش دهنده فشار خون
