Aerul eliberat în timpul eructației iese din stomac, care conține aproximativ 1,5 litri din acesta. Acest lucru vă permite să mențineți un anumit nivel de presiune într-un izolat Mediul extern organ Excesul de aer părăsește intestinul, este absorbit de membrana mucoasă, dar cel mai adesea ajunge în esofag și de acolo în gură. Toate acestea se întâmplă din când în când și sunt considerate norma. Este cu totul altceva dacă asta se întâmplă zi de zi. În astfel de cazuri, doar un specialist poate afla motivele eructaţie constantă aer și propune o soluție la problemă.
Etiologia problemei

Puteți înțelege motivele pentru eructarea regulată a aerului la adulți luând în considerare principiul prin care sistemul digestiv funcționează de fapt. Deplasându-se de-a lungul esofagului, alimentele ajung în stomac. Dacă există mult și ocupă întregul volum al stomacului, atunci aerul pur și simplu nu are încotro și iese stomac plin prin gură sub formă de eructare. Acest proces- evidenta motilitatii normale a canalului digestiv.
Prin urmare, nu există o patologie în faptul că după prânz copios Aerul este eliberat din gură și este inodor.
- Eructația poate fi declanșată de efort fizic, însoțit de o deplasare bruscă a alimentelor în interiorul stomacului, datorită căreia o parte din aer scapă în mediul extern.
- Cauza fenomenului poate fi și îmbrăcămintea strâmtă și curelele strâmte. Acest lucru previne extinderea stomacului în timpul meselor și forțează aerul să scape pentru a face loc conținutului său. Fenomenul este frecvent la persoanele obeze și apare la câteva minute după masă.
- Eructațiile frecvente apar în timpul sarcinii, în special în al treilea trimestru. Afecțiunea nu este patologică și se explică prin faptul că uterul mărit începe să exercite presiune asupra stomacului și deplasează aerul din acesta.
- Uneori, eructarea aerului din stomac poate fi cauzată de obiceiuri proaste nutriție sau dietă necorespunzătoare. Mâncarea alimentelor din mers fără a le mesteca bine, vorbirea în timp ce mănânci provoacă aerofagie, adică înghițirea aerului. Acest lucru se întâmplă și după inhalații frecvente, respirație adâncă, fumatul, guma de mestecat, purtarea protezelor dentare incomode. Aceasta crește volumul de aer din lumenul stomacului și returnează excesul acestuia înapoi în mediul extern.
Cazurile de mai sus de eructat sunt rare. Dar cand eructarea frecventă Este important să aflați motivul, care poate fi dificil de făcut.
Alimentele ca o cauză a eructației în aer

Băuturile carbogazoase care conțin dioxid de carbon dizolvat au aceste proprietăți.
Eliminarea acestor alimente din alimentatie elimina simptomul neplacut.
Durerea în regiunea epigastrică și eructarea aerului sunt adesea simptome combinate.
În plus față de acestea, este posibil să fiți îngrijorat de:
- greaţă;
- arsuri la stomac;
- balonare.
Dacă ești chinuit de eructarea aerului, atunci acest lucru se poate datora:
- neoplasme maligne;
- GERD (boala de reflux gastroesofagian);
- slăbiciune a sfincterului situat la granița dintre stomac și duoden;
- hernie hiatală;
- colecistită;
- duodenită și gastroduodenită;
- pancreatită;
- ulcer peptic;
- gastrită atrofică sau neatrofică.
Despre gustul și mirosul de burps

Stinge prin suflare suc gastric provoacă gust acru în burps.
Acest lucru se întâmplă cu diagnostice:
- ulcer la stomac;
- boala de reflux.
Amărăciunea în eructație este cauzată de bilă, care, după cum știți, este produsă de cea mai mare glandă - ficatul. Prin canale speciale, bila ajunge în duoden. Eructația amară indică faptul că aerul emis a trecut din duoden prin stomac și a intrat în esofag.
Acest simptom însoțește următoarele boli:
- diskinezie;
- colecistită;
- pancreatită.
Cele mai neplăcute simptome includ eructația cu miros de ouă putrezite.
Acesta este mirosul de hidrogen sulfurat, un gaz produs de bacterii. Aceasta este o dovadă a acidității scăzute a sucului gastric, deoarece microorganismele nu sunt capabile să supraviețuiască în condiții concentrație mare caustic de acid clorhidric. Această împrejurare este însoțită de gastrită atrofică - o patologie în care mucoasa gastrică se degradează, ceea ce duce la scăderea numărului de glande care secretă suc gastric. Sclerodermia mucoasei esofagiene poate provoca, de asemenea, scăparea aerului.
Eructația constantă, mai ales care nu are legătură cu aportul alimentar, adică pe stomacul gol, este deja un motiv de îngrijorare. Mai ales dacă aerul miroase a ouă putrezite și conținutul aruncat este amar sau gust acru. Repetările regulate ale acestui fenomen sunt cel mai probabil dovezi dezvoltarea patologiei digestie.
BRGE
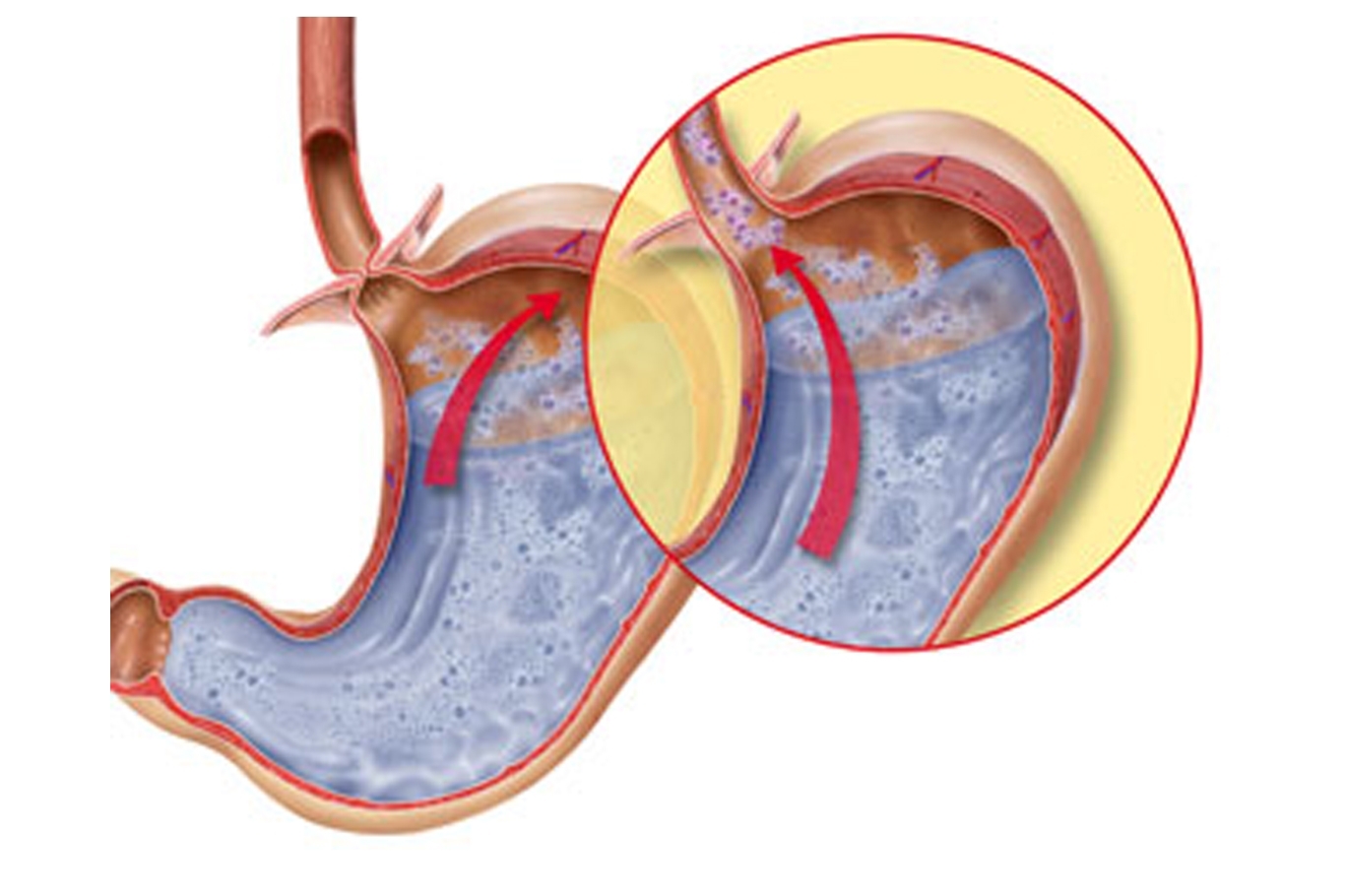
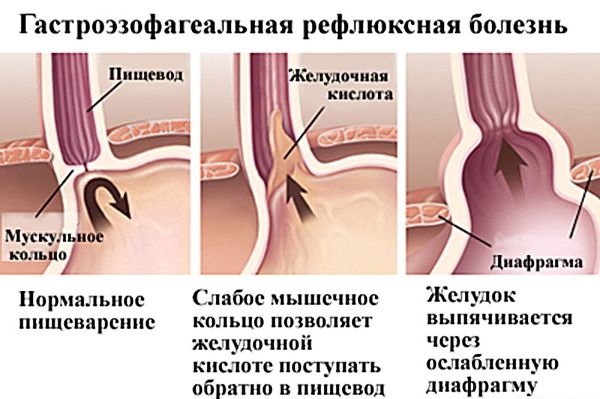
Boala de reflux gastroesofagian este cea mai frecventă cauză de regurgitare. Acest lucru este cauzat de închiderea incompletă a sfincterului care separă esofagul de stomac. Acest lucru determină refluxul frecvent al alimentelor din stomac în faringe, ceea ce provoacă arsuri la stomac sau senzație de arsură puternică mucoasa esofagiană, care este hipersensibilă la aciditate ridicată suc gastric. Adesea se întâmplă atunci când îndoiți corpul sau întindeți o perioadă lungă de timp.
Pe lângă eructații, BRGE este însoțită de:
- probleme la înghițire;
- faringită;
- aritmie;
- dispnee;
- balonare;
- tuse;
- saturație rapidă;
- durere în partea stângă a pieptului.
BRGE poate rezulta din:
- fumat;
- mâncatul întins;
- inactivitate fizica;
- supraalimentare;
- luarea anumitor medicamente;
- bea cafea, ciocolată și citrice.
Boala poate duce la ulcere sau eroziune a esofagului.
Gastrită
Eructarea aerului îi îngrijorează adesea pe cei care suferă de gastrită, un proces inflamator care afectează membrana mucoasă a peretelui gastric.
Există gastrită:
- neatrofice, în care functii secretoare sunt conservate;
- atrofic, când procesul inflamator reduce secreția de suc gastric.
Forma atrofică a bolii este însoțită de: sațietate rapidă, scăderea poftei de mâncare și un miros neplăcut de aer regurgitat. Patologia duce la deficit de vitamina B12 și anemie, care poate fi recunoscută prin piele uscată și palidă, unghii fragile și slăbiciune generală.
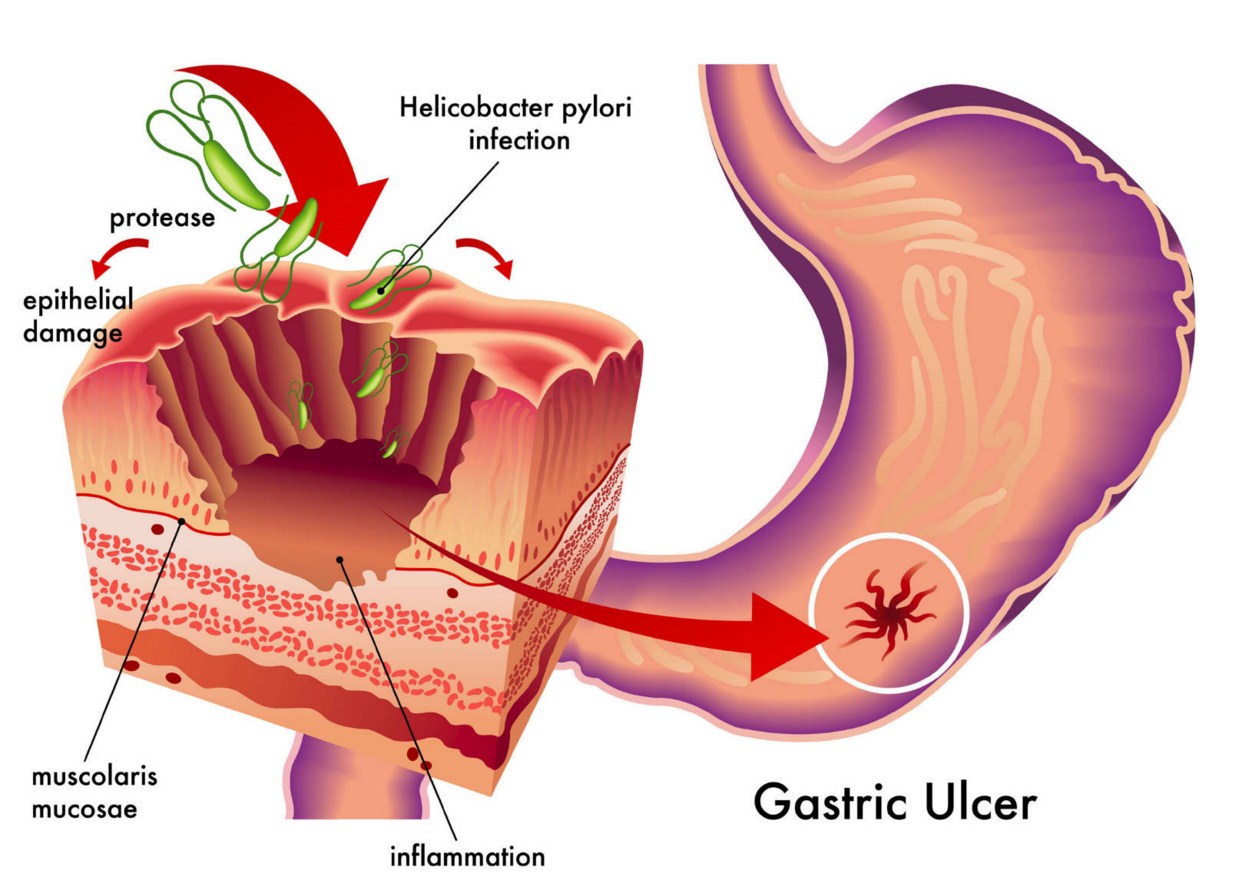
Provocatorii gastritei non-atrofice sunt Bacteriile Helicobacter pylori.
Boala este însoțită de eliberarea frecventă a alimentelor semi-digerate din stomac în esofag și eructații acre. Această formă de gastrită este promovată prin luarea anumitor medicamente și alimentația neorganizată necorespunzător.
Ulcer peptic
Eructarea frecventă a aerului este unul dintre simptomele unui ulcer gastric. Boala duce la degradarea peretelui gastric, inclusiv la expunerea stratului tesut muscular.
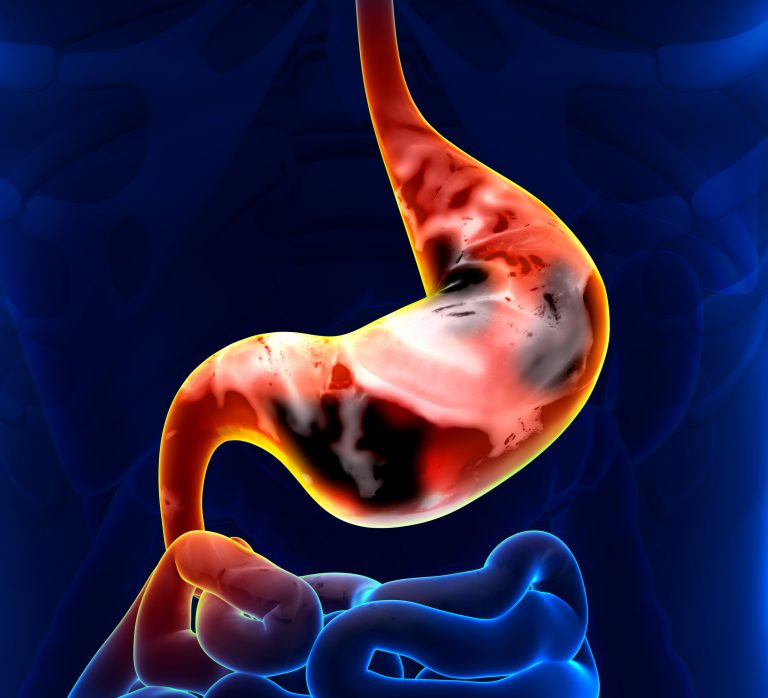
Neoplasmele maligne din stomac sunt similare ca simptome cu gastrita atrofică, dar au un curs mai sever și mai progresiv. Pacientul nu vrea să mănânce, în special proteine animale, slăbește, suferă de anemie, greutate în stomac și sațietate rapidă.
Boli ale esofagului
Un grup de patologii în care esofagul se poate îngusta în partea inferioară sau se poate extinde în partea superioară.
Problemele cu esofagul pot fi judecate după următoarele semne:
- pierdere în greutate;
- râgâială;
- nod în gât;
- dificultate la inghitire;
- arsuri la stomac.
Mâncatul poate fi dificil din cauza modificărilor ireversibile și a inflamației esofagului.
Eructarea aerului poate fi cauzată de sclerodermia esofagului, în care membrana mucoasă a acestuia devine ulcerată. Sclerodermia poate rezulta din arsuri si traumatisme. Predispozitie genetica are, de asemenea, o importanță nu mică în apariția sa.
Reflux duodenal-gastric
Un sindrom în care conținutul amar al duodenului cu bilă și enzime pancreatice ajung în faringe.
Eructații supragastrice
O formă voluntară de eructație pe care o persoană o poate provoca în mod intenționat. Cu astfel de plângeri, trebuie să apelezi la ajutorul unui psihoterapeut.
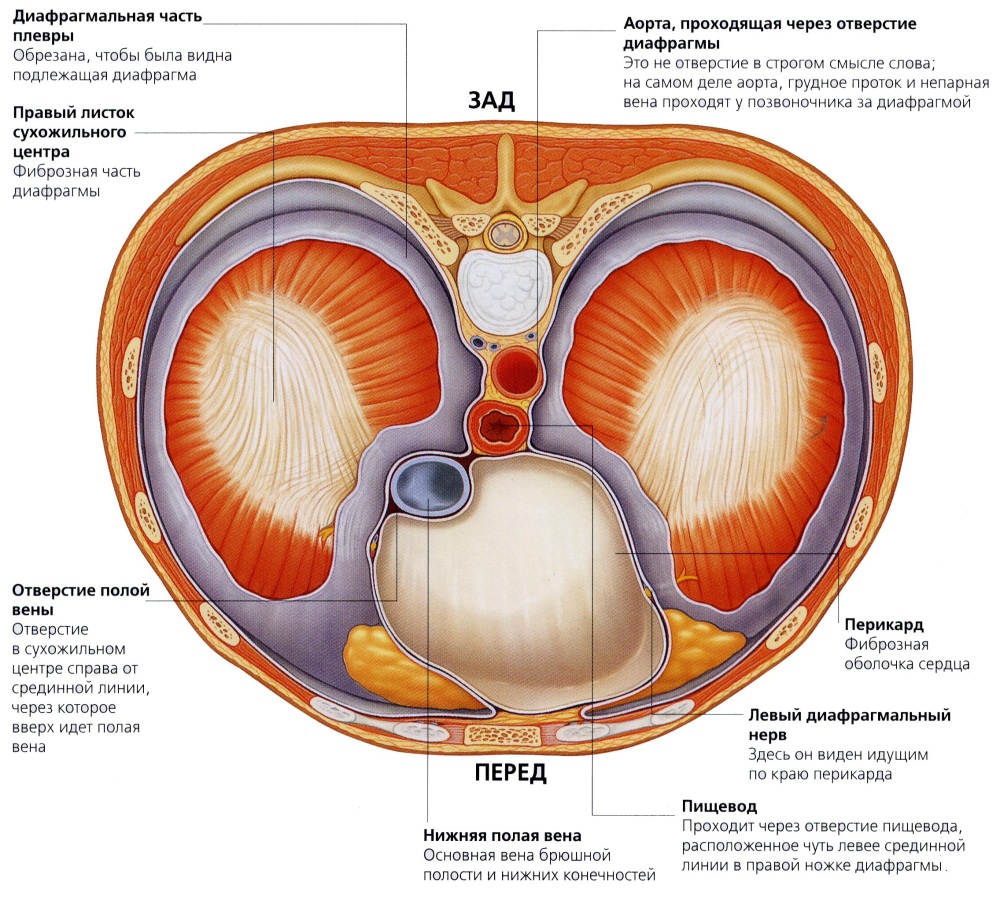
Diafragma este peretele muscular, situat între cavitățile corpului: toracică și abdominală. Esofag secțiunea inferioară trece printr-un orificiu special din diafragmă. Dacă acesta din urmă este deteriorat, apar probleme cu mutarea alimentelor. De exemplu, cu o hernie a diafragmei, aerul este eructat, care este însoțit de durere, arsuri la stomac, amărăciune în gură și tulburări de ritm cardiac.
Disbacterioza
O afecțiune care se dezvoltă atunci când luați antibiotice și infecții intestinale. Însoțită de eructații miros putred, lipsa poftei de mâncare, greață și arsuri la stomac.
Pancreatită
Aceasta este ceea ce se numește inflamație a pancreasului. Boala este însoțită de greață și vărsături, alternând constipație și diaree, durere în abdomen și eliberare de aer în esofag.
Eructații cu dureri de stomac

Combinaţie simptome neplăcute apare din următoarele motive:
- Dormit după masă, timp în care alimentele nu sunt digerate corespunzător. Această afecțiune poate fi un precursor al gastroenterocolitei.
- Eructația după apă poate apărea după consumul de băuturi răcite, care interferează cu absorbția lipidelor și fermentația normală.
- O baie după masă duce la o creștere a fluxului sanguin la extremități și la o încetinire a stomacului și a intestinelor, ceea ce slăbește digestia și este însoțită de dureri ascuțite în abdomen și eructații.
- Ceai. Enzimele din ceai modifică structura proteinelor și, prin urmare, le complică digestia.
- Eructarea puternică și constantă a aerului după masă poate fi cauzată de fructe proaspete pentru desert, care afectează absorbția deoarece acizii organici din compoziția lor reacţionează cu mineralele din alimentul principal.
- Fumat. O țigară după masă duce la înghițirea aerului și a fumului, după care apar eructații și dureri de stomac.
Diagnosticare
Aerul eructat, și în mod constant, merită cea mai mare atenție. Un gastroenterolog vă va ajuta să aflați cauza acestei apariții regulate.
Puteți determina cauzele și tratamentul adecvat al eructației cu aer după o serie de studii:
- Un test de sânge va arăta prezența inflamației și a anemiei.
- O examinare a scaunului va dezvălui sursa infecției și muncă insuficientă sistem digestiv.
- Date de anamneză, și anume informații privind dieta, tipul alimentar și ziua, boli trecute. La inspectie vizuala Medicul determină zonele în care apar sensibilitatea abdominală și balonarea.

Dacă este necesar, medicul prescrie metode instrumentale de diagnostic:
- radiografie cu contrast;
- endoscopie cu examinare vizuală a canalului digestiv;
- biopsie tisulară;
- pH-metria pentru determinarea nivelului de aciditate al departamentelor tract gastrointestinal;
Bolile de mai sus sunt însoțite de eliberarea de aer din stomac. Prin urmare pentru tratament adecvat este necesară instalarea diagnostic precis. Este mai bine să nu întârziați cu această etapă, deoarece eructația goală apare atât în condiții simple, cât și patologii grave, ca tumori canceroaseîn organele digestive.
Tratament
Eructatul nu este aer boala independentași se rezolvă pe măsură ce patologia de bază este vindecată. Cel mai des folosit terapie conservatoare, dar este posibil și tratamentul chirurgical.
- Dacă provocatorii bolii ar fi agenți patogeni, apoi se folosește terapia antibacteriană.
- CU aciditate crescută acidul gastric poate fi gestionat cu inhibitori ai pompei de protoni și antiacide.
- Preparatele enzimatice ajută la insuficiența pancreatică.
- Dischinezia hipocinetică a căilor biliare și colecistita pot fi tratate cu medicamente coleretice.
- Smecta și alți adsorbanți vor elimina agenții infecțioși din canalul digestiv, iar antispasticele vor reduce tonusul stratului muscular al stomacului.
Cura de slabire

O parte importantă tratament complex patologii ale tractului gastrointestinal este terapia dietetică. Dacă eructația de aer are loc din cauza înghițirii frecvente, eliminarea băuturilor carbogazoase și a berii, laptelui, înghețatei și cepei din dietă va ajuta. Pentru bolile stomacului și intestinelor, dieta este convenită cu medicul curant.
Evitați guma de mestecat, care vă deranjează stomacul. ritm normal datorită mișcărilor excesive de mestecat, evitarea alcoolului, fumatul și consumul de porții mici de 4-5 ori pe zi ajută la normalizarea digestiei și la eliminarea eructațiilor de aer.
Reguli simple pentru a preveni eructarea
- Nu vorbi în timp ce mănânci.
- Mestecați mâncarea cu gura închisă.
- Suferind de salivație crescută, este mai bine să scuipi saliva decât să o înghiți.
- Limitați consumul de milkshake-uri și alte băuturi îmbogățite cu bule de aer.
- Bea printr-un pai crește volumul de aer din stomac, ceea ce duce inevitabil la eructații.
- Acordați atenție întăririi sistem nervos. Dacă eructația cu aer de natură nevrotică este chinuitoare, atunci persoana trebuie să lucreze la inhibiție reflex condiționat, care de obicei apare neobservat și involuntar.
- După ce mâncați, este mai bine să faceți o plimbare decât să faceți exerciții grele. muncă fizică sau doar întinde-te.
Până la 40 de ani, o persoană poate face față oricărei cantități de mâncare. Odată cu vârsta, funcțiile enzimatice scad, iar lăcomia excesivă provoacă probleme ale tractului gastrointestinal, inclusiv excesul de greutate și jena neplăcută sub formă de eructare involuntară a aerului.
Absolut simptome diferiteîn unele cazuri pot indica aceeași boală. De exemplu, eructarea cu aer și un nod în gât sunt cauzele unei boli sau apariția lor indică o încălcare a diferitelor funcții ale corpului și nu depind unul de celălalt?
Mulți oameni cred că eructația semnalează o perturbare a tractului gastrointestinal, cu toate acestea, această opinie poate fi eronată și motivul constă într-o patologie complet diferită. În articolul nostru ne vom uita la ce cauzează apariția acestor simptome și dacă este posibil să recunoaștem boala pe baza acestor simptome.
Simptomele cum ar fi nodul în gât și aerul eructat pot apărea independent unele de altele, cu toate acestea, manifestarea lor articulară indică motiv comun apariția. Să aruncăm o privire mai atentă asupra motivelor apariției acestor simptome împreună și separat.
Ce indică o singură apariție a simptomelor?
Ca urmare cercetare medicala oamenii de știință au ajuns la concluzia că o astfel de manifestare, cum ar fi un eructat, se blochează în gât, formând sentiment ciudat aerul în gât indică spasme musculare. Motivul principal constă în proces naturalînghițirea alimentelor, atunci când o mulțime de aer intră în gât împreună cu alimentele, provocând astfel disconfort. Cu toate acestea, dacă aveți arsuri la stomac sau eructații cu aer, acesta este un motiv pentru a consulta imediat un medic.
Senzația de nod în gât apare din cauza anumitor procese patologice:
- spasm al mușchilor esofagieni;
- proces inflamator al membranei mucoase pentru o lungă perioadă de timp;
- neoplasme în faringe;
- prezența unui agent străin în gât.
Cu astfel de patologii, apare de obicei durere puternicăîn gât la eructație, senzația de prezență a aerului se intensifică.
Eructat înăuntru manifestare separată indică o cantitate mare de aer înghițită cu alimente. Ori asta creșterea formării de gazeîn stomac, ceea ce provoacă presiune intragastrică și contracția mușchilor sistemului digestiv, în timp ce sfincterul cardinal se relaxează.
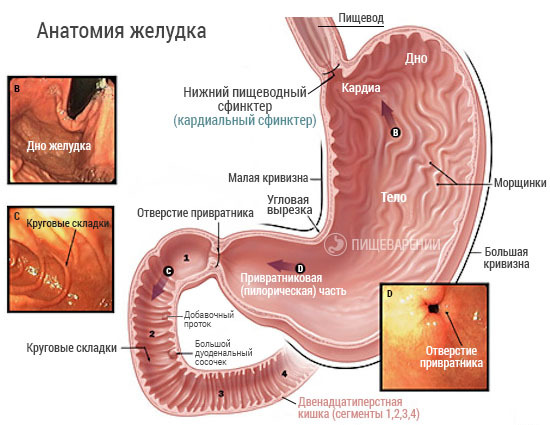
Pentru a vizualiza funcționarea sistemului digestiv, fotografia de mai jos arată anatomia stomacului:
Fapt interesant. Cel mai adesea, populația feminină de pe planetă prezintă simptome precum eructații și nodul în gât. Nu este neobișnuit ca aceștia să manifeste cancerofobie severă, teamă de a fi detectați boli canceroase. Un nod în gât îi face să se gândească la posibile creșteri tumorale la nivelul faringelui.
Eructația, însoțită de o senzație de nod în gât, este împărțită în două tipuri:
- eructații cu aer;
- eructați cu un miros neplăcut.
Eructarea cu aer nu cauzează nici un inconvenient deosebit pacientului, ci cu miros neplăcut provoacă disconfort atât pacientului, cât și celor din jur. Indică stagnarea alimentelor în stomac. Când bila intră, iese un eructat cu gust amar, cu aciditate scăzută este eructat acru.
Important. Eructaţi cu miros putred, care seamănă adesea cu mirosul ou stricat, indică o disfuncție hepatică. Dacă apar aceste simptome, ar trebui să treceți la o examinare și testele necesareși începe tratamentul în timp util.
Când un nod în gât și eructația rezultă din aceeași boală?
Când un nod în gât și eructația apar împreună, motivele pot fi diferite. Se observă atât la persoanele absolut sănătoase, cât și la persoanele care suferă de boli gastrointestinale cronice. Simptomele afectează adesea femeile însărcinate, în principal după masă.
În tabelul de mai jos luăm în considerare în detaliu bolile caracterizate prin manifestarea comună a simptomelor:
| Boala | Simptome asociate |
| Inflamația mucoasei esofagiene (esofagită) | După masă, apare o senzație de arsură în esofag. Durere constantă sau paroxistică în zona pieptului care iradiază spre maxilarul inferior, umerii sau zona dintre omoplați. Un nod apare în gât după masă, eructată cu aer. Nodulul poate fi simțit mișcându-se prin esofag, ceea ce indică și o disfuncție a țesutului muscular. În unele cazuri, se observă regurgitare (revenirea alimentelor din stomac în gură). |
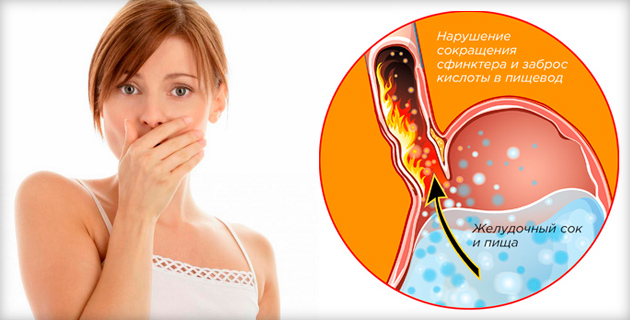
| Boala de reflux gastroesofagian (BRGE) | Se caracterizează printr-un proces inflamator al mucoasei esofagiene și disfuncția sfincterului esofagian inferior. Sfincterul esofagian este situat în treimea inferioară a esofagului și este un mușchi rotund responsabil cu distingerea celor două secțiuni (stomac și esofag). Previne alimentele să iasă înapoi. De asemenea, caracterizată prin inflamarea mucoasei gastrice, care duce la secretie crescuta suc gastric, care provoacă arsuri la stomac, greață, nod în gât, eructații. Se poate observa și durere în spatele sternului, care iradiază către omoplat stângși umăr. În cazuri rare, vărsături, tuse, dificultăți de respirație, stare generală de rău, insomnie. |
| Nevroză | Nevroza poate fi, de asemenea, atribuită cauzelor simptomelor. Reacția sistemului nervos la diverse situatii stresante rareori trece fără consecințe vizibile. in afara de asta stare depresivă apare un nod în gât și eructații constante. După ce a experimentat nevroză, o persoană reacționează brusc la evenimentele care se petrec în jurul său, prin urmare, în timp ce mănâncă, înghite nervos mâncarea cu o cantitate mare aer. Ca urmare, apare eructația, iar un nod în gât indică o tulburare a sistemului nervos, dar nu și funcționarea esofagului. |
Pentru bolile de BRGE și esofagită, nu va fi suficient teste clinice, ele necesită o abordare mai serioasă, care va avea ca rezultat o examinare aprofundată a corpului. În primul rând, acestor pacienți li se prescrie FGDS (fibrogastroduodenoscopy) a părții superioare a esofagului, stomacului și duoden.
Apariția unui nod în gât și eructații pot indica apariția simultană a diferitelor afecțiuni.
Două patologii care sunt independente una de cealaltă pot apărea simultan, de exemplu:
- Deficiență funcțională glanda tiroida si gastrita. Funcționarea afectată a glandei tiroide se manifestă printr-o senzație de nod în gât, iar gastrita se caracterizează prin apariția eructației.
- Prezența pacientului. Ca urmare, apare un nod în gât și apar eructații din cauza alimentației proaste.
Sfat. Dacă apar semne, trebuie să contactați un gastroenterolog, în acest caz,, automedicația este categoric nu este recomandată, deoarece cu propriile mâini puteți duce la dezvoltarea mai multor patologii severe care poate fi doar vindecat interventie chirurgicala.
De ce apare la oamenii sănătoși?
Practic, eructațiile și un nod în gât apar după masă și anume utilizarea necorespunzătoare a acestuia.
U persoana sanatoasa apariția simptomelor se caracterizează prin:
- consumul de fast-food;
- neregularitatea numirilor;
- activitate fizică imediat după masă;
- supraalimentare sau subalimentare;
- gumă de mestecat;
- consumul de băuturi carbogazoase și conservanți în cantități mari.

Sfat. Dacă simptomele sunt observate în mod constant după fiecare masă, acesta este un semnal pentru a suna alarma și a consulta un gastroenterolog. Șansă mare că motivul constă în disfuncția sistemului digestiv.
Tratament
Pentru a scăpa de comă și eructație, trebuie să determinați cauza apariției lor și să o combateți.
Pentru fiecare boală, tratamentul se efectuează în mod corespunzător:
- Simptomele sunt cauzate de stres. Este necesar să apelați la opțiuni de relaxare (o baie relaxantă cu uleiuri aromatice, yoga, muzică ușoară, relaxare în natură departe de agitația orașului). Formă puternică dezordine mentala necesită consultație de specialitate și sedative consumabile medicale, care sunt prescrise numai de medicul curant.
- Boli gastrointestinale. Este necesară o examinare aprofundată a corpului și consultarea unui gastroenterolog. Instrucțiunile pentru tratamentul medicamentos sunt prescrise numai de medicul curant, în conformitate cu rezultatele examinării. in afara de asta terapie medicamentoasă recomandat exercițiu fizic, permițându-vă să restabiliți funcționarea sfincterului inferior, precum și dieta.
- În caz de disfuncție a glandei tiroide. Examinarea este efectuată de un endocrinolog pe baza rezultatelor testelor de sânge pentru hormoni și a unei examinări cu ultrasunete, el prescrie un tratament adecvat. Cu o ușoară creștere a volumului glandei tiroide, aceștia recurg la medicamente care conțin iod și aderă la o dietă adecvată acestei boli. Formularul lansat boala necesită intervenție chirurgicală.
Atenţie. Datorită faptului că cauza eructației și a unui nod în gât nu este întotdeauna inofensivă, terapia medicamentoasă poate fi prescrisă numai de medicul curant. Datorită faptului că prețul unor medicamente poate fi inaccesibil pentru mulți, puteți înlocui cutare sau cutare medicament numai la sfatul medicului.
Indiferent de etiologia eructației constante și a unui nod în gât, automedicația în acest caz este strict interzisă. Tot ce poate face pacientul este să conducă imagine corectă viata, renunta obiceiuri proaste, observa alimentație adecvată, odihnă etc.
Pentru a determina înălțimea, frecvența și durata refluxului gastroesofagian, pacienții cu BRGE sunt supuși pH-metriei intraesofagiane. De asemenea, ajută la determinarea nivelului de aciditate al conținutului stomacului aruncat în esofag. Severitatea bolii de reflux gastroesofagian este determinată prin examen endoscopic ( esofagogastroduodenoscopia) esofag. Acest studiu ne permite să identificăm diferite modificări patologice ( umflarea și înroșirea membranei mucoase a esofagului, ulcere, eroziuni, cicatrici etc.) pe membrana mucoasă a esofagului.
Cu această patologie, cele mai frecvente simptome sunt arsuri la stomac, eructații acre, dureri în piept, greață, vărsături, balonare, pierderea poftei de mâncare și senzația de nod în gât. Durerea, care este localizată în principal în spatele sternului, poate radia ( răspândire) la zonele anatomice adiacente - umarul stang, braț, spate, gât.
Pentru a confirma diagnosticul de hernie pauză diafragmă, astfel de pacienți sunt supuși radiografiei cu contrast, pH-metriei intraesofagiene, esofagomanometriei și examinării endoscopice a esofagului. Radiografia cu contrast ne permite să identificăm deplasarea patologică a organelor din cavitate abdominalăîn piept. Testarea pH-ului intraesofagian poate confirma prezența refluxului gastroesofagian și poate determina caracteristicile acestuia ( durata, frecvența, înălțimea).
Manometria esofagiană este efectuată pentru a evalua funcționarea peristaltismului esofagian, care poate fi afectată cu o astfel de hernie. Examinarea endoscopică a esofagului este necesară pentru a identifica procesele patologice pe membrana mucoasă a acestuia și pentru a evalua amploarea leziunii sale.
În plus față de eructații acre și arsuri la stomac cu sclerodermie, pot exista și alte semne care indică leziuni ale sistemului gastrointestinal, cum ar fi disfagia ( tulburare de deglutitie), durere în spatele sternului, în abdomen, senzație de nod în gât, greață, vărsături, scădere în greutate, balonare.
De asemenea, cu sclerodermia, pacienții pot prezenta alte simptome, deoarece sclerodermia afectează nu numai sistemul gastrointestinal. Pot fi dureri la nivelul articulațiilor, mușchilor, spatelui inferior, inimii, dificultăți de respirație, tuse, răgușeală, palpitații, modificări patologice ale pielii ( umflare, îngroșare, albire etc.) si etc.
Sclerodermia se caracterizează prin leucocitoză ( creșterea numărului de leucocite din sânge), anemie ( scăderea numărului de globule roșii din sânge) și creșterea VSH ( ) într-un test general de sânge. Din analize de laborator acestor pacienți li se prescrie, de asemenea, un test de sânge imunologic pentru prezența factorului antinuclear, a anticorpilor la centromer și la Scl-70. Modificările patologice care apar în esofag, stomac sau intestine în timpul sclerodermiei pot fi detectate folosind fluoroscopia de contrast și examinarea endoscopică a acestor organe.
Dacă nu gastrită atrofică Pacienții experimentează de obicei durere în mijlocul abdomenului sau în interior regiunea epigastrică (zona abdomenului de sub stern), eructații acre, arsuri la stomac, greață, vărsături. Sindromul durerii apare cel mai adesea atunci când mănâncă și nu este sezonier. Durerea poate fi durere ușoară sau, dimpotrivă, crampe acute. Senzațiile dureroase pot apărea și pe stomacul gol, cu toate acestea, în astfel de cazuri, sunt de obicei mai puțin severe.
Pentru diagnosticarea gastritei non-atrofice se folosesc instrumente instrumentale ( esofagogastroduodenoscopie, pH-metrie intragastrică) și laborator ( citologice, imunologice, microbiologice, genetice) metode de cercetare. Esofagogastroduodenoscopia este o examinare endoscopică care permite medicului să evalueze vizual severitatea procese inflamatorii pe suprafata mucoasei gastrice. La gastrită neatrofică Mucoasa gastrică este de obicei strălucitoare, roșie, ușor umflată și poate avea mici hemoragii, eroziuni și fibrină.
Testarea pH-ului intragastric este necesară pentru a evalua nivelul de aciditate din interiorul stomacului. În cazul gastritei non-atrofice, aciditatea este adesea crescută. În timpul esofagogastroduodenoscopiei, o bucată din membrana mucoasă a stomacului său poate fi luată de la pacient ( adică efectuați o biopsie). Această bucată de țesut va fi apoi dusă la laborator și examinată ( folosind metode genetice, citologice, biochimice, microbiologice) pentru prezența bacteriilor dăunătoare în el ( Helicobacter pylori), care cel mai adesea provoacă gastrită neatrofică. De asemenea, este posibil să se efectueze cercetare imunologică sânge pentru prezența anticorpilor ( molecule proteice protectoare care circulă în sânge) la Helicobacter pylori.
Principalul simptom al ulcerului gastric este durerea în abdomenul superior. Dacă ulcerul este localizat la nivelul cardiac sau fundic ( fundul stomacului) părți ale stomacului, durerea apare imediat după masă. Dacă durerea apare după masă ( după 30 – 60 de minute), iar apoi crește și scade treptat în 1,5 - 2,5 ore, aceasta indică prezența unui ulcer gastric în zona corpului său.
Dacă durerea abdominală apare la 1,5 - 2 ore după consumul de alimente, aceasta înseamnă că ulcerul este situat în partea pilorică a stomacului. Uneori, cu ulcere ale părții pilorice a stomacului, sindromul durerii se poate dezvolta puțin mai târziu - 2,5 - 4 ore după următoarea masă. Intensitatea durerii este întotdeauna individuală și depinde în mare măsură de dimensiunea și localizarea ulcerului. Durerea care apare cu un ulcer de stomac poate radia ( răspândire) V diverse zone corp ( umărul stâng, omoplat, coloana vertebrală, partea inferioară a spatelui etc.). Senzațiile dureroase pot fi adesea combinate cu alte simptome - greață, vărsături, eructații acre, arsuri la stomac, pierderea poftei de mâncare, greutate în abdomen.
Principal metode instrumentale, care sunt utilizate în diagnosticul ulcerului gastric, sunt esofagogastroduodenoscopia, pH-metria intragastrică, fluoroscopia de contrast. Folosind pH-metria intragastrică, se determină aciditatea stomacului pacientului. În timpul fluoroscopiei de contrast, pacientului i se administrează o cantitate mică de agent de contrast radioopac de băut ( contrast), și apoi radiografiază corpul său pentru a dezvălui modul în care această substanță trece prin tractul gastrointestinal. Ajunge pe pereții stomacului, radiografie agent de contrast le învăluie și arată astfel forma stomacului. Dacă există un ulcer în peretele stomacului, agentul de contrast este reținut acolo. In fotografie ( Raze X) arată ca o nișă.
Esofagogastroduodenoscopia este semnificativ mai mare metoda informativă diagnosticul ulcerului gastric decât fluoroscopia de contrast, deoarece vă permite să detectați vizual un ulcer, să evaluați în mod fiabil dimensiunea acestuia, prezența complicațiilor și să caracterizați starea mucoasei gastrice.
Pentru a detecta Helicobacter pylori, care servește cauza comuna ulcere gastrice, cu examen endoscopic stomac ( esofagogastroduodenoscopia) face o biopsie a membranei mucoase ( adică iau o bucată din ea). În continuare, materialul patologic este livrat la laborator și testat diverse metode (biochimic, genetic, bacteriologic) pentru prezența acestei bacterii patogene.
Stenoza pilorului stomacal se caracterizează prin apariția durerii abdominale după masă, eructații acre, arsuri la stomac, greață, vărsături și o senzație de plinătate în abdomen. Vărsăturile aduc adesea alinare pacientului. De asemenea, pot apărea scăderea în greutate, epuizarea, deshidratarea, durerile de cap, amețelile, starea de rău și pielea palidă.
Esofagogastroduodenoscopia și fluoroscopia de contrast ajută la confirmarea diagnosticului. Prima metodă vă permite să discerneți vizual blocarea pilorului stomacului și să stabiliți cauza ( prezența aderențelor, a tumorilor). A doua metodă poate dezvălui și prezența stenozei pilorice, care în timpul studiului va fi evidențiată de o încetinire a capacității de evacuare a stomacului, o creștere a dimensiunii sale, o îngustare a regiunii sale pilorice și o încălcare a peristaltismului său.
Diagnosticul cauzelor eructației amare
Eructația cu amărăciune poate fi combinată cu altele simptome importante cum ar fi arsuri la stomac, dureri abdominale ( în vârful ei), balonare, pierdere în greutate, greață, vărsături, senzații dureroaseîn piept, senzație de plenitudine în stomac, pierderea poftei de mâncare. Toate aceste simptome nu sunt specifice vreunei boli, dar indică o perturbare a sistemului gastrointestinal.Pe lângă întrebarea pacientului despre plângerile sale, este important să aflăm de la el anumite date anamnestice referitoare la ceea ce a suferit în trecut. boli cronice (gastrită, ulcer peptic, colecistită, pancreatită etc.), operațiuni ( pe stomac, intestine, vezica biliara si etc.), obiceiuri proaste ( fumatul, consumul de alcool), mod de viata ( mod greșit alimentație, inactivitate fizică), care într-o măsură sau alta ar putea provoca eructații amare.
De asemenea, importantă este examinarea clinică a pacientului și, în special, palparea, care permite medicului să afle zona exactă a durerii. Dacă boala care provoacă eructații amare afectează stomacul sau duodenul ( de exemplu, gastrită, duodenită, ulcer peptic si etc.), durerea este de obicei localizată în partea centrală superioară a abdomenului, chiar sub stern. Durerea poate apărea și în partea dreaptă a abdomenului superior. Prezența unei astfel de dureri și eructații amare indică cel mai adesea o patologie a tractului biliar ( colelitiaza, colecistită, diskinezie biliară, tumoră a papilei lui Vater etc.).
Cu duodenostază ( stagnarea conținutului duodenului, ca urmare a perturbării permeabilității acestuia) prin palpare ( și vizual) puteți detecta balonarea în zona proiecției duodenului, precum și în zona stomacului.
Refluxul duodenogastric și gastroesofagian poate fi detectat folosind fluoroscopia de contrast și esofagogastroduodenoscopia. Aceleași metode, în majoritatea cazurilor, ne permit să identificăm cauza ( peristaltism anormal, disfuncție a sfincterului sau pilorului esofagian inferior, prezența duodenostazei) apariţia unor astfel de refluxuri. Metoda endoscopică cercetare ( esofagogastroduodenoscopia) este, de asemenea, necesar pentru evaluarea stării membranelor mucoase ale esofagului, stomacului, intestinelor și detectarea modificări patologice (ulcere, eroziuni, tumori, cicatrici etc.).
În prezența duodenostazei, esofagogastroduodenoscopia permite medicului să afle cauza acesteia, adică să detecteze tumorile în lumenul intestinal, corpuri străine, vârfuri ( fuziuni), helminți, care pot bloca pur și simplu lumenul intestinal și pot perturba scurgerea normală a conținutului său către următoarele secțiuni intestinul subtire. Dacă cauza duodenostazei nu a putut fi determinată folosind esofagogastroduodenoscopia, atunci pacientului i se prescriu tomografie computerizată și imagistică prin rezonanță magnetică.
Pentru a confirma prezența refluxului duodenogastric și gastroesofagian, se folosesc măsurători ale pH-ului intraesofagian și intragastric. Aceste studii evaluează nivelul de aciditate în esofag și, respectiv, stomac. Pe lângă acestea, colecistografia și ultrasonografie pentru a evalua starea vezicii biliare și a căilor biliare.
Diagnosticul cauzelor eructației cu miros putrezit
Cu gastrită atrofică, pacienții prezintă de obicei o scădere a poftei de mâncare, eructații cu miros putrezit, un gust neplăcut în gură, o senzație de greutate în stomac după masă, balonare, scaune instabile, stare de rău, durere de cap, amețeli, piele palidă, dificultăți de respirație, slăbiciune, scăderea capacității de lucru. Sindromul durerii nu este tipic pentru această boală, dar uneori apare în continuare sub formă de tragere neexprimată, durere surdăîn regiunea epigastrică ( zona abdominala situata sub stern).În timpul esofagogastroduodenoscopiei, pacientul poate prezenta unele modificări patologice pe suprafața mucoasei sale ( paloare, subțiere, netezime de relief). De asemenea acest studiu necesar să luați o secțiune de țesut stomacal pentru mai departe examinări de laborator, care poate dezvălui anumite modificări morfologice caracteristice gastritei atrofice ( moartea glandelor mucoasei gastrice, o scădere semnificativă a numărului celule epitelialeînăuntrul ei, creștere țesut conjunctiv si etc.).
În plus, metodele de laborator ( biochimice, genetice, bacteriologice etc.) poate detecta prezența Helicobacter pylori în mucoasa gastrică. Astfel, esofagogastroduodenoscopia face posibilă evaluarea stării mucoasei gastrice și suspectarea atrofiei acesteia, iar testele de laborator sunt necesare pentru a confirma diagnosticul și a stabili cauza etiologică a gastritei atrofice.
De asemenea, importantă în diagnosticul gastritei atrofice este pH-metria intragastrică. Vă permite să determinați nivelul de aciditate din stomac, să evaluați severitatea patologiei și să alegeți tacticile de tratament necesare.
Pancreatita cronică este însoțită de dureri abdominale, eructații cu miros putrezit ( uneori poate fi inodor), greață, vărsături, flatulență ( balonare), pierderea poftei de mâncare, greutate, zgomot în stomac, arsuri la stomac, diaree ( diaree). Durerea în această boală poate apărea în regiunea epigastrică, în zona buricului sau în hipocondrul stâng. Uneori se înconjoară în natură. Durerea poate radia ( răspândire) în umărul stâng, omoplat, în zona inimii sau colțul stâng al abdomenului ( stânga regiunea iliacă ). Apariția sau intensificarea durerii în timpul pancreatită cronică de obicei asociat cu consumul de alimente ( durerea apare la 30-60 de minute după masă).
Pentru a evalua starea pancreasului, determinați dimensiunea, forma acestuia și detectați posibilele modificări patologice ( scleroză, tumoră, chist etc.) în interiorul acestuia, pacientului i se prescrie un examen cu ultrasunete, tomografie computerizată, imagistică prin rezonanță magnetică. Pentru a studia funcția și starea papila majoră (zona în care canalul comun al căilor biliare și pancreatice se deschide în duoden) în duoden se utilizează esofagogastroduodenoscopia.
ÎN analiza generala sânge în pancreatita cronică, leucocitoza poate fi detectată ( creșterea numărului de leucocite din sânge), anemie ( scăderea numărului de globule roșii și a hemoglobinei), creșterea VSH ( viteza de sedimentare a eritrocitelor). Într-un test biochimic de sânge pentru această patologie, o creștere a nivelului de glucoză din sânge, o creștere a activității alfa-amilazei, lipazei, tripsinei, fosfataza alcalină, gamma-glutamil transpeptidaza ( GGTP), reducerea numărului proteine totale, albumină, factori de coagulare a sângelui, hormoni pancreatici ( somatostatina, insulina, glucagon).
Analiza scaunului poate detecta un numar mare de alimente nedigerate sau parțial digerate. Se dezvăluie continut crescut gras ( steatoree), mușchi și fibre conjunctive (creatoraree) și amidon ( amilorreea).
Cancerul de stomac poate provoca dureri în abdomenul superior, greață, vărsături, arsuri la stomac, eructații cu miros putrezit, scăderea apetitului, scăderea greutății corporale, senzație de greutate și disconfort în abdomen după masă, gust neplăcut în gură, dureri de cap, amețeli, scăderea capacității de a lucra, scaun instabil, balonare, slăbiciune, febră, dificultăți la înghițire, icter, mărirea ficatului și a splinei, umflarea picioarelor și a brațelor, pielea palidă.
Cancerul gastric este diagnosticat pe baza rezultatelor radiațiilor, endoscopice și metode de laborator cercetare. Principalele metode de radiație utilizate în diagnosticul cancerului de stomac sunt scanare CT, imagistica prin rezonanță magnetică, fluoroscopia de contrast și ecografie.
Este important să se efectueze esofagogastroduodenoscopia la astfel de pacienți. Această metodă permite nu numai detectarea educație extinsăîn cavitatea stomacului, așa cum fac ei metode de radiație cercetare, dar și efectuarea unei biopsii ( ia o bucată) țesut tumoral. Biopsie ( o bucată de țesut tumoral prelevată în timpul unei biopsii) este apoi livrat la laborator pentru examen citologic, care poate confirma prezența unei tumori și poate determina tipul acesteia.
Tratamentul cauzelor eructației
 Toate patologiile care provoacă eructații sunt, în marea majoritate a cazurilor, tratate cu medicamente. In unele cazuri ( de exemplu, cu aerofagie) medicii nu le prescriu deloc. Interventie chirurgicala folosit foarte rar şi numai dacă pacientul are boala grava sistemul gastrointestinal ( tumoare la stomac, intestine, hernie hiatală etc.). Deoarece există mai multe tipuri de eructații ( eructat acru, eructat amar etc.), apoi, pentru comoditate, orice tratament al cauzelor eructației poate fi împărțit în categorii sau secțiuni.
Toate patologiile care provoacă eructații sunt, în marea majoritate a cazurilor, tratate cu medicamente. In unele cazuri ( de exemplu, cu aerofagie) medicii nu le prescriu deloc. Interventie chirurgicala folosit foarte rar şi numai dacă pacientul are boala grava sistemul gastrointestinal ( tumoare la stomac, intestine, hernie hiatală etc.). Deoarece există mai multe tipuri de eructații ( eructat acru, eructat amar etc.), apoi, pentru comoditate, orice tratament al cauzelor eructației poate fi împărțit în categorii sau secțiuni. Următoarele secțiuni se disting în tratamentul cauzelor eructației:
- tratarea cauzelor de eructare a aerului;
- tratarea cauzelor eructației acidulate și arsurilor la stomac;
- tratarea cauzelor de eructație cu amărăciune;
- tratarea cauzelor eructației cu miros putrezit.
Tratamentul cauzelor eructației în aer
Nu există un tratament medicamentos specific pentru aerofagie. Pentru a scăpa de eructarea aerului, pacientul trebuie să respecte anumite reguli mâncând. Trebuie consumat în porții mici de 4-6 ori pe zi. În același timp, trebuie să mănânci încet. Nu ar trebui să vorbești în timp ce mănânci. Ar trebui să excludeți din dieta dumneavoastră băuturile carbogazoase și produsele care conțin mentol ( mentă), cafea, ciocolată, foarte aromate produse din carne (cârnați), fruct citric.Este indicat să nu consumați alimente uscate. Dacă trebuie să faceți acest lucru, atunci trebuie să îl spălați cantitate suficientă lichide. Se recomandă să renunțe la fumat, la gumă de mestecat și la consumul de alcool. Dacă eructarea de aer a pacientului este un simptom al unei boli a sistemului gastrointestinal ( gastrită, ulcer gastric, hernie hiatală etc.), atunci ar trebui vindecat cu un tratament adecvat.
Pacienții cu boli mintale și tulburări neurologice uneori se prescriu sedative ( sedative) și antidepresive. Este important ca acești pacienți să controleze actul de înghițire - să înghită mai rar saliva sau flegma, este mai bine să o scuipe, să suprimați mental eructația și, de asemenea, să evitați situațiile stresante și conflictuale.
Tratamentul cauzelor de eructație acidulată și arsuri la stomac
Tratamentul cauzelor eructatului acru și arsurilor la stomac include conservatoare și metode chirurgicale. Tratament conservator constă în prescrierea unui regim alimentar special pacientului, care ameliorează ușor tractul digestiv și medicamente. Intervenția chirurgicală în tratarea arsurilor la stomac și a eructației acidulate este folosită destul de rar. Poate fi prescris, de exemplu, pentru o hernie hiatală sau pentru stenoza pilorică.Boala de reflux gastroesofagian
Tratamentul bolii de reflux gastroesofagian constă în măsuri medicale generale și tratament medicamentos. Sunt comune masuri terapeutice includeți recomandările obișnuite pe care un medic le dă unui pacient înainte de a prescrie medicamente. Ele se referă la aderarea la o anumită dietă ( mese împărțite, alimentele trebuie consumate cu cel puțin 3 până la 4 ore înainte de culcare, băuturile calde și reci trebuie evitate), mod de viata ( renunțarea la fumat, practicarea sportului, utilizarea dietelor care reduc greutatea corporală etc.), excepții de la cura de slabire anumite produse ( cafea, ciocolata, rosii, citrice, dulciuri, alcool, carnati afumati etc.).
Pacientului îi este interzis să ia medicamente care relaxează sfincterul esofagian inferior ( antagonişti de calciu, nitraţi, antidepresive etc.), precum și cele care au un efect dăunător asupra membranei mucoase a esofagului ( medicamente antiinflamatoare nesteroidiene, suplimente de potasiu etc.).
Ca tratament medicamentos, acestor pacienți li se prescriu de obicei agenți antisecretori, antiacide și procinetice. Primele două grupuri de medicamente sunt prescrise pentru a reduce producția de acid clorhidric în stomac ( medicamente antisecretorii) și scăderea acidității în stomac ( antiacide și medicamente antisecretoare). Prokineticele sunt prescrise pentru a îmbunătăți motilitatea în sistemul gastrointestinal.
Hernie hiatală
Alegerea metodei de tratament depinde de severitatea patologiei. În plămâni cazuri clinice numi tratament medicamentos, blocând efectul agresiv al sucului gastric asupra mucoasei esofagiene. În acest scop, sunt prescrise medicamente antisecretorii și antiacide. Pe lângă acestea, uneori sunt prescrise prokinetice, care stimulează peristaltismul în tractul gastrointestinal. Tratamentul medicamentos, în cele mai multe cazuri, este compensatoriu. Nu poate vindeca complet un pacient de o hernie hiatală, ci doar ameliorează sau reduce intensitatea simptomelor acesteia.
În unele cazuri, tratamentul medicamentos poate să nu fie eficient. Apoi recurg la intervenția chirurgicală, al cărei scop este de a restabili relația anatomică normală a organelor din torace și cavitățile abdominale. Acesta este, în cuvinte simple, mișcarea organelor abdominale ( Partea de jos esofag, stomac, intestine) la locul său și întărirea deschiderii esofagiene a diafragmei pentru a preveni recidiva ( repetari) hernie.
Sclerodermie
Principalele grupe de medicamente utilizate în tratamentul sclerodermiei sunt imunosupresoare ( suprima reacții imune
) și glucocorticoizi ( medicamente antiinflamatoare steroidiene). La fel de tratament suplimentar medicul poate prescrie medicamente antisecretorii ( reduce producția de acid clorhidric în stomac), antiacide ( neutralizează acidul clorhidric) și procinetică ( stimulează motilitatea în sistemul gastrointestinal).
Tratamentul suplimentar este simptomatic și vizează eliminarea acțiune negativă conținutul gastric pe membrana mucoasă a esofagului cu gastroesofag ( gastroesofagian) refluxuri care apar cu sclerodermie si provocând eructații acru și arsuri la stomac.
Gastrita non-atrofică
Pentru gastrita neatrofică este prescris mese fracționate, alimentele care irită mucoasa gastrică sunt excluse din dietă ( sarate, piperate, grase, marinate, preparate afumate etc.). Pacientul trebuie să pregătească alimente pentru alimentația sa prin fierbere, abur sau coacere. Nu se recomandă consumul de prăjeli, conserve, diverse sosuri ( maioneza, ketchup, mustar etc.), alcool, cafea, produse de patiserie, apă carbogazoasă, unele produse lactate ( kefir, lapte, smantana).
Pe lângă dietă, pacienților cu o astfel de gastrită li se prescriu medicamente. Se compune din medicamente antisecretorii care suprimă secreția de suc gastric în stomac și antiacide ( neutralizează acidul clorhidric și pepsina și protejează, de asemenea, mucoasa gastrică). De asemenea, pot fi prescrise gastroprotectoare ( agenţi care învăluie şi protejează mucoasa gastrică) și antibiotice. Antibioticele sunt prescrise dacă în stomac cu cercetare de laborator A fost identificat Helicobacter pylori.
Ulcer la stomac
Pentru ulcerele de stomac, este prescrisă o dietă care exclude consumul de alimente ( sărat, piperat, afumat, prăjit, conservat etc.), iritând mucoasa intestinală și provocând secretie crescuta suc gastric. Se recomandă fierberea sau fierberea tuturor alimentelor. Deoarece ulcerul gastric în 90 - 95% din cazuri este asociat cu infecția cu Helicobacter pylori, baza tratamentului a acestei boli prescrie antibiotice. Pentru a reduce formarea sucului gastric în stomac, sunt prescrise medicamente antisecretorii. Pentru crestere proprietăți protectoare pentru mucoasa gastrică sunt prescrise gastroprotectori și antiacide.
Stenoză pilorică
În cazul stenozei pilorice, intervenția chirurgicală este necesară pentru a elimina cauza acesteia și a restabili permeabilitatea normală între cele două părți ale sistemului gastrointestinal - stomacul și intestinul subțire.
Tratamentul cauzelor de amărăciune eructată
Pentru a trata cauzele de amărăciune eructată sunt utilizate diverse grupuri droguri. Alegerea fiecărui grup depinde de motivul în sine. Cu toate acestea, în majoritatea acestor cazuri, sunt prescrise antiacide ( neutralizează acidul clorhidric), medicamente antisecretorii ( reduce formarea acidului clorhidric în stomac), inhibitori acizi biliari (lega bila liberă), procinetica ( îmbunătățește motilitatea stomacului și a intestinelor). Dacă eructația amară este cauzată de diskinezie căile biliare, atunci în astfel de cazuri este prescris agenți colereticiși antispastice. Aceste medicamente îmbunătățesc fluxul bilei în duoden din tractul biliar.Gastrita atrofică
Dacă gastrita atrofică a fost cauzată de Helicobacter pylori, atunci sunt prescrise diferite antibiotice. Până în prezent, nu a fost dezvoltat niciun tratament etiotrop pentru gastrita atrofică autoimună. Medicamentele antiinflamatoare sunt prescrise și pentru gastrita atrofică. origine vegetală (infuzie de sunătoare, pătlagină, mușețel etc.), vitamine și terapie de substituție, adică medicamente care conțin componente ale sucului gastric.
Pancreatită cronică
În cazul pancreatitei cronice, pacientului i se poate prescrie un număr mare de medicamente diferite, datorită faptului că cu această patologie apar multe tulburări atât în sistemul gastrointestinal, cât și nu numai.
Folosit pentru tratamentul pancreatitei cronice următoarele grupuri droguri:
- Analgezice. Analgezice sau analgezice ( baralgin, analgin, promedol etc.) este prescris pentru eliminarea sindromului dureros care apare în timpul pancreatitei cronice.
- Medicamente antienzimatice. Deoarece în pancreatita cronică propriile enzime ale pancreasului îi deteriorează țesutul, inhibitorii lor sunt prescriși ( medicamente antienzimatice) – contrical, aprotinină, gordox.
- Medicamente antisecretorii. Unul dintre stimulenții importanți ai secreției pancreatice este sucul gastric, deci pt tratament de succes pancreatita cronică, este necesar să se reducă secreția acesteia în stomac, pentru care, de fapt, sunt prescrise medicamente antisecretorii ( lansoprazol, omeprazol etc.).
- Enzimele pancreatice. Deoarece pancreatita cronică implică insuficiență pancreatică exocrină, este prescrisă terapia de substituție sub formă de medicamente (

De ce eructarea este însoțită de greutate în stomac?
 În unele cazuri, eructația poate fi combinată cu greutatea în abdomen. Acest lucru se observă de obicei în boli ( cancer de stomac, gastrită atrofică, hernie hiatală, pancreatită cronică etc.), însoțită de o încălcare a mișcării alimentelor prin sistemul gastrointestinal. Cu aceste boli, alimentele stagnează în stomac și intestine, drept urmare presiunea intracavitară crește în aceste organe ( adică presiunea din interiorul organului).
În unele cazuri, eructația poate fi combinată cu greutatea în abdomen. Acest lucru se observă de obicei în boli ( cancer de stomac, gastrită atrofică, hernie hiatală, pancreatită cronică etc.), însoțită de o încălcare a mișcării alimentelor prin sistemul gastrointestinal. Cu aceste boli, alimentele stagnează în stomac și intestine, drept urmare presiunea intracavitară crește în aceste organe ( adică presiunea din interiorul organului).Tensiunea arterială ridicată afectează terminațiile nervoase care inervează membrana mucoasă a stomacului și a intestinelor, determinând pacientul să experimenteze o senzație de greutate în abdomen. Aceste două simptome pot apărea chiar dacă o persoană nu are nicio patologie în sistemul gastrointestinal. Acest lucru apare adesea cu o combinație de supraalimentare și aerofagie ( adică înghițirea în momentul mesei excesul de aer ), precum și atunci când bei cantități mari de apă carbogazoasă.
De ce mă doare abdomenul superior când eructez?
 Durerea în abdomenul superior în timpul eructației indică cel mai adesea că pacientul are o patologie în sistemul gastrointestinal. Dacă aceasta este o patologie a stomacului, atunci durerea în abdomenul superior, în cele mai multe cazuri, este cauzată de deteriorarea și inflamația membranei sale mucoase, care se găsește adesea cu o tumoare sau ulcer gastric, gastrită ( inflamația mucoasei gastrice). Dacă aceasta este o patologie a duodenului ( de exemplu, tumoră, ulcer intestinal, duodenită etc.), Acea senzații dureroaseîn astfel de cazuri, ele sunt provocate de deteriorarea membranei mucoase și de întinderea peretelui său.
Durerea în abdomenul superior în timpul eructației indică cel mai adesea că pacientul are o patologie în sistemul gastrointestinal. Dacă aceasta este o patologie a stomacului, atunci durerea în abdomenul superior, în cele mai multe cazuri, este cauzată de deteriorarea și inflamația membranei sale mucoase, care se găsește adesea cu o tumoare sau ulcer gastric, gastrită ( inflamația mucoasei gastrice). Dacă aceasta este o patologie a duodenului ( de exemplu, tumoră, ulcer intestinal, duodenită etc.), Acea senzații dureroaseîn astfel de cazuri, ele sunt provocate de deteriorarea membranei mucoase și de întinderea peretelui său. Cu boala de reflux gastroesofagian, hernia hiatală și sclerodermia, leziunile membranei mucoase a esofagului apar ca urmare a refluxului conținutului gastric în esofag, care are un efect agresiv asupra acesteia. O astfel de leziune este adesea însoțită de durere și arsuri în partea superioară a abdomenului și în spatele sternului.
De ce apare eructația în timpul sarcinii, ce să faci?
 Aspectul de eructație în timpul sarcinii este destul de reacție normală din tractul gastrointestinal. Apare din cauza unei creșteri presiune intraabdominală, din cauza creșterii dimensiunii uterului. În timpul creșterii fătului, uterul femeii însărcinate începe să comprime intestinele, ceea ce duce la o încetinire a progresului. fecale conform acesteia, formarea duodenostazei ( stagnare în duoden) și afectarea evacuării alimentelor din stomac către intestine. Toate acestea determină formarea unor cantități excesive de gaze sub influența microflorei situate în sistemul gastrointestinal.
Aspectul de eructație în timpul sarcinii este destul de reacție normală din tractul gastrointestinal. Apare din cauza unei creșteri presiune intraabdominală, din cauza creșterii dimensiunii uterului. În timpul creșterii fătului, uterul femeii însărcinate începe să comprime intestinele, ceea ce duce la o încetinire a progresului. fecale conform acesteia, formarea duodenostazei ( stagnare în duoden) și afectarea evacuării alimentelor din stomac către intestine. Toate acestea determină formarea unor cantități excesive de gaze sub influența microflorei situate în sistemul gastrointestinal. Trebuie remarcat faptul că formarea gazelor contribuie și la tulburarea motilității organelor tractului digestiv, care apare ca urmare modificari hormonaleîn corpul unei femei însărcinate. Eructația în astfel de cazuri nu este constantă și nu este combinată cu alte simptome ( dureri abdominale, arsuri la stomac, vărsături etc.) și apare adesea din cauza erorilor de nutriție.
Dacă eructația apare periodic la o femeie însărcinată și este însoțită de arsuri la stomac, disfagie ( tulburare de deglutitie), dificultăți de respirație, tuse, răgușeală, senzație de nod în gât, greață, vărsături, sughiț, dureri de inimă, gât, piept, abdomen, febră sau balonare, apoi trebuie să mergeți la un consult la medic supravegherea acestui pacient. Auto-medicația în astfel de cazuri este periculoasă, deoarece, în primul rând, nu se știe ce patologie specifică ar putea provoca aceste simptome și, în al doilea rând, multe medicamente au anumite contraindicații și nu toate pot fi utilizate în timpul sarcinii.
De ce apar eructațiile și balonarea, ce să faceți?
 Eructația este destul de des combinată cu balonare. Acest simptom indică de obicei prezența cantitatea in exces gaze din interiorul stomacului sau intestinelor. Formarea gazelor în aceste organe are loc fie ca urmare a digestiei ( adica normal), sau ca urmare a apariției în ele a proceselor patologice de putrezire sau fermentație, care se găsesc adesea în boli ale sistemului gastrointestinal ( pancreas, ficat, căi biliare, stomac, intestin subțire).
Eructația este destul de des combinată cu balonare. Acest simptom indică de obicei prezența cantitatea in exces gaze din interiorul stomacului sau intestinelor. Formarea gazelor în aceste organe are loc fie ca urmare a digestiei ( adica normal), sau ca urmare a apariției în ele a proceselor patologice de putrezire sau fermentație, care se găsesc adesea în boli ale sistemului gastrointestinal ( pancreas, ficat, căi biliare, stomac, intestin subțire).
În mod normal, balonarea și eructația pot apărea atunci când mâncați în exces sau beți cantitate semnificativă apă carbogazoasă, în caz de înghițire accidentală a aerului în timpul fumatului, mestecării gumă de mestecat, vorbind în timpul meselor și când recepție rapidă alimente. În astfel de cazuri, aceste două simptome nu sunt constante și, de regulă, sunt în mod clar asociate cu unul dintre factorii enumerați ( fumatul, consumul de sifon etc.). Eliminarea acestui factor ( de exemplu, să mănânci în timp util, să mănânci în tăcere etc.) previne de obicei noi episoade de eructare și balonare.Dacă apar eructații și balonări persistente, este recomandabil să solicitați imediat asistență medicală. îngrijire medicală consultați un gastroenterolog. Acest lucru trebuie făcut pentru a afla în mod fiabil motivul exact aceste două simptome și alege-l pe cel potrivit tratament necesar, deoarece nu toate bolile sistemului gastrointestinal sunt tratate în mod egal.
De ce apare greața atunci când eructa?
 Greața este o senzație destul de neplăcută și nedureroasă, care este adesea un precursor al vărsăturilor. Acest simptom este, de asemenea, un semn indispensabil al disfuncției sistemului gastrointestinal. Apariția greaței, cu prezența simultană a eructației la pacient, este de obicei asociată cu motilitatea gastrică afectată și o scădere a producției și secreției de suc gastric. Se crede că senzația de greață la astfel de pacienți este cauzată de medicamentele antiperistaltice ( peristaltism invers) mişcările stomacului.
Greața este o senzație destul de neplăcută și nedureroasă, care este adesea un precursor al vărsăturilor. Acest simptom este, de asemenea, un semn indispensabil al disfuncției sistemului gastrointestinal. Apariția greaței, cu prezența simultană a eructației la pacient, este de obicei asociată cu motilitatea gastrică afectată și o scădere a producției și secreției de suc gastric. Se crede că senzația de greață la astfel de pacienți este cauzată de medicamentele antiperistaltice ( peristaltism invers) mişcările stomacului. Ce patologii provoacă un nod în gât și eructații?
 Un nod în cap și eructații pot apărea cel mai adesea cu o hernie hiatală, sclerodermie sistemicăși boala de reflux gastroesofagian. Cu o hernie hiatală și o boală de reflux gastroesofagian, apare un nod în gât datorită faptului că cu aceste patologii se observă adesea esofagită de reflux ( inflamația mucoasei esofagiene rezultată din refluxul gastroesofagian) și refluxul frecvent al alimentelor din stomac în esofag și, uneori, în gât.
Un nod în cap și eructații pot apărea cel mai adesea cu o hernie hiatală, sclerodermie sistemicăși boala de reflux gastroesofagian. Cu o hernie hiatală și o boală de reflux gastroesofagian, apare un nod în gât datorită faptului că cu aceste patologii se observă adesea esofagită de reflux ( inflamația mucoasei esofagiene rezultată din refluxul gastroesofagian) și refluxul frecvent al alimentelor din stomac în esofag și, uneori, în gât. Cu sclerodermie sistemică, musculare și straturile mucoase esofag, în urma căruia motilitatea și secreția de mucus sunt perturbate, ceea ce face dificilă trecerea alimentelor înghițite. Uneori se blochează în gât, făcându-i pe acești pacienți să simtă că există un nod în el.
De ce apare durerea în hipocondrul drept și eructații?
 Durerea în hipocondrul drept și eructațiile sunt de obicei semne ale patologiei hepatobiliare ( hepatobiliare) sisteme ( colecistită, colelitiază, dischinezie biliară etc.). Apariția durerii în hipocondrul drept în astfel de cazuri este cauzată de procese inflamatorii și distructive în țesuturile care sunt observate în aceste patologii ( de exemplu, durerea cu colecistită este cauzată de inflamația membranei mucoase a vezicii biliare).
Durerea în hipocondrul drept și eructațiile sunt de obicei semne ale patologiei hepatobiliare ( hepatobiliare) sisteme ( colecistită, colelitiază, dischinezie biliară etc.). Apariția durerii în hipocondrul drept în astfel de cazuri este cauzată de procese inflamatorii și distructive în țesuturile care sunt observate în aceste patologii ( de exemplu, durerea cu colecistită este cauzată de inflamația membranei mucoase a vezicii biliare).În bolile ficatului și ale tractului biliar, există, de asemenea, o întrerupere în livrarea bilei către duoden. Acest lucru se datorează fie obstrucției căilor biliare, fie faptului că în celulele hepatice se produce puțină bilă. Pe măsură ce bila joacă rol importantîn digestie ( emulsionează grăsimile, stimulează peristaltismul intestinal, activează unele enzime digestive, are proprietăți bactericide si etc.), atunci absența sa nu este sesizabilă pentru organism.
Procesele de digestie încetinesc în intestine, iar microbii dăunători încep să se înmulțească. Pe măsură ce cresc, încep să producă cantități mari de gaz, care este eliminat parțial prin stomac și trece parțial în alte părți ale intestinului. Gazul care intră în stomac poate pătrunde la un moment dat în esofag și mai departe în cavitatea bucală. Intrarea gazelor din esofag în cavitatea bucală este însoțită de eructații.
De ce apar eructații și arsuri în gât și/sau esofag?
 Eructațiile și arsurile în gât și/sau esofag sunt asociate cu gastroesofag ( gastroesofagian) reflux ( aruncarea inversă a alimentelor), care poate fi observată în anumite patologii ale sistemului gastrointestinal ( boală de reflux gastroesofagian, sclerodermie sistemică, gastrită neatrofică, stenoză pilorică, hernie hiatală, ulcer gastric etc.).
Eructațiile și arsurile în gât și/sau esofag sunt asociate cu gastroesofag ( gastroesofagian) reflux ( aruncarea inversă a alimentelor), care poate fi observată în anumite patologii ale sistemului gastrointestinal ( boală de reflux gastroesofagian, sclerodermie sistemică, gastrită neatrofică, stenoză pilorică, hernie hiatală, ulcer gastric etc.).Cu aceste refluxuri, conținutul stomacului intră în esofag. Dacă ei ( reflux) apar periodic la pacient, conținutul stomacului provoacă leziuni ale membranei mucoase ( precum și conținute în acesta terminații nervoase ) a esofagului și provoacă inflamație în acesta. Cu o astfel de inflamație, se observă doar o senzație de arsură în piept ( esofag).
Uneori refluxul gastroesofagian poate fi destul de mare și poate ajunge la faringe. În astfel de cazuri, o senzație de arsură este deja observată nu numai în esofag ( sternul), dar și în gât ( din cauza inflamației mucoasei sale și a lezării nervilor care o inervează). Pătrunderea gazelor din stomac în esofag și apoi în cavitatea bucală în timpul refluxului gastroesofagian explică mecanismul eructației la astfel de pacienți.
Ce boli pot provoca eructații și diaree?
 Eructații și diaree ( diaree) sunt destul de frecvente în bolile însoțite de secreția afectată de substanțe digestive ( enzime, acid clorhidric, bilă etc.) și încetinind mișcarea alimentelor de-a lungul sistem digestiv. Acest lucru se observă în gastrită atrofică, pancreatită cronică, cancer de stomac, diskinezie biliară, colecistită, duodenită ( inflamația mucoasei duodenale).
Eructații și diaree ( diaree) sunt destul de frecvente în bolile însoțite de secreția afectată de substanțe digestive ( enzime, acid clorhidric, bilă etc.) și încetinind mișcarea alimentelor de-a lungul sistem digestiv. Acest lucru se observă în gastrită atrofică, pancreatită cronică, cancer de stomac, diskinezie biliară, colecistită, duodenită ( inflamația mucoasei duodenale). Cu aceste boli, apare disbioza, în care microbii dăunători încep să se înmulțească în sistemul gastrointestinal. În timpul vieții lor, în stomac și intestine se formează multe toxine, care afectează negativ membrana mucoasă a acestuia din urmă, ca urmare a acesteia devine inflamată și începe să secrete intens apă în lumenul său. Prin urmare, astfel de pacienți dezvoltă diaree. Disbacterioza produce, de asemenea, o cantitate mare de gaze. Unul dintre mecanismele pentru eliminarea lor din tractul gastrointestinal este eliberarea lor în cavitatea bucală ( ele intră aici prin esofag din stomac), care este însoțită de eructație.
